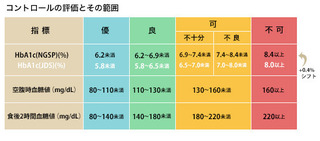
怴婯婰帠偺搳峞傪峴偆偙偲偱丄旕昞帵偵偡傞偙偲偑壜擻偱偡丅
2018擭10寧20擔
帩懕寣摐儌僯僞乕乮CGM乯婡婍傪梡偄偨楢懕寣摐應掕
帺懌寣摐儌僯僞乕偲偼丄恓忬偺僙儞僒乕傪偍暊偺旂晢偵偝偟丄
1乣5暘娫妘偱3擔娫掱搙24帪娫楢懕偟偰寣摐傪應掕偱偒傞婡婍偱偡丅
庢傝奜偟偨屻偵夝愅偟偰1擔偺寣摐抣偺曄摦傪妋擣偡傞偙偲偑偱偒傑偡丅
戝偒偝偼実懷揹榖掱搙偱丄旂晢偺慻怐娫塼拞偺僽僪僂摐擹搙傪應掕偟丄
偦傟傪寣摐抣偵姺嶼偡傞偙偲偑偱偒傞婡婍偱偡丅
寣摐抣偺曄摦偑戝偒偄応崌傗寣摐抣偲HbA1c偑槰棧偟偰偄傞応崌側偳偵巊梡偡傞偲桳岠偱偡丅
偨偩偟丄巊梡偄偟偰偄傞堛椕婡娭偼傑偩懡偔側偄偺偱庡帯堛偲憡択偡傞傛偆偵偟傑偟傚偆丅
1乣5暘娫妘偱3擔娫掱搙24帪娫楢懕偟偰寣摐傪應掕偱偒傞婡婍偱偡丅
庢傝奜偟偨屻偵夝愅偟偰1擔偺寣摐抣偺曄摦傪妋擣偡傞偙偲偑偱偒傑偡丅
戝偒偝偼実懷揹榖掱搙偱丄旂晢偺慻怐娫塼拞偺僽僪僂摐擹搙傪應掕偟丄
偦傟傪寣摐抣偵姺嶼偡傞偙偲偑偱偒傞婡婍偱偡丅
寣摐抣偺曄摦偑戝偒偄応崌傗寣摐抣偲HbA1c偑槰棧偟偰偄傞応崌側偳偵巊梡偡傞偲桳岠偱偡丅
偨偩偟丄巊梡偄偟偰偄傞堛椕婡娭偼傑偩懡偔側偄偺偱庡帯堛偲憡択偡傞傛偆偵偟傑偟傚偆丅
亂偙偺僇僥僑儕乕偺嵟怴婰帠亃
-
no image
-
no image
-
no image
-
no image
-
no image
2018擭10寧19擔
偄偮寣摐帺屓應掕傪偡傟偽椙偄偺偐丠
挬怘慜偺寣摐抣乮嬻暊帪寣摐抣乯偼枅擔偺曄摦偑斾妑揑彮側偔埨掕偟偰偄傞偺偱丄
寣摐僐儞僩儘乕儖偺巜昗偲偟偰傛偔梡偄傜傟傑偡丅
嬻暊帪寣摐抣偑偦傟傎偳崅偔側偔偰傕怘屻偵崅偔側傞応崌傕偁傝傑偡偺偱丄
帪偵偼怘屻1帪娫偁傞偄偼2帪娫偺寣摐抣傪應掕偡傞偙偲傕昁梫偱偡丅
1曽摐擜昦偺曽偱寣摐抣偺曄摦偑戝偒偔丄偦偺僀儞僗儕儞偑偦偺曄摦偵娭學偟偰偄傞偺偐傪抦傞偨傔偵丄
晳怘慜丒怘屻偵寣摐應掕偑昁梫側帪傕偁傝傑偡丅
偝傜偵壓棢備偁敪擬偺偁傞帪丄怘梸偑側偄帪傗懱挷偑巚傢偟偔側偄帪乮僔僢僋僨僀乯偼丄
寣摐帺屓應掕偑僀儞僗儕儞拲幩偺検傗曽朄偺曄峏傪敾抐偡傞偺偵栶棫偪傑偡丅
寣摐應掕偺夞悢傗應掕帪娫偼庡帯堛偲傛偔憡択偟傑偟傚偆丅
寣摐帺屓應掕偱摼傜傟偨寣摐抣偼昁偢婰榐偟偰庡帯堛偵傒偣丄巜摫傪庴偗傞傛偆偵偟傑偟傚偆丅
寣摐僐儞僩儘乕儖偺巜昗偲偟偰傛偔梡偄傜傟傑偡丅
嬻暊帪寣摐抣偑偦傟傎偳崅偔側偔偰傕怘屻偵崅偔側傞応崌傕偁傝傑偡偺偱丄
帪偵偼怘屻1帪娫偁傞偄偼2帪娫偺寣摐抣傪應掕偡傞偙偲傕昁梫偱偡丅
1曽摐擜昦偺曽偱寣摐抣偺曄摦偑戝偒偔丄偦偺僀儞僗儕儞偑偦偺曄摦偵娭學偟偰偄傞偺偐傪抦傞偨傔偵丄
晳怘慜丒怘屻偵寣摐應掕偑昁梫側帪傕偁傝傑偡丅
偝傜偵壓棢備偁敪擬偺偁傞帪丄怘梸偑側偄帪傗懱挷偑巚傢偟偔側偄帪乮僔僢僋僨僀乯偼丄
寣摐帺屓應掕偑僀儞僗儕儞拲幩偺検傗曽朄偺曄峏傪敾抐偡傞偺偵栶棫偪傑偡丅
寣摐應掕偺夞悢傗應掕帪娫偼庡帯堛偲傛偔憡択偟傑偟傚偆丅
寣摐帺屓應掕偱摼傜傟偨寣摐抣偼昁偢婰榐偟偰庡帯堛偵傒偣丄巜摫傪庴偗傞傛偆偵偟傑偟傚偆丅
2018擭10寧18擔
寣摐帺屓應掕偑昁梫側恖偼丠
1曽摐擜昦偺曽偱偼丄寣摐抣偑抁帪娫偺撪偵曄傢傝丄
偟偐傕枅擔偺惗妶僷僞乕儞偵傛偭偰寣摐抣偑戝偒偔曄壔偡傞偺偱丄寣摐帺屓應掕偑昁梫偱偡丅
僀儞僗儕儞昿夞拲幩椕朄傗僀儞僗儕儞帩懕拲擖億儞僾側偳梡偄偰帯椕偟偰偄傞曽偼丄
寣摐抣偺摦偒傪傒偰僀儞僗儕儞検傪挷惍偡傞昁梫偑偁傞偺偱寣摐帺屓應掕偼晄壜寚偱偡丅
擠怭傪朷傓丄偁傞偄偼擠怭拞偺摐擜昦偺曽傕寣摐帺屓應掕偑昁梫偱偡丅
偟偐傕枅擔偺惗妶僷僞乕儞偵傛偭偰寣摐抣偑戝偒偔曄壔偡傞偺偱丄寣摐帺屓應掕偑昁梫偱偡丅
僀儞僗儕儞昿夞拲幩椕朄傗僀儞僗儕儞帩懕拲擖億儞僾側偳梡偄偰帯椕偟偰偄傞曽偼丄
寣摐抣偺摦偒傪傒偰僀儞僗儕儞検傪挷惍偡傞昁梫偑偁傞偺偱寣摐帺屓應掕偼晄壜寚偱偡丅
擠怭傪朷傓丄偁傞偄偼擠怭拞偺摐擜昦偺曽傕寣摐帺屓應掕偑昁梫偱偡丅
2018擭10寧17擔
寣摐抣偺帺屓應掕
乽寣摐帺屓應掕婍乮娙堈寣摐應掕婍乯乿偼丄杮恖偱寣摐抣傪應傞偨傔偺應掕婡婍偱偡丅
愱梡偺慂巋婍嬶傪梡偄偰巜愭偐傜彮検偺寣塼傪偲傝丄
偙傟傪寣摐帺屓應掕婍偺僙儞僒乕偵媧堷偝偣偰丄寣摐抣傪應傝傑偡丅
巜愭埲奜偵傕庤偺傂傜傗慜榬偐傜嵦寣偡傞僞僀僾偺應掕婍傕偁傝傑偡丅
庤偺傂傜傗慜榬偼巜愭傛傝捝傒偑彮側偔丄傑偨挷棟巘傗棟丒旤梕巘側偳悈傪懡偔巊偆怑嬈偺曽偵偼曋棙偱偡丅
偨偩偟丄慜榬偱偺嵦寣偼丄巜愭偺応崌傛傝30乣40暘掱慜偺悢抣偑弌傞偺偱丄
掅寣摐傪媈偭偰應掕偡傞応崌傗掅寣摐偺帺妎徢忬偺側偄乮柍帺妎惈掅寣摐乯曽偼巜愭偐傜慂巋偟傑偟傚偆丅
寣摐帺屓應掕婍偼幒壏乮15乣25亷乯偱梡偄傞傛偆偵愝寁偟偰偁傝丄
掅偄幒壏偱偼寣摐抣偑晄惓妋偵昞帵偝傟傞偺偱丄應掕婍傗僙儞僒乕傪幒壏偵栠偟偰巊梡偡傞偙偲偑廳梫偱偡丅
傑偨丄寣塼検偑彮側偄応崌偼丄掅傔偵昞帵偝傟傞偙偲傕偁傝傑偡丅
偨偔偝傫偺庬椶偺寣摐帺屓應掕婍偑斕攧偝傟偰偄傑偡丅
偳偺寣摐帺屓應掕婍傪慖傇偐偼庡帯堛偲傛偔憡択偟傑偟傚偆丅
愱梡偺慂巋婍嬶傪梡偄偰巜愭偐傜彮検偺寣塼傪偲傝丄
偙傟傪寣摐帺屓應掕婍偺僙儞僒乕偵媧堷偝偣偰丄寣摐抣傪應傝傑偡丅
巜愭埲奜偵傕庤偺傂傜傗慜榬偐傜嵦寣偡傞僞僀僾偺應掕婍傕偁傝傑偡丅
庤偺傂傜傗慜榬偼巜愭傛傝捝傒偑彮側偔丄傑偨挷棟巘傗棟丒旤梕巘側偳悈傪懡偔巊偆怑嬈偺曽偵偼曋棙偱偡丅
偨偩偟丄慜榬偱偺嵦寣偼丄巜愭偺応崌傛傝30乣40暘掱慜偺悢抣偑弌傞偺偱丄
掅寣摐傪媈偭偰應掕偡傞応崌傗掅寣摐偺帺妎徢忬偺側偄乮柍帺妎惈掅寣摐乯曽偼巜愭偐傜慂巋偟傑偟傚偆丅
寣摐帺屓應掕婍偼幒壏乮15乣25亷乯偱梡偄傞傛偆偵愝寁偟偰偁傝丄
掅偄幒壏偱偼寣摐抣偑晄惓妋偵昞帵偝傟傞偺偱丄應掕婍傗僙儞僒乕傪幒壏偵栠偟偰巊梡偡傞偙偲偑廳梫偱偡丅
傑偨丄寣塼検偑彮側偄応崌偼丄掅傔偵昞帵偝傟傞偙偲傕偁傝傑偡丅
偨偔偝傫偺庬椶偺寣摐帺屓應掕婍偑斕攧偝傟偰偄傑偡丅
偳偺寣摐帺屓應掕婍傪慖傇偐偼庡帯堛偲傛偔憡択偟傑偟傚偆丅
2018擭10寧16擔
寣摐抣傪僐儞僩儘乕儖偡傞
2018擭10寧15擔
摐擜昦崅楊幰偺怘帠椕朄
崱擔偼丄乽摐擜昦崅楊幰偺怘帠椕朄乿偵偮偄偰偍榖偟傑偡丅
丒惈丄擭楊丄旍枮搙丄ADL丄寣摐抣丄崌暪徢偺桳柍側偳傪峫椂偟丄僄僱儖僊乕愝掕検傪寛掕偡傞丅
丒崅楊幰偱偼摿暿側塣摦偑側偄尷傝偼昗弨懱廳1噑摉偨傝25乣30kcal偑揔摉丅
丒1擔偺揔惓僄僱儖僊乕検偺50乣60亾傪扽悈壔暔丄昗弨懱廳1噑摉偨傝1.0乣1.2g傪偨傫傁偔幙丄
丂巆傝傪帀幙偱愛傞傛偆偵偡傞丅
丂摦暔惈偨傫傁偔幙丒帀朾偼彮側偔偟丄怉暔惈偨傫傁偔幙傪懡偔偡傞丅
丒價僞儈儞傗儈僱儔儖丄摿偵僇儖僔僂儉偺揔惓側愛庢偑昁梫偱偁傝丄
丂怘暔慇堐乮1擔20乣25g乯傕揔惓偵愛傞昁梫偑偁傞丅
丒堦恖曢傜偟偺応崌偼丄媼怘僔僗僥儉偺棙梡側偳傪峫椂偡傞丅
柧擔偼丄乽塣摦椕朄乿偵偮偄偰偍榖偟傑偡丅
丒惈丄擭楊丄旍枮搙丄ADL丄寣摐抣丄崌暪徢偺桳柍側偳傪峫椂偟丄僄僱儖僊乕愝掕検傪寛掕偡傞丅
丒崅楊幰偱偼摿暿側塣摦偑側偄尷傝偼昗弨懱廳1噑摉偨傝25乣30kcal偑揔摉丅
丒1擔偺揔惓僄僱儖僊乕検偺50乣60亾傪扽悈壔暔丄昗弨懱廳1噑摉偨傝1.0乣1.2g傪偨傫傁偔幙丄
丂巆傝傪帀幙偱愛傞傛偆偵偡傞丅
丂摦暔惈偨傫傁偔幙丒帀朾偼彮側偔偟丄怉暔惈偨傫傁偔幙傪懡偔偡傞丅
丒價僞儈儞傗儈僱儔儖丄摿偵僇儖僔僂儉偺揔惓側愛庢偑昁梫偱偁傝丄
丂怘暔慇堐乮1擔20乣25g乯傕揔惓偵愛傞昁梫偑偁傞丅
丒堦恖曢傜偟偺応崌偼丄媼怘僔僗僥儉偺棙梡側偳傪峫椂偡傞丅
柧擔偼丄乽塣摦椕朄乿偵偮偄偰偍榖偟傑偡丅
摐擜昦偺宱夁娤嶡偺廳梫惈
扤偱傕昦婥偵側傞偲丄帺暘偺昦婥偑廳偄偺偐丄寉偄偺偐丄婥偵側傝傑偡丅
偟偐偟丄摐擜昦偼堦岥偵廳偄偲偐寉偄偲偐寛傔偰偟傑偆偙偲偼偱偒傑偣傫丅
傑偢丄乽寣摐抣偑崅偄偐斲偐乿丄偦偟偰乽摐擜昦偺崌暪徢偑偁傞偐丅
偁傞応崌丄恑峴偺掱搙偼偳偆偐乿偑栤戣偵側傝傑偡丅
偲擜昦偺帯椕偼丄寣摐抣偺惓忢壔傪栚巜偡偲摨帪偵丄慡恎偵崌暪徢偑側偄偐丄
偦偺掱搙偼偳偆偐傕峫偊偰帯椕傪恑傔側偗傟偽側傜側偄偺偱偡丅
摐擜昦偵偼怓乆側崌暪徢偑偁傝傑偡丅
偙傟傜偺崌暪徢偺徢忬偼帺暘偱傕婥偑偮偒偵偔偄傕偺傕偁傝傑偡丅
徢忬偑側偔偰傕寣摐抣偼惓忢傛傝崅偄応崌偑偁傝丄彮偟偩偗崅偄偲巚偭偰偄偰傕偦傟偑挿婜娫懕偔偲丄
懱偺拞偱怓乆側忈奞傪婲偙偟傑偡丅
偮傑傝丄乽懱偺挷巕偑傛偄乿偲偐丄乽帺妎徢忬偑側偄乿偲偐偄偆偙偲偩偗偵棅偭偰
帯椕偺椙偟埆偟偼敾抐偱偒側偄偺偱偡丅
偦偺偨傔丄寣摐抣傗僿儌僌儘價儞A1c傪娷傔偰丄懱廳丄擜抈敀丄寣埑偲偄偭偨
偄傠偄傠側巜昗傪掕婜揑偵専嵏偟偰丄摐擜昦偲崌暪徢偺掱搙傪僠儍僢僋偟丄
擔乆偺帯椕偵栶棫偰偰偄偔偙偲偑廳梫偵側傝傑偡丅
偟偐偟丄摐擜昦偼堦岥偵廳偄偲偐寉偄偲偐寛傔偰偟傑偆偙偲偼偱偒傑偣傫丅
傑偢丄乽寣摐抣偑崅偄偐斲偐乿丄偦偟偰乽摐擜昦偺崌暪徢偑偁傞偐丅
偁傞応崌丄恑峴偺掱搙偼偳偆偐乿偑栤戣偵側傝傑偡丅
偲擜昦偺帯椕偼丄寣摐抣偺惓忢壔傪栚巜偡偲摨帪偵丄慡恎偵崌暪徢偑側偄偐丄
偦偺掱搙偼偳偆偐傕峫偊偰帯椕傪恑傔側偗傟偽側傜側偄偺偱偡丅
摐擜昦偵偼怓乆側崌暪徢偑偁傝傑偡丅
偙傟傜偺崌暪徢偺徢忬偼帺暘偱傕婥偑偮偒偵偔偄傕偺傕偁傝傑偡丅
徢忬偑側偔偰傕寣摐抣偼惓忢傛傝崅偄応崌偑偁傝丄彮偟偩偗崅偄偲巚偭偰偄偰傕偦傟偑挿婜娫懕偔偲丄
懱偺拞偱怓乆側忈奞傪婲偙偟傑偡丅
偮傑傝丄乽懱偺挷巕偑傛偄乿偲偐丄乽帺妎徢忬偑側偄乿偲偐偄偆偙偲偩偗偵棅偭偰
帯椕偺椙偟埆偟偼敾抐偱偒側偄偺偱偡丅
偦偺偨傔丄寣摐抣傗僿儌僌儘價儞A1c傪娷傔偰丄懱廳丄擜抈敀丄寣埑偲偄偭偨
偄傠偄傠側巜昗傪掕婜揑偵専嵏偟偰丄摐擜昦偲崌暪徢偺掱搙傪僠儍僢僋偟丄
擔乆偺帯椕偵栶棫偰偰偄偔偙偲偑廳梫偵側傝傑偡丅
2018擭10寧14擔
僼僢僩働傾奜棃
摐擜昦偺曽偼丄懌昦曄偑怴偨偵偱偒偨傝嵞敪偡傞偙偲傪梊杊偟丄
懌偺捵釃傗夡醩偵側傜側偄傛偆偵偟側偗傟偽側傝傑偣傫丅
偦偺偨傔丄巤愝偵傛偭偰偼丄僼僢僩働傾奜棃傪奐偒丄
摐擜昦偺愱栧堛偲僼僢僩働傾偺抦幆傗張抲偺媄弍傪廗摼偟偨愭恑偺娕岇巘偵傛偭偰丄
懌昦曄偵側傝堈偄恖偺懌傪傛偔娤嶡偟丄昁梫側張抲傪峴偄丄
姵幰偝傫偵帺暘偱懌傪娗棟偡傞偙偲傪巜摫偟偰偔傟傑偡丅
尰嵼丄懡偔偺巤愝偱僼僢僩働傾奜棃偑奐偐傟偰偄傑偡偺偱丄棙梡偟偰傒偰偼偄偐偑偱偟傚偆偐丅
懌偺捵釃傗夡醩偵側傜側偄傛偆偵偟側偗傟偽側傝傑偣傫丅
偦偺偨傔丄巤愝偵傛偭偰偼丄僼僢僩働傾奜棃傪奐偒丄
摐擜昦偺愱栧堛偲僼僢僩働傾偺抦幆傗張抲偺媄弍傪廗摼偟偨愭恑偺娕岇巘偵傛偭偰丄
懌昦曄偵側傝堈偄恖偺懌傪傛偔娤嶡偟丄昁梫側張抲傪峴偄丄
姵幰偝傫偵帺暘偱懌傪娗棟偡傞偙偲傪巜摫偟偰偔傟傑偡丅
尰嵼丄懡偔偺巤愝偱僼僢僩働傾奜棃偑奐偐傟偰偄傑偡偺偱丄棙梡偟偰傒偰偼偄偐偑偱偟傚偆偐丅
2018擭10寧13擔
懌傪庣傞偨傔偺梊杊朄偼丠
懌偺昦婥偺梊杊偺偨傔偵偼丄擔崰曽懌傪傛偔娤嶡偟偰丄彫偝側曄壔偵憗偔婥晅偔偙偲丄
懌偺庤擖傟傪偙傑傔偵偡傞偙偲偑戝愗偱偡丅
嬶懱揑側懌偺働傾偺曽朄傪師偵偁偘傑偡丅
嘆枅擔丄懌傪傛偔傒傞丅傒偯傜偄恖偼壠懓偵傒偰傕傜偆丅
嘇婥偵側傞偙偲偼偁傟偽墦椂側偔懌傪堛巘傗娕岇巘偵傒偰傕傜偆丅
嘊懌偼巜偺娫傑偱枅擔傛偔愻偆丅
嘋姡憞偟傗偡偄恖偼傂傃妱傟偟側偄傛偆偵曐幖僋儕乕儉傪揾傞丅
嘍捾傪愗傞帪偼怺捾偟側偄傛偆偵墶偵傑偭偡偔偵愗傞丅
丂乮怢傃偨捾傕怺捾傕晄壜丅旂晢傪彎偮偗側偄傛偆偵偟偰捾偺愭偑傑偭偡偖偵側傞傛偆偵愗傞丅乯
嘐偨偙傗偆偍偺傔偼帺暘偱嶍傜偢丄堛巘傗娕岇巘偵張抲偟偰傕傜偆丅
嘑擖梺帪傗偍搾傪巊偆帪偵偼昁偢庤偱壏搙傪妋擣偟偰壩彎傪偟側偄傛偆偵偡傞丅
嘒偙偨偮傗搾偨傫傐丄僸乕僞乕偼掅壏偱傕壩彎偺尨場偵側傞偺偱巊傢側偄丅
丂巊偆帪偵偼廫暘偵棧偟偰巊偆丅
丂乮摐擜昦偺恖偼懌偑椻偊傗偡偔丄擬偝偵撦姶偱掅壏壩彎偵側傝傗偡偄丅乯
嘓懌偵崌偭偨孋傪慖傃丄纟偺崅偄孋偼旔偗傞丅
丂乮崌傢側偄孋傪柍棟偟偰棜偐側偄丅孋偺拞偵堎暔偑偁傞偐偳偆偐傪妋擣偡傞廗姷傪偮偗傞丅乯
嘔弌曕偔偲偒偼丄慺懌偱偼側偔孋壓傪棜偔丅
丂僒儞僟儖傗壓懯偼旔偗傞丅
嘕嬛墝傪幚峴偡傞丅
懌偺庤擖傟傪偙傑傔偵偡傞偙偲偑戝愗偱偡丅
嬶懱揑側懌偺働傾偺曽朄傪師偵偁偘傑偡丅
嘆枅擔丄懌傪傛偔傒傞丅傒偯傜偄恖偼壠懓偵傒偰傕傜偆丅
嘇婥偵側傞偙偲偼偁傟偽墦椂側偔懌傪堛巘傗娕岇巘偵傒偰傕傜偆丅
嘊懌偼巜偺娫傑偱枅擔傛偔愻偆丅
嘋姡憞偟傗偡偄恖偼傂傃妱傟偟側偄傛偆偵曐幖僋儕乕儉傪揾傞丅
嘍捾傪愗傞帪偼怺捾偟側偄傛偆偵墶偵傑偭偡偔偵愗傞丅
丂乮怢傃偨捾傕怺捾傕晄壜丅旂晢傪彎偮偗側偄傛偆偵偟偰捾偺愭偑傑偭偡偖偵側傞傛偆偵愗傞丅乯
嘐偨偙傗偆偍偺傔偼帺暘偱嶍傜偢丄堛巘傗娕岇巘偵張抲偟偰傕傜偆丅
嘑擖梺帪傗偍搾傪巊偆帪偵偼昁偢庤偱壏搙傪妋擣偟偰壩彎傪偟側偄傛偆偵偡傞丅
嘒偙偨偮傗搾偨傫傐丄僸乕僞乕偼掅壏偱傕壩彎偺尨場偵側傞偺偱巊傢側偄丅
丂巊偆帪偵偼廫暘偵棧偟偰巊偆丅
丂乮摐擜昦偺恖偼懌偑椻偊傗偡偔丄擬偝偵撦姶偱掅壏壩彎偵側傝傗偡偄丅乯
嘓懌偵崌偭偨孋傪慖傃丄纟偺崅偄孋偼旔偗傞丅
丂乮崌傢側偄孋傪柍棟偟偰棜偐側偄丅孋偺拞偵堎暔偑偁傞偐偳偆偐傪妋擣偡傞廗姷傪偮偗傞丅乯
嘔弌曕偔偲偒偼丄慺懌偱偼側偔孋壓傪棜偔丅
丂僒儞僟儖傗壓懯偼旔偗傞丅
嘕嬛墝傪幚峴偡傞丅
2018擭10寧12擔
懌偺昦婥傪婲偙偟傗偡偄恖
懌偺昦婥偼丄偡傋偰偺摐擜昦偺曽偵婲偙傞傢偗偱偼偁傝傑偣傫丅
懌偺昦婥傪婲偙偟傗偡偄偺偼師偺傛偆側恖偱偡丅
嘆埲慜偵懌偺昦婥傪婲偙偟偨偙偲偺偁傞恖
嘇摟愅傪庴偗偰偄偨傝丄恡晄慡偲偄傢傟偰偄傞恖
嘊懌偵摦柆峝壔乮暵嵡惈摦柆峝壔徢乯偺偁傞恖
嘋懌偵偟傃傟丄捝傒偑偁偭偨傝丄姶妎偑庛偄側偳恄宱忈奞偺偁傞恖
嘍帇椡偑掅壓偟偰偄傞恖
柧擔偼丄懌傪庣傞偨傔偺梊杊朄偵偮偄偰偍榖偟傑偡丅
懌偺昦婥傪婲偙偟傗偡偄偺偼師偺傛偆側恖偱偡丅
嘆埲慜偵懌偺昦婥傪婲偙偟偨偙偲偺偁傞恖
嘇摟愅傪庴偗偰偄偨傝丄恡晄慡偲偄傢傟偰偄傞恖
嘊懌偵摦柆峝壔乮暵嵡惈摦柆峝壔徢乯偺偁傞恖
嘋懌偵偟傃傟丄捝傒偑偁偭偨傝丄姶妎偑庛偄側偳恄宱忈奞偺偁傞恖
嘍帇椡偑掅壓偟偰偄傞恖
柧擔偼丄懌傪庣傞偨傔偺梊杊朄偵偮偄偰偍榖偟傑偡丅