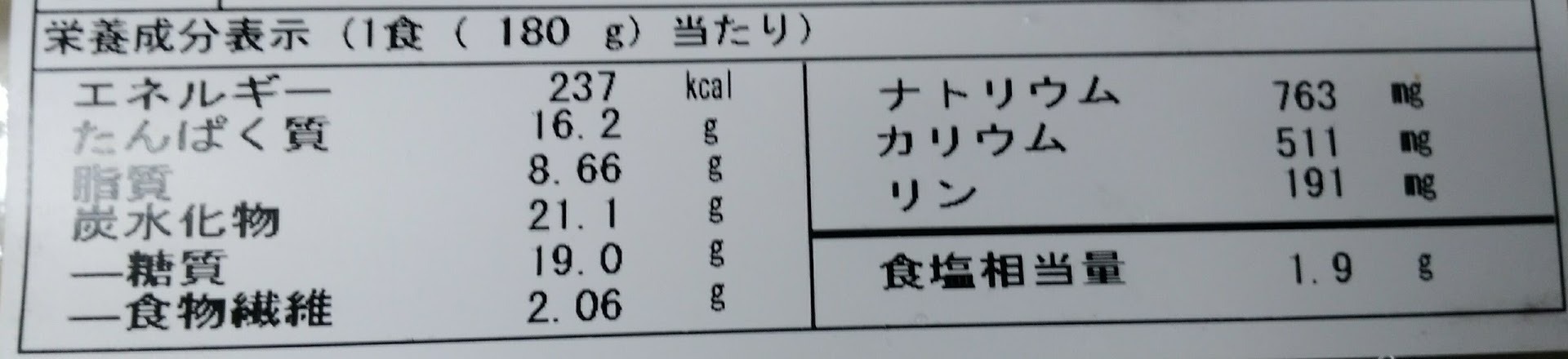
怴婯婰帠偺搳峞傪峴偆偙偲偱丄旕昞帵偵偡傞偙偲偑壜擻偱偡丅
2018擭09寧11擔
嘥宆摐擜昦乣怘帠椕朄偺幚嵺乣
嘥宆摐擜昦偺怘帠椕朄偱偼丄僀儞僗儕儞偺庬椶傗検傪峫椂偟偰丄
怘帠偺検丒撪梕丒僞僀儈儞僌偲攝暘傪庡帯堛偍傛傃塰梴巑偲嫟偵寛傔偰偄偒傑偡丅
怘帠僾儔儞傪忋庤偵幚巤偟丄僶儔僄僥傿乕偵晉傫偩怘惗妶偵偡傞偺偵
亀摐擜昦怘帠椕朄偺偨傔偺怘昳岎姺昞乮戞6斉乯亁偑栶偵棫偪傑偡丅
彫帣乣巚弔婜偲惉恖偲偱偼拲堄偡傋偒揰偑堎側傝傑偡偑丄
寬峃揑側怘廗姷傪懕偗傞偙偲傗亀怘昳岎姺昞亁傪妶梡偡傞偙偲偵曄傢傝偼偁傝傑偣傫丅
彫帣偱偼丄亀怘昳岎姺昞亁偺1扨埵偺検傪憗偔偐傜婰壇偟偰丄
偦偺屻偺怘帠椕朄偵棙梡偡傞偙偲偑朷傑傟傑偡丅
亂彫帣丒巚弔婜偺嘥宆摐擜昦亃
彫帣丒巚弔婜偵偼丄埨掕偟偨寣摐僐儞僩儘乕儖傪堐帩偡傞偨傔偵傕丄
傑偨彫帣偵偼懳墳偑擄偟偄掅寣摐傪旔偗傞偨傔偵傕丄
婯懃惓偟偄3夞偺怘帠丄廇怮慜偺娫怘丄寣摐抣偑掅壓偟傗偡偄帪娫懷偺娫怘側偳丄
怘帠偺攝暘偵婥傪晅偗傑偟傚偆丅
摿偵丄懱堢偺庼嬈傗塣摦晹妶摦偵嶲壛偡傞偲偒偵偼丄
僀儞僗儕儞検偺挷惍偲嫟偵曔怘偵傛偭偰掅寣摐傪梊杊偡傞偙偲偑戝愗偱偡丅
偟偐偟丄掅寣摐傪旔偗傞偙偲偽偐傝偵婥偑扗傢傟丄
娫怘傗曔怘偑昁梫埲忋偵憹偊傞偲僀儞僗儕儞昁梫検偑憹偟偰旍枮偲側傞偺偱拲堄偑昁梫偱偡丅
亂惉恖偺嘥宆摐擜昦亃
嘥宆摐擜昦偱偼丄僀儞僗儕儞傪掕傔傜傟偨帪偵拲幩偡傞偺偱丄
惗妶廗姷傪峫椂偟側偑傜丄怘帠検丒帪娫傪弌棃傞偩偗堦掕偵偡傞昁梫偑偁傝傑偡丅
寣摐抣偺曄摦傪彫偝偔偡傞偨傔偵娫怘傪偟偨曽偑傛偄応崌傕偁傝傑偡丅
椺偊偽丄拫慜傗梉曽偁傞偄偼栭拞偵掅寣摐偑婲偙傞応崌偼丄
屵慜10帤崰傗屵屻3乣4帤崰偁傞偄偼栭9帪崰偵娫怘傪愛傞側偳丄
1擔偺憤僄僱儖僊乕検傪怘帠傪娷傔偰5乣6夞偵暘偗偰愛傞偙偲傕昁梫偱偡乮暘怘朄乯丅
塣摦慜偵偼丄塣摦偺嫮偝偵墳偠偰1乣2扨埵偺曔怘傕昁梫偱偡丅
偟偐偟丄掅寣摐偵拲堄偟夁偓偰丄1擔偺憤僄僱儖僊乕検偑憹壛偟偰旍枮偵側傜側偄傛偆
怘帠椕朄傪峫偊傞偙偲傕戝愗偱偡丅
怘帠偺検丒撪梕丒僞僀儈儞僌偲攝暘傪庡帯堛偍傛傃塰梴巑偲嫟偵寛傔偰偄偒傑偡丅
怘帠僾儔儞傪忋庤偵幚巤偟丄僶儔僄僥傿乕偵晉傫偩怘惗妶偵偡傞偺偵
亀摐擜昦怘帠椕朄偺偨傔偺怘昳岎姺昞乮戞6斉乯亁偑栶偵棫偪傑偡丅
彫帣乣巚弔婜偲惉恖偲偱偼拲堄偡傋偒揰偑堎側傝傑偡偑丄
寬峃揑側怘廗姷傪懕偗傞偙偲傗亀怘昳岎姺昞亁傪妶梡偡傞偙偲偵曄傢傝偼偁傝傑偣傫丅
彫帣偱偼丄亀怘昳岎姺昞亁偺1扨埵偺検傪憗偔偐傜婰壇偟偰丄
偦偺屻偺怘帠椕朄偵棙梡偡傞偙偲偑朷傑傟傑偡丅
亂彫帣丒巚弔婜偺嘥宆摐擜昦亃
彫帣丒巚弔婜偵偼丄埨掕偟偨寣摐僐儞僩儘乕儖傪堐帩偡傞偨傔偵傕丄
傑偨彫帣偵偼懳墳偑擄偟偄掅寣摐傪旔偗傞偨傔偵傕丄
婯懃惓偟偄3夞偺怘帠丄廇怮慜偺娫怘丄寣摐抣偑掅壓偟傗偡偄帪娫懷偺娫怘側偳丄
怘帠偺攝暘偵婥傪晅偗傑偟傚偆丅
摿偵丄懱堢偺庼嬈傗塣摦晹妶摦偵嶲壛偡傞偲偒偵偼丄
僀儞僗儕儞検偺挷惍偲嫟偵曔怘偵傛偭偰掅寣摐傪梊杊偡傞偙偲偑戝愗偱偡丅
偟偐偟丄掅寣摐傪旔偗傞偙偲偽偐傝偵婥偑扗傢傟丄
娫怘傗曔怘偑昁梫埲忋偵憹偊傞偲僀儞僗儕儞昁梫検偑憹偟偰旍枮偲側傞偺偱拲堄偑昁梫偱偡丅
亂惉恖偺嘥宆摐擜昦亃
嘥宆摐擜昦偱偼丄僀儞僗儕儞傪掕傔傜傟偨帪偵拲幩偡傞偺偱丄
惗妶廗姷傪峫椂偟側偑傜丄怘帠検丒帪娫傪弌棃傞偩偗堦掕偵偡傞昁梫偑偁傝傑偡丅
寣摐抣偺曄摦傪彫偝偔偡傞偨傔偵娫怘傪偟偨曽偑傛偄応崌傕偁傝傑偡丅
椺偊偽丄拫慜傗梉曽偁傞偄偼栭拞偵掅寣摐偑婲偙傞応崌偼丄
屵慜10帤崰傗屵屻3乣4帤崰偁傞偄偼栭9帪崰偵娫怘傪愛傞側偳丄
1擔偺憤僄僱儖僊乕検傪怘帠傪娷傔偰5乣6夞偵暘偗偰愛傞偙偲傕昁梫偱偡乮暘怘朄乯丅
塣摦慜偵偼丄塣摦偺嫮偝偵墳偠偰1乣2扨埵偺曔怘傕昁梫偱偡丅
偟偐偟丄掅寣摐偵拲堄偟夁偓偰丄1擔偺憤僄僱儖僊乕検偑憹壛偟偰旍枮偵側傜側偄傛偆
怘帠椕朄傪峫偊傞偙偲傕戝愗偱偡丅
亂偙偺僇僥僑儕乕偺嵟怴婰帠亃
-
no image
-
no image
-
no image
-
no image
-
no image
2018擭09寧10擔
塰梴憡択偭偰壗傪偡傞偺丠
乽塰梴憡択偭偰壗傪偡傞偺丠乿
塰梴憡択傪庴偗偨偙偲偺側偄曽偵偲偭偰偼慺杙側媈栤偱偼側偄偱偡偐丠
巹傕娗棟塰梴巑偲偟偰塰梴憡択傪偡傞慜傑偱偼丄
乽怘帠偺榖傪偡傞応丠乿偲偄偆側傫偲側乕偔側僀儊乕僕偟偐桸偄偰偄傑偣傫偱偟偨丅
幚嵺偵偦偺応偵偄傞幰偟偐暘偐傜側偄傕偺偩偲巚偄傑偡丅
崱擔偼丄傑偩塰梴憡択傪庴偗偨偙偲偑側偄偗傟偳丄塰梴憡択傪姪傔傜傟偰偄傞丄
嫽枴偼偁傞偗傟偳偳傫側偙偲傪偡傞偺偐抦傝偨偄偭偰曽偵岦偗偰丄
嬶懱揑側塰梴憡択偺撪梕偵偮偄偰偍榖偟偰偄偙偆偲巚偄傑偡丅
傑偢丄乽塰梴憡択乿偲偄偆尵梩偱偡偑丄
昦堾側偳偱偼丄懡偔偺応崌乽塰梴巜摫乿偲屇偽傟傞偙偲偑傎偲傫偳偱偡丅
乽塰梴憡択乿傕乽塰梴巜摫乿傕傗偭偰偄傞偙偲偼摨偠偱偡丅
乽塰梴憡択乿偲偄偆偲姵幰懁丄乽塰梴巜摫乿偲偄偆偲巜摫懁偺屇傃曽偱偡偹丅
乽塰梴巜摫乿偺惓幃柤徧偼丄乽塰梴怘帠巜摫乿偲尵偄傑偡丅
偱偼杮戣丅
乽塰梴憡択乿偱偼壗傪傗傞偺偐丅
偙傟偼丄昦堾偵傛偭偰傕扴摉偡傞娗棟塰梴巑偵傛偭偰傕堎側偭偰偒傑偡丅
懡偔偺応崌丄乽怘帠婰榐昞偵婎偯偄偨塰梴寁嶼乿傗
乽怘惗妶忋偱偺栤戣揰傪愻偄弌偟丄夵慞偡傋偒栚昗傪寛傔傞乿偲偄偭偨偙偲傪峴偭偰偄傞偙偲偑懡偄偱偡丅
怘帠婰榐昞偲偼丄塰梴憡択慜偵姵幰偝傫偵壗傪偳傟偩偗怘傋偨偐婰榐偟偰棃偰傕傜偭偨梡巻傪尦偵丄
娗棟塰梴巑偑僄僱儖僊乕傗墫暘摐擜昦惈恡徢偱偁傟偽丄偨傫傁偔幙摍傕寁嶼偟傑偡丅
昦堾乮娗棟塰梴巑乯偵傛偭偰偼丄怘昳岎姺昞傪棙梡偟偨塰梴寁嶼傪巜摫偝傟傞偙偲傕偁傝傑偡丅
偦偟偰丄巜帵僄僱儖僊乕丄墫暘丄乮偨傫傁偔幙乯偲斾妑偟丄
姵幰偝傫偲娗棟塰梴巑偑夵慞偡傋偒揰傪憡択偟崌偄傑偡丅
偦偺嵺丄姵幰偝傫偵弌棃側偄偙偲傪墴偟晅偗偰傕巇曽偺側偄偙偲偱偡偐傜丄
姵幰偝傫偲娗棟塰梴巑偑椙偔榖偟崌偭偰丄
彮偟婃挘傟偽弌棃偦偆側偙偲傪尵偆偺傪尒偮偗偰偄偔傢偗偱偡丅
乽怘帠椕朄偼宲懕偟偰巒傔偰岠壥偑敪婗偝傟傞傕偺乿偲巹偼巚偭偰偄傑偡丅
偦偟偰丄乽怘帠椕朄偼懱偵堦斣堈偟偄婎杮揑側帯椕朄乿偱偡丅
栻偺傛偆側懄岠惈偼偁傝傑偣傫偑丄帪娫傪偐偗偰昁偢岠壥偑昞傟傑偡丅
媡偺椙偄曽傪偡傟偽丄晄愛惗側怘惗妶傪宲懕偟偰偟傑偭偨応崌丄
偙傟傑偨帪娫傪偐偗偰懱傪怚傫偱偄偭偰偟傑偆偲偄偆偙偲偵側傝傑偡丅
岠壥偑偡偖偵昞傟側偔偲傕掹傔偢偵宲懕偟偰偄偒傑偟傚偆丅
怘帠椕朄偵娭偟偰晄柧側揰偑偁傟偽丄扴摉偺娗棟塰梴巑偵憡択偟偰傕椙偄偱偡偟丄
偙偺僽儘僌偱傕憡択傪庴偗晅偗偰偄傑偡丅
偳偆偧偍婥寉偵偛憡択偔偩偝偄偹(^_-)-仚
塰梴憡択傪庴偗偨偙偲偺側偄曽偵偲偭偰偼慺杙側媈栤偱偼側偄偱偡偐丠
巹傕娗棟塰梴巑偲偟偰塰梴憡択傪偡傞慜傑偱偼丄
乽怘帠偺榖傪偡傞応丠乿偲偄偆側傫偲側乕偔側僀儊乕僕偟偐桸偄偰偄傑偣傫偱偟偨丅
幚嵺偵偦偺応偵偄傞幰偟偐暘偐傜側偄傕偺偩偲巚偄傑偡丅
崱擔偼丄傑偩塰梴憡択傪庴偗偨偙偲偑側偄偗傟偳丄塰梴憡択傪姪傔傜傟偰偄傞丄
嫽枴偼偁傞偗傟偳偳傫側偙偲傪偡傞偺偐抦傝偨偄偭偰曽偵岦偗偰丄
嬶懱揑側塰梴憡択偺撪梕偵偮偄偰偍榖偟偰偄偙偆偲巚偄傑偡丅
傑偢丄乽塰梴憡択乿偲偄偆尵梩偱偡偑丄
昦堾側偳偱偼丄懡偔偺応崌乽塰梴巜摫乿偲屇偽傟傞偙偲偑傎偲傫偳偱偡丅
乽塰梴憡択乿傕乽塰梴巜摫乿傕傗偭偰偄傞偙偲偼摨偠偱偡丅
乽塰梴憡択乿偲偄偆偲姵幰懁丄乽塰梴巜摫乿偲偄偆偲巜摫懁偺屇傃曽偱偡偹丅
乽塰梴巜摫乿偺惓幃柤徧偼丄乽塰梴怘帠巜摫乿偲尵偄傑偡丅
偱偼杮戣丅
乽塰梴憡択乿偱偼壗傪傗傞偺偐丅
偙傟偼丄昦堾偵傛偭偰傕扴摉偡傞娗棟塰梴巑偵傛偭偰傕堎側偭偰偒傑偡丅
懡偔偺応崌丄乽怘帠婰榐昞偵婎偯偄偨塰梴寁嶼乿傗
乽怘惗妶忋偱偺栤戣揰傪愻偄弌偟丄夵慞偡傋偒栚昗傪寛傔傞乿偲偄偭偨偙偲傪峴偭偰偄傞偙偲偑懡偄偱偡丅
怘帠婰榐昞偲偼丄塰梴憡択慜偵姵幰偝傫偵壗傪偳傟偩偗怘傋偨偐婰榐偟偰棃偰傕傜偭偨梡巻傪尦偵丄
娗棟塰梴巑偑僄僱儖僊乕傗墫暘摐擜昦惈恡徢偱偁傟偽丄偨傫傁偔幙摍傕寁嶼偟傑偡丅
昦堾乮娗棟塰梴巑乯偵傛偭偰偼丄怘昳岎姺昞傪棙梡偟偨塰梴寁嶼傪巜摫偝傟傞偙偲傕偁傝傑偡丅
偦偟偰丄巜帵僄僱儖僊乕丄墫暘丄乮偨傫傁偔幙乯偲斾妑偟丄
姵幰偝傫偲娗棟塰梴巑偑夵慞偡傋偒揰傪憡択偟崌偄傑偡丅
偦偺嵺丄姵幰偝傫偵弌棃側偄偙偲傪墴偟晅偗偰傕巇曽偺側偄偙偲偱偡偐傜丄
姵幰偝傫偲娗棟塰梴巑偑椙偔榖偟崌偭偰丄
彮偟婃挘傟偽弌棃偦偆側偙偲傪尵偆偺傪尒偮偗偰偄偔傢偗偱偡丅
乽怘帠椕朄偼宲懕偟偰巒傔偰岠壥偑敪婗偝傟傞傕偺乿偲巹偼巚偭偰偄傑偡丅
偦偟偰丄乽怘帠椕朄偼懱偵堦斣堈偟偄婎杮揑側帯椕朄乿偱偡丅
栻偺傛偆側懄岠惈偼偁傝傑偣傫偑丄帪娫傪偐偗偰昁偢岠壥偑昞傟傑偡丅
媡偺椙偄曽傪偡傟偽丄晄愛惗側怘惗妶傪宲懕偟偰偟傑偭偨応崌丄
偙傟傑偨帪娫傪偐偗偰懱傪怚傫偱偄偭偰偟傑偆偲偄偆偙偲偵側傝傑偡丅
岠壥偑偡偖偵昞傟側偔偲傕掹傔偢偵宲懕偟偰偄偒傑偟傚偆丅
怘帠椕朄偵娭偟偰晄柧側揰偑偁傟偽丄扴摉偺娗棟塰梴巑偵憡択偟偰傕椙偄偱偡偟丄
偙偺僽儘僌偱傕憡択傪庴偗晅偗偰偄傑偡丅
偳偆偧偍婥寉偵偛憡択偔偩偝偄偹(^_-)-仚
2018擭09寧09擔
娫怘偑変枬偱偒側偄帪
愭惗傗扴摉偺娗棟塰梴巑偐傜娫怘偼嬛巭傗娫怘傪尭傜偡傛偆偵尵傢傟偰偄傞曽偼懡偄偲巚偄傑偡丅
摐擜昦偺晐偝傕棟夝偼偟偰偄傞傕偺偺丄
偱傕娒偄傕偺偺桿榝偵偼彑偰側偄丅
偱傕傗偭傁傝怘傋偨偄乧偦偆偄偆怱棟偑摥偄偰偟傑偆偙偲傕懡偄偐偲巚偄傑偡丅
傑偢偍僗僗儊偟偨偄偺偼攦偄抲偒偟側偄偙偲丅
怘傋偨偄偲偒偵傕怘傋傜傟側偄傢偗偱偡偐傜丄偙傟偼堦斣岠壥偑偁傞偲巚偄傑偡丅
偁偲偼丄嵒摐偑僈僢僣儕擖偭偨傕偺偼旔偗傞偙偲偱偡丅
傛偔乽梞壻巕偲榓壻巕偳偭偪側傜偄偄偺丠乿偲偄偆幙栤傪庴偗傑偡偑丄
偳偭偪傕嵒摐偼廫暘偵擖偭偰偄傑偡偺偱丄寣摐抣偼偁偘傑偡丅
偨偩丄梞壻巕偺曽偑榓壻巕傛傝帀幙偑懡偄暘摐幙偑彮側偄偲偄偆堄枴偱丄
梞壻巕偺曽偑偄偄偱偡傛偲偄偆愭惗傕偄傞偐傕偟傟傑偣傫丅
埲忋偺傛偆側偙偲傪摜傑偊傞偲丄娫怘偵傛偔偍僗僗儊偡傞偺偼壥暔偲擕惢昳丅
偙偺壥暔偲擕惢昳偼埲慜偛愢柧偟偨摐擜昦偺怘昳岎姺昞偺拞偵傕嬫暘偝傟丄
娫怘偲偼暘偗偰峫偊傜傟偰偄傑偡丅
偮傑傝丄尵偄曽傪曄偊傟偽丄壥暔偲擕惢昳偼怘帠偺拞偺堦晹偲偄偆傢偗偱偡偹丅
偲偼尵偊丄偄偔偮偑拲堄揰偑偁傝傑偡偺偱丄妎偊偰偍偄偰偔偩偝偄偹丅
乑壥暔
壥暔偵偼壥摐偲偄偆摐偑娷傑傟偰偄偰丄愛傝夁偓傞偲寣摐抣傪忋徃偝偣偰偟傑偄傑偡丅
摐擜昦偺怘昳岎姺昞偱偛愢柧偟偨偲偍傝丄堦擔偁偨傝80kcal乮1扨埵乯傪栚埨偵愛庢偟傑偟傚偆丅
80kcal偼僶僫僫側傜1杮丄傝傫偛傗棞側傜敿暘丄搷傗奰側傜1屄丄傒偐傫側傜2偮掱搙偱偡丅
壥暔偼怘屻偺寣摐抣傪忋徃偝偣傗偡偄傕偺偱偼偁傞偺偱丄擇夞偵暘偗偰怘傋傞偙偲傪偍僗僗儊偟傑偡丅
傑偨怮傞慜偵怘傋傞側偳偡傞偲拞惈帀朾偵傕偐傢傝傗偡偄偺偱丄拲堄偟傑偟傚偆丅
乑擕惢昳
擕惢昳偺戙昞偼媿擕傗儓乕僌儖僩丅
媿擕偼僐僢僾1攖偱偍暊偵傕棴傑傞偺偱偍僗僗儊偱偡丅
媿擕偼揔搙偵帀幙傕娷傫偱偄傞偺偱丄寣摐抣偑壓偑傝擄偔嬻暊姶傕姶偠偵偔偄偺偱丄
娫怘偲偟偰偼偍僗僗儊偺惢昳偱偡丅
儓乕僌儖僩傪愛庢偡傞嵺偵偼嵒摐傪巊傢側偄傛偆偵偡傞偺偑億僀儞僩丅
捠忢巗斕偝傟偰偄傞彫偝側僇僢僾偺儓乕僌儖僩偵偼嵒摐傪娷傫偱偄傑偡偺偱丄
戝偒偄400乣450g掱搙擖偭偨僾儗乕儞儓乕僌儖僩傪峸擖偟丄
嵒摐傪巊傢偢偵怘傋傞偺偑椙偄偱偟傚偆丅
嵒摐傪巊傢側偄偲偄偆偺偼堸椏偵傕尵偊傞偙偲偱偡丅
僕儏乕僗偩偗偱側偔丄僐乕僸乕傗峠拑側偳偵傕嵒摐偼擖傟側偄傛偆偵拲堄偟偰偔偩偝偄偹丅
摐擜昦偺晐偝傕棟夝偼偟偰偄傞傕偺偺丄
偱傕娒偄傕偺偺桿榝偵偼彑偰側偄丅
偱傕傗偭傁傝怘傋偨偄乧偦偆偄偆怱棟偑摥偄偰偟傑偆偙偲傕懡偄偐偲巚偄傑偡丅
傑偢偍僗僗儊偟偨偄偺偼攦偄抲偒偟側偄偙偲丅
怘傋偨偄偲偒偵傕怘傋傜傟側偄傢偗偱偡偐傜丄偙傟偼堦斣岠壥偑偁傞偲巚偄傑偡丅
偁偲偼丄嵒摐偑僈僢僣儕擖偭偨傕偺偼旔偗傞偙偲偱偡丅
傛偔乽梞壻巕偲榓壻巕偳偭偪側傜偄偄偺丠乿偲偄偆幙栤傪庴偗傑偡偑丄
偳偭偪傕嵒摐偼廫暘偵擖偭偰偄傑偡偺偱丄寣摐抣偼偁偘傑偡丅
偨偩丄梞壻巕偺曽偑榓壻巕傛傝帀幙偑懡偄暘摐幙偑彮側偄偲偄偆堄枴偱丄
梞壻巕偺曽偑偄偄偱偡傛偲偄偆愭惗傕偄傞偐傕偟傟傑偣傫丅
埲忋偺傛偆側偙偲傪摜傑偊傞偲丄娫怘偵傛偔偍僗僗儊偡傞偺偼壥暔偲擕惢昳丅
偙偺壥暔偲擕惢昳偼埲慜偛愢柧偟偨摐擜昦偺怘昳岎姺昞偺拞偵傕嬫暘偝傟丄
娫怘偲偼暘偗偰峫偊傜傟偰偄傑偡丅
偮傑傝丄尵偄曽傪曄偊傟偽丄壥暔偲擕惢昳偼怘帠偺拞偺堦晹偲偄偆傢偗偱偡偹丅
偲偼尵偊丄偄偔偮偑拲堄揰偑偁傝傑偡偺偱丄妎偊偰偍偄偰偔偩偝偄偹丅
乑壥暔
壥暔偵偼壥摐偲偄偆摐偑娷傑傟偰偄偰丄愛傝夁偓傞偲寣摐抣傪忋徃偝偣偰偟傑偄傑偡丅
摐擜昦偺怘昳岎姺昞偱偛愢柧偟偨偲偍傝丄堦擔偁偨傝80kcal乮1扨埵乯傪栚埨偵愛庢偟傑偟傚偆丅
80kcal偼僶僫僫側傜1杮丄傝傫偛傗棞側傜敿暘丄搷傗奰側傜1屄丄傒偐傫側傜2偮掱搙偱偡丅
壥暔偼怘屻偺寣摐抣傪忋徃偝偣傗偡偄傕偺偱偼偁傞偺偱丄擇夞偵暘偗偰怘傋傞偙偲傪偍僗僗儊偟傑偡丅
傑偨怮傞慜偵怘傋傞側偳偡傞偲拞惈帀朾偵傕偐傢傝傗偡偄偺偱丄拲堄偟傑偟傚偆丅
乑擕惢昳
擕惢昳偺戙昞偼媿擕傗儓乕僌儖僩丅
媿擕偼僐僢僾1攖偱偍暊偵傕棴傑傞偺偱偍僗僗儊偱偡丅
媿擕偼揔搙偵帀幙傕娷傫偱偄傞偺偱丄寣摐抣偑壓偑傝擄偔嬻暊姶傕姶偠偵偔偄偺偱丄
娫怘偲偟偰偼偍僗僗儊偺惢昳偱偡丅
儓乕僌儖僩傪愛庢偡傞嵺偵偼嵒摐傪巊傢側偄傛偆偵偡傞偺偑億僀儞僩丅
捠忢巗斕偝傟偰偄傞彫偝側僇僢僾偺儓乕僌儖僩偵偼嵒摐傪娷傫偱偄傑偡偺偱丄
戝偒偄400乣450g掱搙擖偭偨僾儗乕儞儓乕僌儖僩傪峸擖偟丄
嵒摐傪巊傢偢偵怘傋傞偺偑椙偄偱偟傚偆丅
嵒摐傪巊傢側偄偲偄偆偺偼堸椏偵傕尵偊傞偙偲偱偡丅
僕儏乕僗偩偗偱側偔丄僐乕僸乕傗峠拑側偳偵傕嵒摐偼擖傟側偄傛偆偵拲堄偟偰偔偩偝偄偹丅
2018擭09寧08擔
怘屻偺寣摐抣偺忋徃
崱擔偼寣摐抣偺忋徃偵娭偟偰丅
婯懃惓偟偔怘帠傪偟偰偄傞恖偺寣摐抣偼儔僋僟偺偙傇偺傛偆側嬋慄傪嶰嶳昤偒傑偡丅
摉慠嬻暊帪寣摐抣偼掅偔丄怘帠傪偟偨傜彊乆偵寣摐抣偑忋徃偟丄
栺1帪娫屻偵寣摐抣偑僺乕僋傪寎偊傑偡丅
鋁憻偐傜僀儞僗儕儞偲偄偆寣摐抣傪壓偘傞儂儖儌儞偑弌偰丄
寣摐抣傪壓偘偰偔傟丄怘帠偐傜栺2帪娫屻偵偼嬻暊帪寣摐抣偵嬤偄偲偙傠傑偱寣摐抣偑壓偑傝傑偡丅
寣摐抣偑偩傜偩傜崅偄忬懺傕栜榑椙偔偁傝傑偣傫偑丄
怘屻偺寣摐抣偑崅偄忬懺傕傑偨梊屻偑埆偄偲尵傢傟偰偄傑偡丅
側偺偱丄朶堸朶怘偼椙偔側偄傫偱偡偹丅
塰梴慺暿偵寣摐抣偺忋徃偺堘偄傪峫偊偰傒傞偲丄堦斣寣摐抣傪忋偘傗偡偄偺偼摐幙丅
偦偟偰僞儞僷僋幙丄帀幙偲懕偒傑偡丅
側傫偩帀幙偭偰寣摐抣傪忋徃偝偣偵偔偄傫偠傖側偄偺丄側傜梘偘暔偲偐怘傋偰傕栤戣側偄傫偠傖側偄丠
偭偰巚偄傑偣傫偐丠
帀幙偼怘屻寣摐抣傪忋徃偝偣偵偔偄塰梴慺偱偼偁傝傑偡偑丄寣摐抣傪壓偘偵偔偄傕偺偱偡丅
偮傑傝丄寣摐抣偑媫寖偵忋傝偼偟側偄偗傟偳丄偩傜偩傜偲崅偄忬懺傪僉乕僾偟偰偟傑偆傢偗偱偡丅
僀儊乕僕偟偰傒偰偔偩偝偄丅
帀幙偺懡偄梘偘暔傗梞壻巕側偳傪怘傋偨屻丄暊帩偪偑椙偄偲姶偠傑偣傫偐丠
偦傟偼寣摐抣偑壓偑傝偒偭偰偄側偄偨傔偱偡丅
捠忢丄寣摐抣偑壓偑傞偲嬻暊姶傪姶偠傞傕偺偱偡偐傜丅
埲忋傪傑偲傔傞偲乧
丒摐幙偼堦斣寣摐抣傪忋徃偝偣傗偡偄傕偺丅
寛傔傜傟偨検傪庣傞丅
乮徻偟偔偼摐擜昦怘昳岎姺昞偺婰帠傪傒偰偔偩偝偄偹丅乯
丒僞儞僷僋幙偼丄懱撪偱堦斣岠棪傛偔戙幱偝傟傞椙幙偺僞儞僷僋幙傪愛庢偡傞丅
椙幙偺僞儞僷僋幙偲偼丄擏丒嫑丒棏丒戝摛惢昳乮摛晠丄擺摛側偳乯偺偙偲丅
擏偼愒恎偺晹暘丄嫑偼敀恎傗帀幙偺彮側傔側傕偺傪慖傇乮偆側偓傗僩儘偼帀偑懡偄偺偱拲堄乯丅
丒帀幙偼愛傝夁偓偵拲堄偡傞偙偲丅
摐幙傗僞儞僷僋幙偼1g偑栺4kcal偱偡偑丄帀幙偼1g9cal丅
愛傝夁偓傞偲僄僱儖僊乕愛庢偵宷偑傝傑偡丅
曃偭偨怘帠傪偟偰偄傞偲偙偺嶰戝塰梴慺偺僶儔儞僗偑曵傟偰偟傑偆傫偱偡偹丅
僶儔儞僗椙偔愛庢偡傞偺偼傗偭傁傝廳梫丅
枅怘栰嵷傪愛庢丄儀僕僼傽乕僗僩乮栰嵷偐傜愭偵愛庢偡傞乯傕偍朰傟側偔両両


婯懃惓偟偔怘帠傪偟偰偄傞恖偺寣摐抣偼儔僋僟偺偙傇偺傛偆側嬋慄傪嶰嶳昤偒傑偡丅
摉慠嬻暊帪寣摐抣偼掅偔丄怘帠傪偟偨傜彊乆偵寣摐抣偑忋徃偟丄
栺1帪娫屻偵寣摐抣偑僺乕僋傪寎偊傑偡丅
鋁憻偐傜僀儞僗儕儞偲偄偆寣摐抣傪壓偘傞儂儖儌儞偑弌偰丄
寣摐抣傪壓偘偰偔傟丄怘帠偐傜栺2帪娫屻偵偼嬻暊帪寣摐抣偵嬤偄偲偙傠傑偱寣摐抣偑壓偑傝傑偡丅
寣摐抣偑偩傜偩傜崅偄忬懺傕栜榑椙偔偁傝傑偣傫偑丄
怘屻偺寣摐抣偑崅偄忬懺傕傑偨梊屻偑埆偄偲尵傢傟偰偄傑偡丅
側偺偱丄朶堸朶怘偼椙偔側偄傫偱偡偹丅
塰梴慺暿偵寣摐抣偺忋徃偺堘偄傪峫偊偰傒傞偲丄堦斣寣摐抣傪忋偘傗偡偄偺偼摐幙丅
偦偟偰僞儞僷僋幙丄帀幙偲懕偒傑偡丅
側傫偩帀幙偭偰寣摐抣傪忋徃偝偣偵偔偄傫偠傖側偄偺丄側傜梘偘暔偲偐怘傋偰傕栤戣側偄傫偠傖側偄丠
偭偰巚偄傑偣傫偐丠
帀幙偼怘屻寣摐抣傪忋徃偝偣偵偔偄塰梴慺偱偼偁傝傑偡偑丄寣摐抣傪壓偘偵偔偄傕偺偱偡丅
偮傑傝丄寣摐抣偑媫寖偵忋傝偼偟側偄偗傟偳丄偩傜偩傜偲崅偄忬懺傪僉乕僾偟偰偟傑偆傢偗偱偡丅
僀儊乕僕偟偰傒偰偔偩偝偄丅
帀幙偺懡偄梘偘暔傗梞壻巕側偳傪怘傋偨屻丄暊帩偪偑椙偄偲姶偠傑偣傫偐丠
偦傟偼寣摐抣偑壓偑傝偒偭偰偄側偄偨傔偱偡丅
捠忢丄寣摐抣偑壓偑傞偲嬻暊姶傪姶偠傞傕偺偱偡偐傜丅
埲忋傪傑偲傔傞偲乧
丒摐幙偼堦斣寣摐抣傪忋徃偝偣傗偡偄傕偺丅
寛傔傜傟偨検傪庣傞丅
乮徻偟偔偼摐擜昦怘昳岎姺昞偺婰帠傪傒偰偔偩偝偄偹丅乯
丒僞儞僷僋幙偼丄懱撪偱堦斣岠棪傛偔戙幱偝傟傞椙幙偺僞儞僷僋幙傪愛庢偡傞丅
椙幙偺僞儞僷僋幙偲偼丄擏丒嫑丒棏丒戝摛惢昳乮摛晠丄擺摛側偳乯偺偙偲丅
擏偼愒恎偺晹暘丄嫑偼敀恎傗帀幙偺彮側傔側傕偺傪慖傇乮偆側偓傗僩儘偼帀偑懡偄偺偱拲堄乯丅
丒帀幙偼愛傝夁偓偵拲堄偡傞偙偲丅
摐幙傗僞儞僷僋幙偼1g偑栺4kcal偱偡偑丄帀幙偼1g9cal丅
愛傝夁偓傞偲僄僱儖僊乕愛庢偵宷偑傝傑偡丅
曃偭偨怘帠傪偟偰偄傞偲偙偺嶰戝塰梴慺偺僶儔儞僗偑曵傟偰偟傑偆傫偱偡偹丅
僶儔儞僗椙偔愛庢偡傞偺偼傗偭傁傝廳梫丅
枅怘栰嵷傪愛庢丄儀僕僼傽乕僗僩乮栰嵷偐傜愭偵愛庢偡傞乯傕偍朰傟側偔両両
2018擭09寧07擔
怘昳岎姺昞偺巊偄曽偺拲堄揰
偙傟傑偱摐擜昦怘昳岎姺昞偺巊偄曽傪愢柧偝偣偰偄偨偩偒傑偟偨丅
80kcal傪1扨埵偲偍偄偨昞丅
巜帵僄僱儖僊乕傪80偱妱偭偨悢帤偑堦擔偺巜帵扨埵悢丅
昞1乣6+挷枴椏偵暘椶偝傟偰偄偰偦傟偧傟偺嬫暘偱壗扨埵偢偮愛庢偡傞偐丅側偳側偳丅
摐擜昦怘昳岎姺昞傪巊偄偙側偡偨傔偵偼丄80kcal偺検傪妎偊偰偍偔偲妝偵寁嶼偱偒傑偡丅
巒傔偼擄偟偄偲姶偠傞偐傕偟傟傑偣傫偑丄
椙偔巊偆怘嵽偺検傪堦搙妎偊偰偟傑偊偽岎姺昞傪忋庤偔妶梡偱偒傞傛偆偵側傞偲巚偄傑偡丅
怘傋偨怘嵽偺検偐傜僄僱儖僊乕傪寁嶼偡傞傛傝偢偭偲妝偱偡傛丅
偱偼丄崱擔偼摐擜昦怘昳岎姺昞巊梡帪偺拲堄揰偵偮偄偰偛愢柧偟傑偡丅
丒昞1
偛斞丄僷儞丄査椶側偳偺庡怘埲奜偵傕堭椶丄傟傫偙傫丄備傝偹丄偐傏偪傖丄偲偆傕傠偙偟傕昞1偵暘椶偝傟傑偡丅
栰嵷偩偐傜戲嶳怘傋偨傎偆偑偄偄傫偱偟傚丠偲愊嬌揑偵愛庢偟偰偟傑偆偲丄
怘屻偺寣摐抣偑忋徃偟偰偟傑偆偺偱丄拲堄偟傑偟傚偆丅
偙傟傜偺愛庢栚埨検偼堦擔偵堦扨埵掱搙丅
偠傖偑堭側傜堦屄丄僒僩僀儌側傜嶰屄丄傟傫偙傫側傜120ℊ丄偐傏偪傖側傜90g丄偲偆傕傠偙偟側傜90g乮敿暘掱搙乯偱偡丅
丒昞2
壥暔偼慡僄僱儖僊乕偱1扨埵偱嫟捠偱偡丅
堦扨埵偼丄乽傝傫偛傗棞側偳偺戝偒偄娵偄傕偺側傜敿暘丄奰傗搷側偳偺彫偝偄娵偄傕偺側傜堦屄丄
峏偵彫偝偄傒偐傫側傜2屄丄偄偪偛傗嫄曯側偳偺棻傕偺側傜10棻掱搙乿偲妎偊傞偲妎偊傗偡偄偲巚偄傑偡丅
丒昞3
偞偭偔傝偱偡偑丄嫑偼桘偭偙偄嫑傪彍偄偰堦愗傟偑堦扨埵偱偡丅
嫑偺楙傝惢昳傗姳暔丄擏偺壛岺昳丄娛媗偐傜昞3傪愛庢偟傛偆偲偡傞偲墫暘夁忚偵側傞偺偱丄
惗偺擏傗嫑偐傜僞儞僷僋幙傪愛庢偡傞傛偆偵偟傑偟傚偆偹丅
僠乕僘偼昞4偺擕惢昳偱偼側偔丄昞3偵暘椶偟傑偡丅
丒昞4
媿擕偼慡僄僱儖僊乕偱1.5扨埵偱嫟捠偱偡丅
1.5扨埵偼媿擕180ml偵憡摉偟傑偡丅
儓乕僌儖僩偺堦扨埵偼120g偱偡丅
丒昞5
桘帀椶偼巜帵僄僱儖僊乕偵傛偭偰1乣1.5扨埵丅
怉暔桘埲奜偵傕撠僶儔擏丄傾儃僈僪丄僶僞乕丄儅乕僈儕儞丄儀乕僐儞丄寋旂側偳傕桘帀椶偵擖傝傑偡丅
愛傝夁偓傞偲僄僱儖僊乕夁忚偵側傝傑偡偺偱丄拲堄偟傑偟傚偆丅
丒昞6
栰嵷丒偒偺偙丒奀憯椶偼慡僄僱儖僊乕嫟捠偱1.2扨埵偱偡丅
1.2扨埵偼360g偵憡摉偡傞偺偱丄堦怘偁偨傝120g埲忋傪栚昗偵愛庢偟傑偟傚偆丅
丒偦偺懠
傛偔庴偗傞幙栤偼乽歯岲昳傗歯岲堸椏偺戙傢傝偵庡怘傪尭傜偡偐敳偔偐偟偰傕偄偄偱偟傚偆偐乿偲偄偆幙栤丅
妋偐偵慡懱偺僄僱儖僊乕偼尭傝傑偡丅
偨偩摐擜昦怘昳岎姺昞偺戝尨懃偼丄摨偠昞撪偱偺岎姺偼偱偒傞偑丄昞傪傑偨偄偱偺岎姺偼偱偒側偄偲偄偆偙偲丅
歯岲昳椶偼昞1偵偼暘椶偝傟傑偣傫偺偱丄庡怘検偺挷惍偼偟側偄偲偄偆偺偑惓偟偄峫偊曽偵側傝傑偡丅
堦曽丄堭椶偼昞1偵擖傝傑偡偐傜丄堭椶傪1扨埵暘怘傋傞偐傜丄庡怘傪1扨埵尭傜偡偲偄偆峫偊曽偼惓偟偄偲偄偆偙偲偵側傝傑偡丅
側偐側偐僀儊乕僕偟偵偔偄偱偟傚偆偐丅
巊偄側偑傜姷傟偰捀偔偺偑堦斣偱偟傚偆偐丅
摐擜昦怘昳岎姺昞傪偆傑偔妶梡偟偨怘惗妶丄弶傔偰傒傑偣傫偐丠

80kcal傪1扨埵偲偍偄偨昞丅
巜帵僄僱儖僊乕傪80偱妱偭偨悢帤偑堦擔偺巜帵扨埵悢丅
昞1乣6+挷枴椏偵暘椶偝傟偰偄偰偦傟偧傟偺嬫暘偱壗扨埵偢偮愛庢偡傞偐丅側偳側偳丅
摐擜昦怘昳岎姺昞傪巊偄偙側偡偨傔偵偼丄80kcal偺検傪妎偊偰偍偔偲妝偵寁嶼偱偒傑偡丅
巒傔偼擄偟偄偲姶偠傞偐傕偟傟傑偣傫偑丄
椙偔巊偆怘嵽偺検傪堦搙妎偊偰偟傑偊偽岎姺昞傪忋庤偔妶梡偱偒傞傛偆偵側傞偲巚偄傑偡丅
怘傋偨怘嵽偺検偐傜僄僱儖僊乕傪寁嶼偡傞傛傝偢偭偲妝偱偡傛丅
偱偼丄崱擔偼摐擜昦怘昳岎姺昞巊梡帪偺拲堄揰偵偮偄偰偛愢柧偟傑偡丅
丒昞1
偛斞丄僷儞丄査椶側偳偺庡怘埲奜偵傕堭椶丄傟傫偙傫丄備傝偹丄偐傏偪傖丄偲偆傕傠偙偟傕昞1偵暘椶偝傟傑偡丅
栰嵷偩偐傜戲嶳怘傋偨傎偆偑偄偄傫偱偟傚丠偲愊嬌揑偵愛庢偟偰偟傑偆偲丄
怘屻偺寣摐抣偑忋徃偟偰偟傑偆偺偱丄拲堄偟傑偟傚偆丅
偙傟傜偺愛庢栚埨検偼堦擔偵堦扨埵掱搙丅
偠傖偑堭側傜堦屄丄僒僩僀儌側傜嶰屄丄傟傫偙傫側傜120ℊ丄偐傏偪傖側傜90g丄偲偆傕傠偙偟側傜90g乮敿暘掱搙乯偱偡丅
丒昞2
壥暔偼慡僄僱儖僊乕偱1扨埵偱嫟捠偱偡丅
堦扨埵偼丄乽傝傫偛傗棞側偳偺戝偒偄娵偄傕偺側傜敿暘丄奰傗搷側偳偺彫偝偄娵偄傕偺側傜堦屄丄
峏偵彫偝偄傒偐傫側傜2屄丄偄偪偛傗嫄曯側偳偺棻傕偺側傜10棻掱搙乿偲妎偊傞偲妎偊傗偡偄偲巚偄傑偡丅
丒昞3
偞偭偔傝偱偡偑丄嫑偼桘偭偙偄嫑傪彍偄偰堦愗傟偑堦扨埵偱偡丅
嫑偺楙傝惢昳傗姳暔丄擏偺壛岺昳丄娛媗偐傜昞3傪愛庢偟傛偆偲偡傞偲墫暘夁忚偵側傞偺偱丄
惗偺擏傗嫑偐傜僞儞僷僋幙傪愛庢偡傞傛偆偵偟傑偟傚偆偹丅
僠乕僘偼昞4偺擕惢昳偱偼側偔丄昞3偵暘椶偟傑偡丅
丒昞4
媿擕偼慡僄僱儖僊乕偱1.5扨埵偱嫟捠偱偡丅
1.5扨埵偼媿擕180ml偵憡摉偟傑偡丅
儓乕僌儖僩偺堦扨埵偼120g偱偡丅
丒昞5
桘帀椶偼巜帵僄僱儖僊乕偵傛偭偰1乣1.5扨埵丅
怉暔桘埲奜偵傕撠僶儔擏丄傾儃僈僪丄僶僞乕丄儅乕僈儕儞丄儀乕僐儞丄寋旂側偳傕桘帀椶偵擖傝傑偡丅
愛傝夁偓傞偲僄僱儖僊乕夁忚偵側傝傑偡偺偱丄拲堄偟傑偟傚偆丅
丒昞6
栰嵷丒偒偺偙丒奀憯椶偼慡僄僱儖僊乕嫟捠偱1.2扨埵偱偡丅
1.2扨埵偼360g偵憡摉偡傞偺偱丄堦怘偁偨傝120g埲忋傪栚昗偵愛庢偟傑偟傚偆丅
丒偦偺懠
傛偔庴偗傞幙栤偼乽歯岲昳傗歯岲堸椏偺戙傢傝偵庡怘傪尭傜偡偐敳偔偐偟偰傕偄偄偱偟傚偆偐乿偲偄偆幙栤丅
妋偐偵慡懱偺僄僱儖僊乕偼尭傝傑偡丅
偨偩摐擜昦怘昳岎姺昞偺戝尨懃偼丄摨偠昞撪偱偺岎姺偼偱偒傞偑丄昞傪傑偨偄偱偺岎姺偼偱偒側偄偲偄偆偙偲丅
歯岲昳椶偼昞1偵偼暘椶偝傟傑偣傫偺偱丄庡怘検偺挷惍偼偟側偄偲偄偆偺偑惓偟偄峫偊曽偵側傝傑偡丅
堦曽丄堭椶偼昞1偵擖傝傑偡偐傜丄堭椶傪1扨埵暘怘傋傞偐傜丄庡怘傪1扨埵尭傜偡偲偄偆峫偊曽偼惓偟偄偲偄偆偙偲偵側傝傑偡丅
側偐側偐僀儊乕僕偟偵偔偄偱偟傚偆偐丅
巊偄側偑傜姷傟偰捀偔偺偑堦斣偱偟傚偆偐丅
摐擜昦怘昳岎姺昞傪偆傑偔妶梡偟偨怘惗妶丄弶傔偰傒傑偣傫偐丠
 | 摐擜昦怘帠椕朄偺偨傔偺怘昳岎姺昞戞7斉 [ 擔杮摐擜昦妛夛 ] 壙奿:972墌 |
2018擭09寧06擔
摐擜昦岎姺昞傪棙梡偟偨嬶懱揑側愛庢検栚埨
崱擔偼摐擜昦岎姺昞傪棙梡偟偨嬶懱揑側愛庢検栚埨偵偮偄偰丅
亙巜帵僄僱儖僊乕1600kcal偺応崌亜
昞1丗1擔偵9扨埵乮枅怘3扨埵乯
丂丂丂仺偛斞乮悊偄偨忬懺乯150g丄怘僷儞8枃愗傝2枃
昞2丗1擔偵1扨埵乮嶰怘偺偳偙偐偱1扨埵丄0.5扨埵偢偮偵暘偗偰2夞愛偭偨曽偑怘屻偺寣摐抣偼忋徃偟偵偔偄乯
丂丂丂仺傝傫偛傗棞敿暘丄奰傗搷1屄丄傒偐傫2屄丄僶僫僫1杮
昞3丗1擔偵5扨埵乮椺丗挬1丄拫2丄梉2乯
丂丂丂仺1扨埵丗嶘1愗丄斠擏40g丄棏1屄丄栘柸摛晠100g乮1/3挌乯
昞4丗1擔偵1.5扨埵乮嶰怘偺偳偙偐偱1.5扨埵乯
丂丂丂仺媿擕180ml丄儓乕僌儖僩120g乮儓乕僌儖僩偼壛摐偱傕柍摐偱傕120g偩偑丄怘屻偺寣摐抣忋徃傪娚傗偐
丂丂丂丂偵偡傞偨傔丄柍摐傪慖傃傑偟傚偆丅乯
昞5丗1擔偵1.5扨埵乮桘偺寁検偼擄偟偄丄側傞傋偔彮側栚偵偡傞偙偲乯
丂丂丂仺怉暔桘偱15g丄桘帀椶偼怉暔桘偩偗偱偼側偄偺偱拲堄
昞6丗1擔偵1.2扨埵
丂丂丂仺枅怘0.4扨埵丄栰嵷偺1扨埵偼300g偺偨傔1擔360g埲忋丄1怘偺栚埨偼120g
挷枴椏丗1擔偵0.8扨埵
丂丂丂仺巊偄偡偓偼墫暘夁忚偵傕側傞偺偱峊偊傑偟傚偆丅
偙偙偵偼彂偒偒傟傑偣傫偑丄戙昞揑側怘嵽傪偛徯夘偟傑偟偨丅
偛嫽枴偁傞曽偼僱僢僩偱傕岎姺昞傪峸擖偱偒傑偡丅
1扨埵偺検傪抦傝偨偄怘嵽偑偁傟偽偛幙栤偄偨偩偗傟偽夞摎偟傑偡両

亙巜帵僄僱儖僊乕1600kcal偺応崌亜
昞1丗1擔偵9扨埵乮枅怘3扨埵乯
丂丂丂仺偛斞乮悊偄偨忬懺乯150g丄怘僷儞8枃愗傝2枃
昞2丗1擔偵1扨埵乮嶰怘偺偳偙偐偱1扨埵丄0.5扨埵偢偮偵暘偗偰2夞愛偭偨曽偑怘屻偺寣摐抣偼忋徃偟偵偔偄乯
丂丂丂仺傝傫偛傗棞敿暘丄奰傗搷1屄丄傒偐傫2屄丄僶僫僫1杮
昞3丗1擔偵5扨埵乮椺丗挬1丄拫2丄梉2乯
丂丂丂仺1扨埵丗嶘1愗丄斠擏40g丄棏1屄丄栘柸摛晠100g乮1/3挌乯
昞4丗1擔偵1.5扨埵乮嶰怘偺偳偙偐偱1.5扨埵乯
丂丂丂仺媿擕180ml丄儓乕僌儖僩120g乮儓乕僌儖僩偼壛摐偱傕柍摐偱傕120g偩偑丄怘屻偺寣摐抣忋徃傪娚傗偐
丂丂丂丂偵偡傞偨傔丄柍摐傪慖傃傑偟傚偆丅乯
昞5丗1擔偵1.5扨埵乮桘偺寁検偼擄偟偄丄側傞傋偔彮側栚偵偡傞偙偲乯
丂丂丂仺怉暔桘偱15g丄桘帀椶偼怉暔桘偩偗偱偼側偄偺偱拲堄
昞6丗1擔偵1.2扨埵
丂丂丂仺枅怘0.4扨埵丄栰嵷偺1扨埵偼300g偺偨傔1擔360g埲忋丄1怘偺栚埨偼120g
挷枴椏丗1擔偵0.8扨埵
丂丂丂仺巊偄偡偓偼墫暘夁忚偵傕側傞偺偱峊偊傑偟傚偆丅
偙偙偵偼彂偒偒傟傑偣傫偑丄戙昞揑側怘嵽傪偛徯夘偟傑偟偨丅
偛嫽枴偁傞曽偼僱僢僩偱傕岎姺昞傪峸擖偱偒傑偡丅
1扨埵偺検傪抦傝偨偄怘嵽偑偁傟偽偛幙栤偄偨偩偗傟偽夞摎偟傑偡両
 | 摐擜昦怘帠椕朄偺偨傔偺怘昳岎姺昞戞7斉 [ 擔杮摐擜昦妛夛 ] 壙奿:972墌 |
2018擭09寧05擔
摐擜昦岎姺昞偺巊偄曽
摐擜昦岎姺昞偼80kcal亖1扨埵偲偍偄偰丄僄僱儖僊乕寁嶼偟偰偄偔傕偺丅
側偤80kcal偲拞搑敿抂側悢帤側偺偐偲偄偆偲丄椺偊偽僶僫僫1杮偑栺80kcal丄
棏1屄偑栺80kcal丄怘僷儞6枃愗傝堦枃偑栺160kcal丄傝傫偛1屄偑栺160lcal側偳側偳丄
巹偨偪偑椙偔岥偵偡傞傕偺偼80kcal偺攞悢偱偁傞偙偲偑懡偄偨傔丅
堦斒揑偵僄僱儖僊乕寁嶼偼壗傪偳傟偩偗怘傋偨偐傜壗kcal偩偲峫偊傑偡偑丄
偙偺摐擜昦岎姺昞偱偼80kcal偺検傪妎偊丄偦傟偺壗攞怘傋偨偐偵80kcal傪偐偗偰僄僱儖僊乕傪嶼弌偟傑偡丅
怘昳偼帡偨拠娫偱昞1乣6+挷枴椏偵暘偐傟偰偄偰丄昞1偼崚椶丄堭丄摛側偳丄昞2偼壥暔丄
昞3偼嫑丄戝摛丄棏丄擏丄僠乕僘丄昞4偼媿擕側偳偺擕惢昳丄昞5偼桘帀椶丄
昞6偼栰嵷丄奀憯椶丄偒偺偙丄偙傫偵傖偔側偳偲暘椶偟偰偄傑偡丅
幚嵺偵傗偭偰傒偨曽偑暘偐傝堈偄偲巚偆偺偱丄椺傪嫇偘偰傗偭偰傒傑偡偹丅
傕偆抦偭偰偄傞傛偲偄偆曽偼撉傒棳偟偰偔偩偝偄偹丅
乽椺丗巜帵僄僱儖僊乕偑1600kcal偺曽乿
1扨埵傪80kcal偲偍偔偺偱丄巜帵僄僱儖僊乕偑1600kcal偺応崌偼丄1600÷80kcal偱20扨埵偲側傝傑偡丅
扽悈壔暔偼慡懱偺僄僱儖僊乕偺50乣60亾偑揔愗偲尵傢傟偰偄傞偺偱丄
偙偙偱偼偲傝偁偊偢扽悈壔暔僄僱儖僊乕傪55亾偲偟偰傒傑偡丅
偡傞偲昞1乣6+挷枴椏偺暘椶偼埲壓偺偲偍傝偲側傝傑偡乮岎姺昞偺P31乯丅
昞1丗1擔偵9扨埵乮枅怘3扨埵乯
昞2丗1擔偵1扨埵乮嶰怘偺偳偙偐偱1扨埵丄0.5扨埵偢偮偵暘偗偰2夞愛偭偨曽偑怘屻偺寣摐抣偼忋徃偟偵偔偄乯
昞3丗1擔偵5扨埵乮椺丗挬1丄拫2丄梉2乯
昞4丗1擔偵1.5扨埵乮嶰怘偺偳偙偐偱1.5扨埵丄媿擕180ml堸傔偽1.5扨埵傪僋儕傾偱偒傞乯
昞5丗1擔偵1.5扨埵乮桘偺寁検偼擄偟偄丄側傞傋偔彮側栚偵偡傞偙偲乯
昞6丗1擔偵1.2扨埵乮枅怘0.4扨埵丄栰嵷偺1扨埵偼300g偺偨傔1擔360g埲忋丄1怘偺栚埨偼120g乯
挷枴椏丗1擔偵0.8扨埵乮巊偄偡偓偼墫暘夁忚偵傕側傞偺偱峊偊傑偟傚偆乯
偙偺扨埵悢傪崌寁偡傞偲20扨埵亖1600kcal偵側傝傑偡丅
摐擜昦岎姺昞偼妝揤偱972墌偱峸擖弌棃傑偡丅
巊偄曽偑暘偐傜側偄偲偄偆曽偼偳偟偳偟僐儊儞僩壓偝偄偹両
師夞埲崀偼幚嵺偵怘昳傪嫇偘偰嬶懱揑側怘帠検傪愢柧丄
摐擜昦岎姺昞偺巊偄曽偺拲堄揰側偳傪愢柧偟傑偡偹丅

側偤80kcal偲拞搑敿抂側悢帤側偺偐偲偄偆偲丄椺偊偽僶僫僫1杮偑栺80kcal丄
棏1屄偑栺80kcal丄怘僷儞6枃愗傝堦枃偑栺160kcal丄傝傫偛1屄偑栺160lcal側偳側偳丄
巹偨偪偑椙偔岥偵偡傞傕偺偼80kcal偺攞悢偱偁傞偙偲偑懡偄偨傔丅
堦斒揑偵僄僱儖僊乕寁嶼偼壗傪偳傟偩偗怘傋偨偐傜壗kcal偩偲峫偊傑偡偑丄
偙偺摐擜昦岎姺昞偱偼80kcal偺検傪妎偊丄偦傟偺壗攞怘傋偨偐偵80kcal傪偐偗偰僄僱儖僊乕傪嶼弌偟傑偡丅
怘昳偼帡偨拠娫偱昞1乣6+挷枴椏偵暘偐傟偰偄偰丄昞1偼崚椶丄堭丄摛側偳丄昞2偼壥暔丄
昞3偼嫑丄戝摛丄棏丄擏丄僠乕僘丄昞4偼媿擕側偳偺擕惢昳丄昞5偼桘帀椶丄
昞6偼栰嵷丄奀憯椶丄偒偺偙丄偙傫偵傖偔側偳偲暘椶偟偰偄傑偡丅
幚嵺偵傗偭偰傒偨曽偑暘偐傝堈偄偲巚偆偺偱丄椺傪嫇偘偰傗偭偰傒傑偡偹丅
傕偆抦偭偰偄傞傛偲偄偆曽偼撉傒棳偟偰偔偩偝偄偹丅
乽椺丗巜帵僄僱儖僊乕偑1600kcal偺曽乿
1扨埵傪80kcal偲偍偔偺偱丄巜帵僄僱儖僊乕偑1600kcal偺応崌偼丄1600÷80kcal偱20扨埵偲側傝傑偡丅
扽悈壔暔偼慡懱偺僄僱儖僊乕偺50乣60亾偑揔愗偲尵傢傟偰偄傞偺偱丄
偙偙偱偼偲傝偁偊偢扽悈壔暔僄僱儖僊乕傪55亾偲偟偰傒傑偡丅
偡傞偲昞1乣6+挷枴椏偺暘椶偼埲壓偺偲偍傝偲側傝傑偡乮岎姺昞偺P31乯丅
昞1丗1擔偵9扨埵乮枅怘3扨埵乯
昞2丗1擔偵1扨埵乮嶰怘偺偳偙偐偱1扨埵丄0.5扨埵偢偮偵暘偗偰2夞愛偭偨曽偑怘屻偺寣摐抣偼忋徃偟偵偔偄乯
昞3丗1擔偵5扨埵乮椺丗挬1丄拫2丄梉2乯
昞4丗1擔偵1.5扨埵乮嶰怘偺偳偙偐偱1.5扨埵丄媿擕180ml堸傔偽1.5扨埵傪僋儕傾偱偒傞乯
昞5丗1擔偵1.5扨埵乮桘偺寁検偼擄偟偄丄側傞傋偔彮側栚偵偡傞偙偲乯
昞6丗1擔偵1.2扨埵乮枅怘0.4扨埵丄栰嵷偺1扨埵偼300g偺偨傔1擔360g埲忋丄1怘偺栚埨偼120g乯
挷枴椏丗1擔偵0.8扨埵乮巊偄偡偓偼墫暘夁忚偵傕側傞偺偱峊偊傑偟傚偆乯
偙偺扨埵悢傪崌寁偡傞偲20扨埵亖1600kcal偵側傝傑偡丅
摐擜昦岎姺昞偼妝揤偱972墌偱峸擖弌棃傑偡丅
巊偄曽偑暘偐傜側偄偲偄偆曽偼偳偟偳偟僐儊儞僩壓偝偄偹両
師夞埲崀偼幚嵺偵怘昳傪嫇偘偰嬶懱揑側怘帠検傪愢柧丄
摐擜昦岎姺昞偺巊偄曽偺拲堄揰側偳傪愢柧偟傑偡偹丅
 | 摐擜昦怘帠椕朄偺偨傔偺怘昳岎姺昞戞7斉 [ 擔杮摐擜昦妛夛 ] 壙奿:972墌 |
2018擭09寧04擔
僞僶僐偺暰奞
僞僶僐偵偼僞乕儖丄僯僐僠儞丄堦巁壔扽慺側偳懡偔偺桳奞惉暘偑娷傑傟偰偍傝丄
媔墝偱寣娗偑廂弅偟丄寣塼偺棳傟偑埆偔側傝傑偡丅
怱憻傗寣娗偵傕戝偒側塭嬁偑偁傝丄摦柆峝壔偑恑峴偟偰丄
嫹怱徢傗怱嬝峓嵡丄擼峓嵡丄暵嵡惈摦柆峝壔徢側偳偺堷偒嬥偵側傝傑偡丅
摐擜昦偺曽偼寣娗崌暪徢傪婲偙偟傗偡偄偨傔丄
媔墝偑壛傢傞偲丄崌暪徢偑憗偔恑傓偙偲偵側傝傑偡丅
媔墝偼偝傑偞傑側娻偺尨場偵傕側傝傑偡偺偱丄嫮偄堄巙傪傕偭偰嬛墝偟傑偟傚偆丅
嵟嬤偼媔墝曗彆栻傕巊梡壜擻偱偡丅
媔墝偱寣娗偑廂弅偟丄寣塼偺棳傟偑埆偔側傝傑偡丅
怱憻傗寣娗偵傕戝偒側塭嬁偑偁傝丄摦柆峝壔偑恑峴偟偰丄
嫹怱徢傗怱嬝峓嵡丄擼峓嵡丄暵嵡惈摦柆峝壔徢側偳偺堷偒嬥偵側傝傑偡丅
摐擜昦偺曽偼寣娗崌暪徢傪婲偙偟傗偡偄偨傔丄
媔墝偑壛傢傞偲丄崌暪徢偑憗偔恑傓偙偲偵側傝傑偡丅
媔墝偼偝傑偞傑側娻偺尨場偵傕側傝傑偡偺偱丄嫮偄堄巙傪傕偭偰嬛墝偟傑偟傚偆丅
嵟嬤偼媔墝曗彆栻傕巊梡壜擻偱偡丅
2018擭09寧03擔
傾儖僐乕儖偺暰奞
庰椶偼掕傔傜傟偨揔検傪怘帠椕朄傪庣傝側偑傜堸傓偲偄偆帺屓僐儞僩儘乕儖偑弌棃側偗傟偽丄
摐擜昦偲偦偺崌暪徢偺恑峴傪憗傔傑偡丅
偦偺棟桼偼埲壓偺偲偍傝偱偡丅
嘆傾儖僐乕儖偵偼怘梸憹恑嶌梡偑偁偭偰帺屓惂屼偑偱偒側偔側傞偨傔丄
丂偮偄怘傋夁偓丄堸傒夁偓偵側傝丄寣摐抣偺僐儞僩儘乕儖傪棎偡戝偒側尨場偵側傞丅
嘇傾儖僐乕儖偵偼寣塼拞偺拞惈帀朾傪憹傗偡摥偒偑偁傝丄
丂偦偺偨傔娞憻偵帀朾偑偨傑傝帀朾娞偲側傞丅
嘊嬻暊帪偵扽悈壔暔傪愛傜側偄偱傾儖僐乕儖傪戝検偵堸傓偲掅寣摐傪婲偙偡偙偲偑偁傝丄
丂撪暈栻傗僀儞僗儕儞偱帯椕拞偺曽偼廳偄掅寣摐傪婲偙偟丄崹悋忬懺偵娮傞偙偲偑偁傞丅
嘋掅寣摐偵傛傞崹悋忬懺傪悓偭暐偄傗擼懖拞偲娫堘傢傟偰帯椕偑抶傟傞偲惗柦偵偐偐傢傞婋尟偑偁傞丅
傾儖僐乕儖偼尨懃偲偟偰堸傑側偄傛偆偵偟傑偟傚偆丅
亂偍庰傪妝偟傓偨傔忦審亃
摐擜昦偺帺屓娗棟偑偱偒偰丄偟偐傕堸庰偵娭偡傞帺屓婯惂偑姰慡偵偱偒傞応崌偵偼丄
彮検偺偍庰側傜嫋壜偝傟傞帪偑偁傝傑偡丅
嬶懱揑偵偼師偺忦審偑慡偰枮偨偝傟傞昁梫偑偁傝傑偡丅
嘆寣摐偺僐儞僩儘乕儖偑椙岲偱摐擜昦偺寧栞僔儑僂僈側偄丅
嘇鋁憻傗娞憻偺昦婥偑側偄丅
嘊嫹怱徢丄怱嬝峓嵡偁傞偄偼擼懖拞側偳偺摦柆峝壔偵傛傞昦婥偑側偄丅
嘋旍枮傗崅寣埑丄帀幙堎忢徢丄捝晽偑側偄丅
嘍傾儖僐乕儖傪堸傒巒傔偰傕昁偢寛傔傜傟偨検偱傗傔傞偙偲偑偱偒傞丅
傾儖僐乕儖偑嫋壜偝傟傞応崌丄堦斒揑偵偼1擔25g乮2扨埵乯傪尷搙偲偟傑偡丅
偙傟偼價乕儖栺1娛乮350ml乯丄擔杮庰栺0.8崋乮140ml乯丄僂僀僗僉乕栺僟僽儖1攖乮60ml乯偵憡摉偟傑偡丅
傾儖僐乕儖帺懱偵偼僄僱儖僊乕乮1g7kcal乯偁傝傑偡偑丄
扽悈壔暔丄偨傫傁偔幙丄帀幙側偳偺塰梴慺傪娷傑側偄偺偱丄塰梴慺偺偁傞懠偺怘昳偲岎姺偼偱偒傑偣傫丅
晛捠偼1擔偺怘帠検傪尭傜偝側偄偱傾儖僐乕儖偺暘傪壛偊傞偺偱丄
傾儖僐乕儖偺暘偩偗僇儘儕乕偑夁忚偲側傝傑偡丅
傾儖僐乕儖偼sg杒帪埲奜偺歯岲怘昳偲偟偰丄寛傔傜傟偨検偺斖埻撪偵昁偢梷偊傞傛偆偵偟傑偟傚偆丅
摐擜昦偲偦偺崌暪徢偺恑峴傪憗傔傑偡丅
偦偺棟桼偼埲壓偺偲偍傝偱偡丅
嘆傾儖僐乕儖偵偼怘梸憹恑嶌梡偑偁偭偰帺屓惂屼偑偱偒側偔側傞偨傔丄
丂偮偄怘傋夁偓丄堸傒夁偓偵側傝丄寣摐抣偺僐儞僩儘乕儖傪棎偡戝偒側尨場偵側傞丅
嘇傾儖僐乕儖偵偼寣塼拞偺拞惈帀朾傪憹傗偡摥偒偑偁傝丄
丂偦偺偨傔娞憻偵帀朾偑偨傑傝帀朾娞偲側傞丅
嘊嬻暊帪偵扽悈壔暔傪愛傜側偄偱傾儖僐乕儖傪戝検偵堸傓偲掅寣摐傪婲偙偡偙偲偑偁傝丄
丂撪暈栻傗僀儞僗儕儞偱帯椕拞偺曽偼廳偄掅寣摐傪婲偙偟丄崹悋忬懺偵娮傞偙偲偑偁傞丅
嘋掅寣摐偵傛傞崹悋忬懺傪悓偭暐偄傗擼懖拞偲娫堘傢傟偰帯椕偑抶傟傞偲惗柦偵偐偐傢傞婋尟偑偁傞丅
傾儖僐乕儖偼尨懃偲偟偰堸傑側偄傛偆偵偟傑偟傚偆丅
亂偍庰傪妝偟傓偨傔忦審亃
摐擜昦偺帺屓娗棟偑偱偒偰丄偟偐傕堸庰偵娭偡傞帺屓婯惂偑姰慡偵偱偒傞応崌偵偼丄
彮検偺偍庰側傜嫋壜偝傟傞帪偑偁傝傑偡丅
嬶懱揑偵偼師偺忦審偑慡偰枮偨偝傟傞昁梫偑偁傝傑偡丅
嘆寣摐偺僐儞僩儘乕儖偑椙岲偱摐擜昦偺寧栞僔儑僂僈側偄丅
嘇鋁憻傗娞憻偺昦婥偑側偄丅
嘊嫹怱徢丄怱嬝峓嵡偁傞偄偼擼懖拞側偳偺摦柆峝壔偵傛傞昦婥偑側偄丅
嘋旍枮傗崅寣埑丄帀幙堎忢徢丄捝晽偑側偄丅
嘍傾儖僐乕儖傪堸傒巒傔偰傕昁偢寛傔傜傟偨検偱傗傔傞偙偲偑偱偒傞丅
傾儖僐乕儖偑嫋壜偝傟傞応崌丄堦斒揑偵偼1擔25g乮2扨埵乯傪尷搙偲偟傑偡丅
偙傟偼價乕儖栺1娛乮350ml乯丄擔杮庰栺0.8崋乮140ml乯丄僂僀僗僉乕栺僟僽儖1攖乮60ml乯偵憡摉偟傑偡丅
傾儖僐乕儖帺懱偵偼僄僱儖僊乕乮1g7kcal乯偁傝傑偡偑丄
扽悈壔暔丄偨傫傁偔幙丄帀幙側偳偺塰梴慺傪娷傑側偄偺偱丄塰梴慺偺偁傞懠偺怘昳偲岎姺偼偱偒傑偣傫丅
晛捠偼1擔偺怘帠検傪尭傜偝側偄偱傾儖僐乕儖偺暘傪壛偊傞偺偱丄
傾儖僐乕儖偺暘偩偗僇儘儕乕偑夁忚偲側傝傑偡丅
傾儖僐乕儖偼sg杒帪埲奜偺歯岲怘昳偲偟偰丄寛傔傜傟偨検偺斖埻撪偵昁偢梷偊傞傛偆偵偟傑偟傚偆丅
2018擭09寧02擔
崌暪徢梊杊偺偨傔偺怘帠椕朄
崌暪徢梊杊偺偨傔偵偼偳傫側怘惗妶傪偍偔傟偽椙偄偺偱偟傚偆偐丠
崱擔偼丄崌暪徢梊杊偺偨傔偺怘帠椕朄偵偮偄偰偍榖偟偨偄偲巚偄傑偡丅
丒傾儖僐乕儖偺愛庢偼揔検乮1擔25g掱搙傑偱乯偵棷傔丄
丂娞幘姵傗崌暪徢側偳栤戣偺偁傞徢椺偱偼嬛庰偲偟傑偡丅
丒崅拞惈帀朾寣徢偺応崌偵偼丄朞榓帀朾巁丄僔儑摐丄壥摐偺愛庢検傪壜擻側尷傝彮側偔偟傑偡丅
丒崅僐儗僗僥儘乕儖寣徢偺応崌丄僐儗僗僥儘乕儖傪懡偔娷傓怘昳傪峊偊傑偡乮1擔200噐枹枮乯丅
丒怘暔慇堐傪懡偔愛庢偡傞傛偆偵搘傔傑偡乮1擔20乣25埲忋乯丅
丂怘暔慇堐偵偼怘屻偺寣摐抣忋徃傪梷惂偟丄
丂寣惔僐儗僗僥儘乕儖偺憹壛傪杊偓丄曋捠傪夵慞偡傞嶌梡偑偁傝傑偡丅
丒崅寣埑崌暪偺応崌偺怘墫愛庢検偼丄1擔6g枹枮偑悇彠偝傟傑偡丅
丂恡徢崌暪姵幰偺怘墫惂尷偼昦婜偵傛偭偰堎側傝傑偡丅
丂崅寣埑敪徢梊杊傕廳梫側帯椕栚昗偱偁傞偺偱丄崅寣埑敪徢慜偐傜尭墫偵搘傔傑偡丅
丒擜拞傾儖僽儈儞攔煏検300噐/g僋儗傾僠僯儞埲忋偁傞偄偼帩懕抈敀擜乮0.5g/g僋儗傾僠僯儞埲忋乯偑偁傟偽丄
丂偨傫傁偔幙愛庢検傪0.8乣1.0g/噑昗弨懱廳偵惂尷偟傑偡丅
崌暪徢梊杊偵偼怘惗妶偑戝偒偔娭學偟傑偡丅
擔崰偐傜惓偟偄怘惗妶傪憲傞傛偆偵怱偑偗傑偟傚偆両
崱擔偼丄崌暪徢梊杊偺偨傔偺怘帠椕朄偵偮偄偰偍榖偟偨偄偲巚偄傑偡丅
丒傾儖僐乕儖偺愛庢偼揔検乮1擔25g掱搙傑偱乯偵棷傔丄
丂娞幘姵傗崌暪徢側偳栤戣偺偁傞徢椺偱偼嬛庰偲偟傑偡丅
丒崅拞惈帀朾寣徢偺応崌偵偼丄朞榓帀朾巁丄僔儑摐丄壥摐偺愛庢検傪壜擻側尷傝彮側偔偟傑偡丅
丒崅僐儗僗僥儘乕儖寣徢偺応崌丄僐儗僗僥儘乕儖傪懡偔娷傓怘昳傪峊偊傑偡乮1擔200噐枹枮乯丅
丒怘暔慇堐傪懡偔愛庢偡傞傛偆偵搘傔傑偡乮1擔20乣25埲忋乯丅
丂怘暔慇堐偵偼怘屻偺寣摐抣忋徃傪梷惂偟丄
丂寣惔僐儗僗僥儘乕儖偺憹壛傪杊偓丄曋捠傪夵慞偡傞嶌梡偑偁傝傑偡丅
丒崅寣埑崌暪偺応崌偺怘墫愛庢検偼丄1擔6g枹枮偑悇彠偝傟傑偡丅
丂恡徢崌暪姵幰偺怘墫惂尷偼昦婜偵傛偭偰堎側傝傑偡丅
丂崅寣埑敪徢梊杊傕廳梫側帯椕栚昗偱偁傞偺偱丄崅寣埑敪徢慜偐傜尭墫偵搘傔傑偡丅
丒擜拞傾儖僽儈儞攔煏検300噐/g僋儗傾僠僯儞埲忋偁傞偄偼帩懕抈敀擜乮0.5g/g僋儗傾僠僯儞埲忋乯偑偁傟偽丄
丂偨傫傁偔幙愛庢検傪0.8乣1.0g/噑昗弨懱廳偵惂尷偟傑偡丅
崌暪徢梊杊偵偼怘惗妶偑戝偒偔娭學偟傑偡丅
擔崰偐傜惓偟偄怘惗妶傪憲傞傛偆偵怱偑偗傑偟傚偆両