2019�N05��28��
���S�����č��ɋt�]����闝�R ���{�̂����̖��_
�i���{�̖���[�����ɑ��Ă�25�N�A�������ł��Ă��Ȃ�����!!�j
���S�����č��ɋt�]����闝�R
���{�̂����̖��_
��㍑�ۂ���Z���^�[�����Z���^�[���ʌ������@�哇 ��
2019�N04��01�� 16:58
�č��ł͂��S����25�N��27���ቺ
Medical Tribune�V���ł�2019�N1��24������1�ʃg�b�v�ŁA
�č�����iACS�j�����\�����ŐV�̂��v�ɂ��ĕ��i�֘A�L���u�āE���S���A25�N�Ԃ�27���ቺ�v�j�B
���̓��v�ł́A1971�N�̃j�N�\���č��哝�́i�����j�̂���ɑ���푈�錾�ȗ��̂����̎��g�݂̐��ʂƂ��āA
�č��̂��S���i�j�����v�A2000�N�č��l����W���Ƃ����N������S���j�̓s�[�N����1991�N����2016�N�܂ł�25�N�Ԃ�27���ቺ���A
���ʕʂɂ͔x����A�咰����A������ȂǑ����̕��ʂŎ��S�����������Ă������Ƃ�������Ă���iCA Cancer J Clin 2019; 69: 7-34�j�B
�����́A�^�o�R�E�R���g���[���ɂ��i�����̒ቺ�Ƃ��f�̕��y�A�����Ď��Â̐i���ɂ����̂ƍl����B
����ł́A���{�̂��S���͂ǂ̂悤�ɐ��ڂ��Ă���̂��낤���B
�����ł́A���{�̂��S���̐��ڂ������Ă��̗v��������������ŁA
���{�̕��ʕʂ��S�̃g�b�v�̔x����i�j���j�Ƒ咰����i�����j�ɂ��āA
���Ă̎��S���̐��ڂ��r���A���̍��������炵���v���ɂ��Č�������B
����ɁA����̂���ׂ������ɂ��Ē������B
���{�̂��S���̌����͂����̐��ʂł͂Ȃ�
���́A���{�̂��S���i�j�����v�A1985�N���{�l�l����W���Ƃ����N������S���j���A
�s�[�N����1996�N����2017�N�܂ł�21�N�Ԃ�28���������Ă���B
�������A����ʕʂɌ���ƁA�݂���Ɗ̂���̎��S���̌����ɂ��Ƃ��낪�傫���B
�݂��S���̌����́A
�㐅���̐����Ȃǂ̉q�����̉��P��①�ɂ̕��y�ɔ����H�����̕ω��Ȃǂɂ��݂���늳���̌����Ɋ�Â����̂ŁA
�݂��f�̉ʂ����������͏������B
���ɕč��ł�1930�N��ɂ́A
�݂��S�����ʕʎ��S�̈��|�I�ȃg�b�v�̍����߂Ă������A
���ʂ̑�Ȃ��ɑ傫�����������B
�܂��A1990�N����܂ł̓��{�̊̂��S���̑����́A
��2�����E����̍������ɂ����钍�˖ƕs���Ȓ��ˊ�E�j�ɂ��̉��̖����ɂ����̂ł��������A
��ʓI�Ȍ��O�q����Ƃ��Ă̊̉���̕��y�ɔ����Ċ̂��S���͌��������B
���Ȃ킿�A�č��ƈقȂ�A
���{�̂��S���́A���ٓI�Ȃ����̌��ʂƂ��Č��������Ƃ͌����Ȃ��B
1984�N�ɑ���10�J�N�����헪���J�n����A
2007�N�Ɏ{�s���ꂽ������{�@�̉��A
��������i��{�v��i��1���A��2���A��3���j���i�߂��Ă������A
�����Ɋ�Â���̐��ʂƂ��ē��{�̂��S�������������Ƃ͌����Ȃ��ƍl����B
�x���S���F�߂����Ă��t�]����͕̂K���A�����͂�����̒x��
���{�̕��ʕʂ��S�̃g�b�v�́A
�j���ł͔x����A
�����ł͑咰����ł���B
���̂Q�̂���ɂ�鎀�S���̐��ڂ�č��Ɣ�r����ƁA���{�̂����̖��_�����炩�ƂȂ�B
�}1�ɂ́AWHO Cancer Mortality Database�Ɋ�Â��쐬�������{�ƕč��ɂ�����x����̔N������S���i�W���l���FWHO�̐��E�l���A3�N�ړ����ρj�̐��ڂ��������B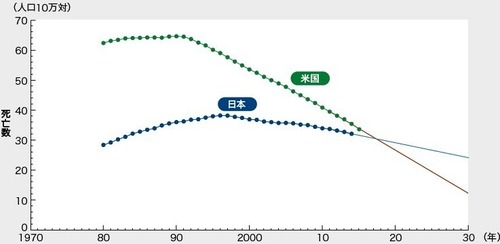
�j���̔x���S���̐��ڂ�����ƁA
���{�̔x���S���̌������x�͕č��̂�������͂邩�ɓ݂��A
�߂����Ă̔x���S�����t�]����͕̂K���ł���B
����́A���Ẵ^�o�R�E�R���g���[���̎��g�݂̍��ɂ��ƍl����B
WHO�̃��|�[�g�ɂ��ƁA
2016�N�ɂ�����j���̔N����i�����i�W���l���FWHO���E�l���j�́A
�č���24.6%�ɑ��ē��{��33.7%�Ƃق�10%�|�C���g�����܂܂Ƃǂ܂��Ă���B
���{�́A
�����K���g�g�ݏ��ɐ��荞�܂ꂽ�����ŁE���i�̑啝�����グ�A
�����L���̋K���A�����p�b�P�[�W�̉摜����x���\���A
�N�C�b�g���C���i�����̋։��d�b���k�j�Ȃǂ̎��g�݂��x��Ă���B
���ۏ��̔�y���Ƃ��ď��𗚍s���Ȃ���Ȃ�Ȃ��͓̂��R�ł��邪�A
�}1�Ɍ�����悤�Ȏ��Ԃ����������Ƃ����āA
�����̌��N�̈ێ����i�̂��߁A���}�ɂ����K���̎��g�݂���������ׂ��ł���B
�咰���S���F�t�]�������������͑咰�����������̔�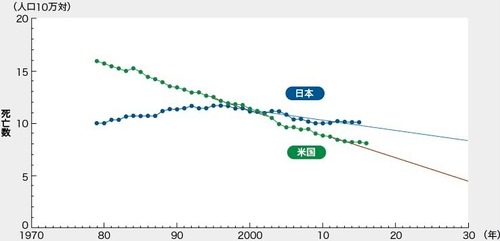
���ɁA�}2�̏����̑咰���S���̐��ڂ�����ƁA
�č��ł͏����Ɍ������Ă���̂ɑ��A���{�ł͖��m�Ȍ����X���͔F�߂�ꂸ�A
2002�N�ɂ͋t�]���A
���{�̕����č����������Ȃ��Ă��܂��Ă����i�j���̑咰���S�������l�̌X���ł���j�B
�i�}1�A2�Ƃ�WHO Cancer Mortality Database�j
����́A���Ă̑咰�����������̎�f�̍��ɂ����̂ƍl������B
�č��̑咰���f�K�C�h���C���ł́A
�S�咰�����������̗��v��
�����ǂ�s�ւ��A�R�X�g������Ɣ��f����A
2008�N��50�`75��ΏۂɈꎟ�X�N���[�j���O�i10�N��1��j�Ƃ��ē�������Ă���̂ɑ��āA
���{�̑咰���f�K�C�h���C���i2005�N�Ɍ��\���ꂽ�܂܍X�V����Ă��Ȃ��j�ł́A
40�Έȏ�ɑ��Ĉꎟ�X�N���[�j���O�Ƃ��ĕ��������𐄏����A
�S�咰�����������Ɋւ��Ă͎��S���������������ʂ͂�����̂́A
�����ł��Ȃ��s���v������Ƃ������R�Ŕ��Ƃ��Ă���B
���}�ɐV�����G�r�f���X�iN Engl J Med 2018;378:1734-1740�j�Ɋ�Â��ăK�C�h���C�����������A
�咰�����������ɂ��X�N���[�j���O�̓����Ɍ����Ă̍�Ƃ��J�n����ƂƂ��ɁA
���f�Ώێ҂���肵�ăR�[���E���R�[�����ł���悤�ȑ̐�������ׂ��ł���B
�������ł͑ʖ�
�}1�A2�Ɏ������悤�Ȏ��Ԃ́A���{�ł̂����̑��������ɂƂǂ܂�A
�������Ɍ����Ă̎��g�݂��ɂ߂ĖR�����������߂ł���ƍl����B
�P�Ȃ���ɂƂǂ܂炸�A
�i���������Ɍ����Ă̊�������
�咰�����������ɂ��X�N���[�j���O�̎��{�Ɍ����Ă̊������̎��g�݂����}�ɕK�v�ł���B
���S�����č��ɋt�]����闝�R
���{�̂����̖��_
��㍑�ۂ���Z���^�[�����Z���^�[���ʌ������@�哇 ��
2019�N04��01�� 16:58
�č��ł͂��S����25�N��27���ቺ
Medical Tribune�V���ł�2019�N1��24������1�ʃg�b�v�ŁA
�č�����iACS�j�����\�����ŐV�̂��v�ɂ��ĕ��i�֘A�L���u�āE���S���A25�N�Ԃ�27���ቺ�v�j�B
���̓��v�ł́A1971�N�̃j�N�\���č��哝�́i�����j�̂���ɑ���푈�錾�ȗ��̂����̎��g�݂̐��ʂƂ��āA
�č��̂��S���i�j�����v�A2000�N�č��l����W���Ƃ����N������S���j�̓s�[�N����1991�N����2016�N�܂ł�25�N�Ԃ�27���ቺ���A
���ʕʂɂ͔x����A�咰����A������ȂǑ����̕��ʂŎ��S�����������Ă������Ƃ�������Ă���iCA Cancer J Clin 2019; 69: 7-34�j�B
�����́A�^�o�R�E�R���g���[���ɂ��i�����̒ቺ�Ƃ��f�̕��y�A�����Ď��Â̐i���ɂ����̂ƍl����B
����ł́A���{�̂��S���͂ǂ̂悤�ɐ��ڂ��Ă���̂��낤���B
�����ł́A���{�̂��S���̐��ڂ������Ă��̗v��������������ŁA
���{�̕��ʕʂ��S�̃g�b�v�̔x����i�j���j�Ƒ咰����i�����j�ɂ��āA
���Ă̎��S���̐��ڂ��r���A���̍��������炵���v���ɂ��Č�������B
����ɁA����̂���ׂ������ɂ��Ē������B
���{�̂��S���̌����͂����̐��ʂł͂Ȃ�
���́A���{�̂��S���i�j�����v�A1985�N���{�l�l����W���Ƃ����N������S���j���A
�s�[�N����1996�N����2017�N�܂ł�21�N�Ԃ�28���������Ă���B
�������A����ʕʂɌ���ƁA�݂���Ɗ̂���̎��S���̌����ɂ��Ƃ��낪�傫���B
�݂��S���̌����́A
�㐅���̐����Ȃǂ̉q�����̉��P��①�ɂ̕��y�ɔ����H�����̕ω��Ȃǂɂ��݂���늳���̌����Ɋ�Â����̂ŁA
�݂��f�̉ʂ����������͏������B
���ɕč��ł�1930�N��ɂ́A
�݂��S�����ʕʎ��S�̈��|�I�ȃg�b�v�̍����߂Ă������A
���ʂ̑�Ȃ��ɑ傫�����������B
�܂��A1990�N����܂ł̓��{�̊̂��S���̑����́A
��2�����E����̍������ɂ����钍�˖ƕs���Ȓ��ˊ�E�j�ɂ��̉��̖����ɂ����̂ł��������A
��ʓI�Ȍ��O�q����Ƃ��Ă̊̉���̕��y�ɔ����Ċ̂��S���͌��������B
���Ȃ킿�A�č��ƈقȂ�A
���{�̂��S���́A���ٓI�Ȃ����̌��ʂƂ��Č��������Ƃ͌����Ȃ��B
1984�N�ɑ���10�J�N�����헪���J�n����A
2007�N�Ɏ{�s���ꂽ������{�@�̉��A
��������i��{�v��i��1���A��2���A��3���j���i�߂��Ă������A
�����Ɋ�Â���̐��ʂƂ��ē��{�̂��S�������������Ƃ͌����Ȃ��ƍl����B
�x���S���F�߂����Ă��t�]����͕̂K���A�����͂�����̒x��
���{�̕��ʕʂ��S�̃g�b�v�́A
�j���ł͔x����A
�����ł͑咰����ł���B
���̂Q�̂���ɂ�鎀�S���̐��ڂ�č��Ɣ�r����ƁA���{�̂����̖��_�����炩�ƂȂ�B
�}1�ɂ́AWHO Cancer Mortality Database�Ɋ�Â��쐬�������{�ƕč��ɂ�����x����̔N������S���i�W���l���FWHO�̐��E�l���A3�N�ړ����ρj�̐��ڂ��������B

�j���̔x���S���̐��ڂ�����ƁA
���{�̔x���S���̌������x�͕č��̂�������͂邩�ɓ݂��A
�߂����Ă̔x���S�����t�]����͕̂K���ł���B
����́A���Ẵ^�o�R�E�R���g���[���̎��g�݂̍��ɂ��ƍl����B
WHO�̃��|�[�g�ɂ��ƁA
2016�N�ɂ�����j���̔N����i�����i�W���l���FWHO���E�l���j�́A
�č���24.6%�ɑ��ē��{��33.7%�Ƃق�10%�|�C���g�����܂܂Ƃǂ܂��Ă���B
���{�́A
�����K���g�g�ݏ��ɐ��荞�܂ꂽ�����ŁE���i�̑啝�����グ�A
�����L���̋K���A�����p�b�P�[�W�̉摜����x���\���A
�N�C�b�g���C���i�����̋։��d�b���k�j�Ȃǂ̎��g�݂��x��Ă���B
���ۏ��̔�y���Ƃ��ď��𗚍s���Ȃ���Ȃ�Ȃ��͓̂��R�ł��邪�A
�}1�Ɍ�����悤�Ȏ��Ԃ����������Ƃ����āA
�����̌��N�̈ێ����i�̂��߁A���}�ɂ����K���̎��g�݂���������ׂ��ł���B
�咰���S���F�t�]�������������͑咰�����������̔�

���ɁA�}2�̏����̑咰���S���̐��ڂ�����ƁA
�č��ł͏����Ɍ������Ă���̂ɑ��A���{�ł͖��m�Ȍ����X���͔F�߂�ꂸ�A
2002�N�ɂ͋t�]���A
���{�̕����č����������Ȃ��Ă��܂��Ă����i�j���̑咰���S�������l�̌X���ł���j�B
�i�}1�A2�Ƃ�WHO Cancer Mortality Database�j
����́A���Ă̑咰�����������̎�f�̍��ɂ����̂ƍl������B
�č��̑咰���f�K�C�h���C���ł́A
�S�咰�����������̗��v��
�����ǂ�s�ւ��A�R�X�g������Ɣ��f����A
2008�N��50�`75��ΏۂɈꎟ�X�N���[�j���O�i10�N��1��j�Ƃ��ē�������Ă���̂ɑ��āA
���{�̑咰���f�K�C�h���C���i2005�N�Ɍ��\���ꂽ�܂܍X�V����Ă��Ȃ��j�ł́A
40�Έȏ�ɑ��Ĉꎟ�X�N���[�j���O�Ƃ��ĕ��������𐄏����A
�S�咰�����������Ɋւ��Ă͎��S���������������ʂ͂�����̂́A
�����ł��Ȃ��s���v������Ƃ������R�Ŕ��Ƃ��Ă���B
���}�ɐV�����G�r�f���X�iN Engl J Med 2018;378:1734-1740�j�Ɋ�Â��ăK�C�h���C�����������A
�咰�����������ɂ��X�N���[�j���O�̓����Ɍ����Ă̍�Ƃ��J�n����ƂƂ��ɁA
���f�Ώێ҂���肵�ăR�[���E���R�[�����ł���悤�ȑ̐�������ׂ��ł���B
�������ł͑ʖ�
�}1�A2�Ɏ������悤�Ȏ��Ԃ́A���{�ł̂����̑��������ɂƂǂ܂�A
�������Ɍ����Ă̎��g�݂��ɂ߂ĖR�����������߂ł���ƍl����B
�P�Ȃ���ɂƂǂ܂炸�A
�i���������Ɍ����Ă̊�������
�咰�����������ɂ��X�N���[�j���O�̎��{�Ɍ����Ă̊������̎��g�݂����}�ɕK�v�ł���B
���̋L���ւ̃R�����g
�R�����g������
���̋L���ւ̃g���b�N�o�b�NURL
https://fanblogs.jp/tb/8837334
���u���O�I�[�i�[�����F�����g���b�N�o�b�N�̂ݕ\������܂��B
���̋L���ւ̃g���b�N�o�b�N