2019”N01Œژ20“ْ
ژq‹{èٍ‚ھ‚ٌƒٹƒXƒN‚ئƒڈƒNƒ`ƒ“گعژي—¦‚ة‹t‘ٹٹض
‚±‚ٌ‚ب‚ةŒ©ژ–‚بŒ‹‰ت‚ھڈo‚ؤ‚¢‚邱‚ئ‚ًƒ}ƒXƒRƒ~‚ح‚«‚؟‚ٌ‚ئچ‘–¯‚ة’m‚点‚ب‚¢پ[‰½‚ًٹîڈ€‚ةƒjƒ…پ[ƒX‚ً‘I‘ً‚µ‚ؤ‚¢‚é‚ج‚©پH
ژq‹{èٍ‚ھ‚ٌƒٹƒXƒN‚ئƒڈƒNƒ`ƒ“گعژي—¦‚ة‹t‘ٹٹض
2018”N12Œژ18“ْ 06:05
پ@ژq‹{èٍ‚ھ‚ٌ‚ج—\–h‘خچô‚ئ‚µ‚ؤ‘ه‚«‚بٹْ‘ز‚ھٹٌ‚¹‚ç‚êپA
2010”N“x‚©‚çŒِ”’SپA
2013”N4Œژ‚©‚ç’èٹْگعژي‰»‚³‚ꂽƒqƒgƒpƒsƒچپ[ƒ}ƒEƒCƒ‹ƒXپiHPVپjƒڈƒNƒ`ƒ“‚¾‚ھپA
گعژيŒم‚ج•›”½‰‚ئ‚³‚ê‚éڈاڈَ‚ًŒœ”O‚·‚é•ٌ“¹‚ھ‘ٹژں‚¬پA
“¯”N6Œژ14“ْپAŒْگ¶کJ“ڈب‚حگد‹ة“I‚بگعژيٹ©ڈ§‚ًچ·‚µچT‚¦‚é‚ئ’ت’BپA5”N‚ًŒo‚½Œ»چف‚àŒp‘±‚³‚ê‚ؤ‚¢‚éپB
‚»‚ê‚ة‚و‚èپAHPVƒڈƒNƒ`ƒ“گعژي—¦‚ةڈoگ¶”N“x‚ة‚و‚ء‚ؤ‘ه‚«‚بٹiچ·‚ھگ¶‚¶‚ؤ‚¢‚éپB
‘هچم‘هٹwژY‰بٹw•wگl‰بٹw•a—Œ¤‹†ژ؛‚ج”ھ–ط–ƒ–¢ژپ‚حپA
ڈoگ¶”N“x•ت‚جژq‹{èٍ‚ھ‚ٌœëٹ³ƒٹƒXƒN‚ج•]‰؟‚ًچs‚¤‚ئ‚ئ‚à‚ةپA
HPVƒڈƒNƒ`ƒ“گعژي‚ج—LŒّگ«‚ًŒںڈطپB
ڈoگ¶”N“x‚²‚ئ‚جژq‹{èٍ‚ھ‚ٌœëٹ³ƒٹƒXƒN‚ھHPVƒڈƒNƒ`ƒ“گعژي—¦‚ئ‹t‘ٹٹض‚·‚邱‚ئ‚ً–¾‚ç‚©‚ة‚µپiSci Rep 2018; 8: 5612پjپA
‘و22‰ٌ“ْ–{ƒڈƒNƒ`ƒ“ٹw‰ïپi12Œژ8پ`9“ْپj‚ة‚¨‚¢‚ؤ•ٌچگ‚µ‚½پB
HPVƒڈƒNƒ`ƒ“گعژي—¦‚حڈoگ¶”N“x‚ة‚و‚ء‚ؤٹiچ·‚ھ‘ه‚«‚¢
پ@ژq‹{èٍ‚ھ‚ٌ‚ج‚ظ‚ئ‚ٌ‚ا‚حƒnƒCƒٹƒXƒNŒ^‚جHPV‚ھژq‹{èٍ•”‚ةٹ´گُ‚µژ‘±ٹ´گُ‚·‚邱‚ئ‚ة‚و‚ء‚ؤ”ڈا‚·‚éپB
ژq‹{èٍ‚ھ‚ٌ‚ج—\–h‚حژq‹{èٍ‚ھ‚ٌ—\–hƒڈƒNƒ`ƒ“پiHPVƒڈƒNƒ`ƒ“پj‚ئژq‹{èٍ‚ھ‚ٌŒںگf‚ج2–{’Œ‚ئ‚ب‚ء‚ؤ‚¢‚éپB
ژq‹{èٍ‚ھ‚ٌŒںگf‚ح‘O‚ھ‚ٌ•a•د‚ج‘پٹْ”Œ©پE‘پٹْژ،—أ‚ً–ع“I‚ئ‚µ‚ؤ‚¢‚é‚ج‚ة‘خ‚µپA
HPVƒڈƒNƒ`ƒ“‚حƒnƒCƒٹƒXƒNŒ^‚جHPV-16پA18Œ^‚جٹ´گُژ©‘ج‚ً—\–h‚·‚é‚à‚ج‚¾پB
“ْ–{‚ة‚¨‚¯‚éHPVŒ^•ت•ھ•z‚ة‚و‚é‚ئپA16پA18Œ^‚ھ‚¨‚و‚»6ٹ„‚ًگè‚ك‚ؤ‚¨‚èپA“ْ–{‚إگعژي‰آ”\‚بHPVƒڈƒNƒ`ƒ“پi2‰؟ƒڈƒNƒ`ƒ“پA4‰؟ƒڈƒNƒ`ƒ“پj‚حƒnƒCƒٹƒXƒNŒ^‚ج’†‚إ‚ح16پA18Œ^‚ً—\–h‚·‚é‚à‚ج‚إ‚ ‚邱‚ئ‚©‚çپA‚¨‚و‚»6ٹ„‚جژq‹{èٍ‚ھ‚ٌ‚ھƒڈƒNƒ`ƒ“‚جگعژي‚ة‚و‚ء‚ؤ—\–h‰آ”\‚إ‚ ‚é‚ئچl‚¦‚ç‚ê‚éپB
پ@‚µ‚©‚µپAگعژيٹ©ڈ§‚جچ·‚µچT‚¦‚ة‚و‚èڈoگ¶”N“x•ت‚جHPVƒڈƒNƒ`ƒ“گعژي—¦‚ة‚ح‘ه‚«‚بٹiچ·‚ھگ¶‚¶‚ؤ‚¨‚èپA
Œِ”ïڈ•گ¬“±“ü‘O‚إ‚ ‚é1993”N“xگ¶‚ـ‚ê‚جگl‚جƒڈƒNƒ`ƒ“گعژي—¦‚ح0پ“پA
Œِ”ïڈ•گ¬“±“üŒم‚ج1994پ`99”N“xگ¶‚ـ‚ê‚جگl‚إ‚ح–ٌ70پ“پA
گد‹ة“Iٹ©ڈ§’†ژ~ˆبچ~‚إ‚ ‚é2000”N“xگ¶‚ـ‚êˆبچ~‚جگl‚إ‚حگعژي—¦‚حŒƒŒ¸‚µپAژ–ژہڈمپAگعژي’âژ~ڈَ‘ش‚ئ‚ب‚ء‚ؤ‚¢‚éپB
پ@‚»‚جˆê•û‚إپAHPVƒڈƒNƒ`ƒ“‚ج—LŒّگ«‚ًŒںڈط‚·‚邳‚ـ‚´‚ـ‚ب•ٌچگ‚ھ‚ب‚³‚ê‚ؤ‚¨‚èپA“ء‚ةپAڈH“cŒ§پA‹{ڈ錧‚©‚ç‚ح20پ`24چخژ‚جژq‹{èٍ‚ھ‚ٌŒںگf‚ة‚¨‚¯‚éچ×–Eگfˆظڈي—\–hŒّ‰ت‚ھژ¦‚³‚ê‚ؤ‚¢‚éپB
‚µ‚©‚µ‚ب‚ھ‚炱‚ê‚ç‚جٹù•ٌ‚ة‚حپA20پ`24چخ‚إ‚حڈoگ¶”N“x‚ة‚و‚ء‚ؤHPVƒڈƒNƒ`ƒ“گعژيژز‚جٹ„چ‡‚ھˆظ‚ب‚èپAچ×–Eگfˆظڈي‚ح”N—î‚ًڈd‚ث‚½•û‚ھڈo‚â‚·‚¢‚½‚ك‚ةپA”ٌگعژيژز‚ة‚¨‚¢‚ؤŒںگf‚جˆظڈي‚ھڈo‚â‚·‚¢‚ئ‚¢‚¤Œ¤‹†’²چ¸ڈم‚جژم“_‚ھ‚ ‚éپB
پ@‚»‚±‚إ”ھ–طژپ‚ç‚حپAڈoگ¶”N“x‚²‚ئ‚جHPVƒڈƒNƒ`ƒ“گعژي—¦‚ئ20چخژ‚جژq‹{èٍ‚ھ‚ٌŒںگf‚ة‚¨‚¯‚éچ×–Eگfˆظڈي‚ج•p“x‚ً–¾‚ç‚©‚ة‚µپA
ڈoگ¶”N“x‚²‚ئ‚جژq‹{èٍ‚ھ‚ٌœëٹ³ƒٹƒXƒN‚ج•]‰؟‚ًچs‚¤‚ئ‚ئ‚à‚ةپAHPVƒڈƒNƒ`ƒ“گعژي‚ج—LŒّگ«‚ً•]‰؟‚µ‚½پB
ƒڈƒNƒ`ƒ““±“üپEگعژيگ¢‘م‚جچ×–Eگfˆظڈي—¦‚ح“±“ü‘Oگ¢‘م‚ة”ن‚ׂؤ‘ه‚«‚Œ¸ڈ
پ@1990پ`95”N“xگ¶‚ـ‚ê‚جڈ—گ«پi1990پ`93”N“xگ¶‚ـ‚ê‚ھƒڈƒNƒ`ƒ““±“ü‘Oگ¢‘مپA1994پ`95”N“xگ¶‚ـ‚ê‚ھƒڈƒNƒ`ƒ““±“üپEگعژيگ¢‘مپj‚ً‘خڈغ‚ئ‚µپA•ں“‡Œ§‚¢‚ي‚«ژsپEگىچèژsپE‘ه’أژsپE‘هچمژsپE‘هچم•{چ‚’خژsپEڈ¼ژRژsپE•ں‰ھژs‚©‚ç20چخ‚جژq‹{èٍ‚ھ‚ٌŒںگfژ‚ج‘خڈغژز‚جگlگ”‚¨‚و‚رچ×–Eگfˆظڈي‚جگlگ”پA16چخ‚ـ‚إ‚جHPVƒڈƒNƒ`ƒ“—فگدڈ‰‰ٌگعژي—¦‚ة‚آ‚¢‚ؤ‚جƒfپ[ƒ^’ٌ‹ں‚ًژَ‚¯پA‰ًگح‚ًچs‚ء‚½پB
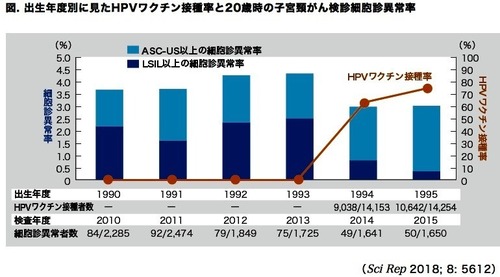
پ@HPVƒڈƒNƒ`ƒ“گعژي—¦‚ھ0پ“‚جƒڈƒNƒ`ƒ““±“ü‘Oگ¢‘م‚ة‚¨‚¯‚éچ×–Eگfˆظڈي—¦‚ً’²‚ׂ½‚ئ‚±‚ëپA
ASC-USپiŒy“x•a•د‹^‚¢پjˆبڈم‚جچ×–Eگfˆظڈي—¦‚ح
1990”N“x3.7%پi84گl/2,285گlپjپA
91”N“x3.7پ“پi92گl/2,474گlپjپA
92”N“x4.3پ“پi79گl/1,849گlپjپA
93”N“x4.3پ“پi75گl/1,725گlپj‚إ‚ ‚ء‚½پB
پ@ˆê•ûپAƒڈƒNƒ`ƒ“گعژيگ¢‘م‚ة‚¨‚¯‚éHPVƒڈƒNƒ`ƒ“گعژي—¦‚ح
1994”N“x64پ“پi9,038گl/1–œ4,153گlپjپA
95”N“x75پ“پi1–œ642گl/1–œ4,254گlپj‚إ‚ ‚èپA
ASC-USˆبڈم‚جچ×–Eگfˆظڈي—¦‚ح‚¢‚¸‚ê‚à3.0پ“‚إ‚ ‚ء‚½پB
‚³‚ç‚ةƒڈƒ“ƒ‰ƒ“ƒNڈم‚جˆظڈيڈٹŒ©‚إ‚ ‚éLSILپiŒy“x•a•دپjˆبڈم‚جچ×–Eگfˆظڈي—¦‚ًŒ©‚é‚ئپA
ƒڈƒNƒ`ƒ““±“ü‘Oگ¢‘م‚ح
1990”N“x2.2پ“پA
91”N“x1.6پ“پA
92”N“x2.4پ“پA
93”N“x2.5پ“پA
ƒڈƒNƒ`ƒ“گعژيگ¢‘م‚إ‚ح
1994”N“x0.8پ“پA
95”N“x0.4پ“‚ئپA
ƒڈƒNƒ`ƒ“گعژي—¦‚ھ’ل‚¢‚ظ‚اچ×–Eگfˆظڈي—¦‚ھچ‚‚ـ‚ء‚ؤ‚¢‚½پiگ}پjپB
پ@ƒڈƒNƒ`ƒ““±“ü‘Oگ¢‘م‚ئƒڈƒNƒ`ƒ““±“üپEگعژيگ¢‘م‚ة2•ھ‚µ‚ؤ”نٹr‚·‚é‚ئپA
ASC-USˆبڈم‚جچ×–Eگfˆظڈي—¦‚ح‘Oژز‚ھ3.96پ“پAŒمژز‚ھ3.01پ“‚ئƒڈƒNƒ`ƒ“‚ج“±“ü‚ة‚و‚ء‚ؤ24پ“Œ¸ڈپA
LSILˆبڈم‚جچ×–Eگfˆظڈي—¦‚ح2.11پ“پA0.58پ“‚ئ
73پ“Œ¸ڈ‚µ‚½‚±‚ئ‚ة‚ب‚èپAƒڈƒNƒ`ƒ“گعژي—¦‚ئچ×–Eگfˆظڈي—¦‚ھ‹t‘ٹٹض‚·‚邱‚ئ‚ھژ¦‚³‚ꂽپB
پ@ˆبڈم‚©‚ç”ھ–طژپ‚حپuٹeڈoگ¶”N“x‚ة‚¨‚¯‚éژq‹{èٍ‚ھ‚ٌœëٹ³ƒٹƒXƒN‚ھƒڈƒNƒ`ƒ“گعژي—¦‚ئ‹t‘ٹٹض‚·‚邱‚ئ‚ھژ¦‚³‚ꂽ‚ئ‚ئ‚à‚ةپAHPVƒڈƒNƒ`ƒ“گعژي‚ة‚و‚éچ×–Eگfˆظڈي‚ج—\–hŒّ‰ت‚ھژ¦‚³‚ꂽپB
چ،ŒمپAˆّ‚«‘±‚«‰ًگح‚ًچs‚¢پA‘gگDگfˆظڈي‚ج—\–hŒّ‰ت‚ًŒںڈط‚·‚é—\’è‚إ‚ ‚éپv‚ئڈq‚ׂ½پB
پi’·’Jگىˆ¤ژqپj
ژq‹{èٍ‚ھ‚ٌƒٹƒXƒN‚ئƒڈƒNƒ`ƒ“گعژي—¦‚ة‹t‘ٹٹض
2018”N12Œژ18“ْ 06:05
پ@ژq‹{èٍ‚ھ‚ٌ‚ج—\–h‘خچô‚ئ‚µ‚ؤ‘ه‚«‚بٹْ‘ز‚ھٹٌ‚¹‚ç‚êپA
2010”N“x‚©‚çŒِ”’SپA
2013”N4Œژ‚©‚ç’èٹْگعژي‰»‚³‚ꂽƒqƒgƒpƒsƒچپ[ƒ}ƒEƒCƒ‹ƒXپiHPVپjƒڈƒNƒ`ƒ“‚¾‚ھپA
گعژيŒم‚ج•›”½‰‚ئ‚³‚ê‚éڈاڈَ‚ًŒœ”O‚·‚é•ٌ“¹‚ھ‘ٹژں‚¬پA
“¯”N6Œژ14“ْپAŒْگ¶کJ“ڈب‚حگد‹ة“I‚بگعژيٹ©ڈ§‚ًچ·‚µچT‚¦‚é‚ئ’ت’BپA5”N‚ًŒo‚½Œ»چف‚àŒp‘±‚³‚ê‚ؤ‚¢‚éپB
‚»‚ê‚ة‚و‚èپAHPVƒڈƒNƒ`ƒ“گعژي—¦‚ةڈoگ¶”N“x‚ة‚و‚ء‚ؤ‘ه‚«‚بٹiچ·‚ھگ¶‚¶‚ؤ‚¢‚éپB
‘هچم‘هٹwژY‰بٹw•wگl‰بٹw•a—Œ¤‹†ژ؛‚ج”ھ–ط–ƒ–¢ژپ‚حپA
ڈoگ¶”N“x•ت‚جژq‹{èٍ‚ھ‚ٌœëٹ³ƒٹƒXƒN‚ج•]‰؟‚ًچs‚¤‚ئ‚ئ‚à‚ةپA
HPVƒڈƒNƒ`ƒ“گعژي‚ج—LŒّگ«‚ًŒںڈطپB
ڈoگ¶”N“x‚²‚ئ‚جژq‹{èٍ‚ھ‚ٌœëٹ³ƒٹƒXƒN‚ھHPVƒڈƒNƒ`ƒ“گعژي—¦‚ئ‹t‘ٹٹض‚·‚邱‚ئ‚ً–¾‚ç‚©‚ة‚µپiSci Rep 2018; 8: 5612پjپA
‘و22‰ٌ“ْ–{ƒڈƒNƒ`ƒ“ٹw‰ïپi12Œژ8پ`9“ْپj‚ة‚¨‚¢‚ؤ•ٌچگ‚µ‚½پB
HPVƒڈƒNƒ`ƒ“گعژي—¦‚حڈoگ¶”N“x‚ة‚و‚ء‚ؤٹiچ·‚ھ‘ه‚«‚¢
پ@ژq‹{èٍ‚ھ‚ٌ‚ج‚ظ‚ئ‚ٌ‚ا‚حƒnƒCƒٹƒXƒNŒ^‚جHPV‚ھژq‹{èٍ•”‚ةٹ´گُ‚µژ‘±ٹ´گُ‚·‚邱‚ئ‚ة‚و‚ء‚ؤ”ڈا‚·‚éپB
ژq‹{èٍ‚ھ‚ٌ‚ج—\–h‚حژq‹{èٍ‚ھ‚ٌ—\–hƒڈƒNƒ`ƒ“پiHPVƒڈƒNƒ`ƒ“پj‚ئژq‹{èٍ‚ھ‚ٌŒںگf‚ج2–{’Œ‚ئ‚ب‚ء‚ؤ‚¢‚éپB
ژq‹{èٍ‚ھ‚ٌŒںگf‚ح‘O‚ھ‚ٌ•a•د‚ج‘پٹْ”Œ©پE‘پٹْژ،—أ‚ً–ع“I‚ئ‚µ‚ؤ‚¢‚é‚ج‚ة‘خ‚µپA
HPVƒڈƒNƒ`ƒ“‚حƒnƒCƒٹƒXƒNŒ^‚جHPV-16پA18Œ^‚جٹ´گُژ©‘ج‚ً—\–h‚·‚é‚à‚ج‚¾پB
“ْ–{‚ة‚¨‚¯‚éHPVŒ^•ت•ھ•z‚ة‚و‚é‚ئپA16پA18Œ^‚ھ‚¨‚و‚»6ٹ„‚ًگè‚ك‚ؤ‚¨‚èپA“ْ–{‚إگعژي‰آ”\‚بHPVƒڈƒNƒ`ƒ“پi2‰؟ƒڈƒNƒ`ƒ“پA4‰؟ƒڈƒNƒ`ƒ“پj‚حƒnƒCƒٹƒXƒNŒ^‚ج’†‚إ‚ح16پA18Œ^‚ً—\–h‚·‚é‚à‚ج‚إ‚ ‚邱‚ئ‚©‚çپA‚¨‚و‚»6ٹ„‚جژq‹{èٍ‚ھ‚ٌ‚ھƒڈƒNƒ`ƒ“‚جگعژي‚ة‚و‚ء‚ؤ—\–h‰آ”\‚إ‚ ‚é‚ئچl‚¦‚ç‚ê‚éپB
پ@‚µ‚©‚µپAگعژيٹ©ڈ§‚جچ·‚µچT‚¦‚ة‚و‚èڈoگ¶”N“x•ت‚جHPVƒڈƒNƒ`ƒ“گعژي—¦‚ة‚ح‘ه‚«‚بٹiچ·‚ھگ¶‚¶‚ؤ‚¨‚èپA
Œِ”ïڈ•گ¬“±“ü‘O‚إ‚ ‚é1993”N“xگ¶‚ـ‚ê‚جگl‚جƒڈƒNƒ`ƒ“گعژي—¦‚ح0پ“پA
Œِ”ïڈ•گ¬“±“üŒم‚ج1994پ`99”N“xگ¶‚ـ‚ê‚جگl‚إ‚ح–ٌ70پ“پA
گد‹ة“Iٹ©ڈ§’†ژ~ˆبچ~‚إ‚ ‚é2000”N“xگ¶‚ـ‚êˆبچ~‚جگl‚إ‚حگعژي—¦‚حŒƒŒ¸‚µپAژ–ژہڈمپAگعژي’âژ~ڈَ‘ش‚ئ‚ب‚ء‚ؤ‚¢‚éپB
پ@‚»‚جˆê•û‚إپAHPVƒڈƒNƒ`ƒ“‚ج—LŒّگ«‚ًŒںڈط‚·‚邳‚ـ‚´‚ـ‚ب•ٌچگ‚ھ‚ب‚³‚ê‚ؤ‚¨‚èپA“ء‚ةپAڈH“cŒ§پA‹{ڈ錧‚©‚ç‚ح20پ`24چخژ‚جژq‹{èٍ‚ھ‚ٌŒںگf‚ة‚¨‚¯‚éچ×–Eگfˆظڈي—\–hŒّ‰ت‚ھژ¦‚³‚ê‚ؤ‚¢‚éپB
‚µ‚©‚µ‚ب‚ھ‚炱‚ê‚ç‚جٹù•ٌ‚ة‚حپA20پ`24چخ‚إ‚حڈoگ¶”N“x‚ة‚و‚ء‚ؤHPVƒڈƒNƒ`ƒ“گعژيژز‚جٹ„چ‡‚ھˆظ‚ب‚èپAچ×–Eگfˆظڈي‚ح”N—î‚ًڈd‚ث‚½•û‚ھڈo‚â‚·‚¢‚½‚ك‚ةپA”ٌگعژيژز‚ة‚¨‚¢‚ؤŒںگf‚جˆظڈي‚ھڈo‚â‚·‚¢‚ئ‚¢‚¤Œ¤‹†’²چ¸ڈم‚جژم“_‚ھ‚ ‚éپB
پ@‚»‚±‚إ”ھ–طژپ‚ç‚حپAڈoگ¶”N“x‚²‚ئ‚جHPVƒڈƒNƒ`ƒ“گعژي—¦‚ئ20چخژ‚جژq‹{èٍ‚ھ‚ٌŒںگf‚ة‚¨‚¯‚éچ×–Eگfˆظڈي‚ج•p“x‚ً–¾‚ç‚©‚ة‚µپA
ڈoگ¶”N“x‚²‚ئ‚جژq‹{èٍ‚ھ‚ٌœëٹ³ƒٹƒXƒN‚ج•]‰؟‚ًچs‚¤‚ئ‚ئ‚à‚ةپAHPVƒڈƒNƒ`ƒ“گعژي‚ج—LŒّگ«‚ً•]‰؟‚µ‚½پB
ƒڈƒNƒ`ƒ““±“üپEگعژيگ¢‘م‚جچ×–Eگfˆظڈي—¦‚ح“±“ü‘Oگ¢‘م‚ة”ن‚ׂؤ‘ه‚«‚Œ¸ڈ
پ@1990پ`95”N“xگ¶‚ـ‚ê‚جڈ—گ«پi1990پ`93”N“xگ¶‚ـ‚ê‚ھƒڈƒNƒ`ƒ““±“ü‘Oگ¢‘مپA1994پ`95”N“xگ¶‚ـ‚ê‚ھƒڈƒNƒ`ƒ““±“üپEگعژيگ¢‘مپj‚ً‘خڈغ‚ئ‚µپA•ں“‡Œ§‚¢‚ي‚«ژsپEگىچèژsپE‘ه’أژsپE‘هچمژsپE‘هچم•{چ‚’خژsپEڈ¼ژRژsپE•ں‰ھژs‚©‚ç20چخ‚جژq‹{èٍ‚ھ‚ٌŒںگfژ‚ج‘خڈغژز‚جگlگ”‚¨‚و‚رچ×–Eگfˆظڈي‚جگlگ”پA16چخ‚ـ‚إ‚جHPVƒڈƒNƒ`ƒ“—فگدڈ‰‰ٌگعژي—¦‚ة‚آ‚¢‚ؤ‚جƒfپ[ƒ^’ٌ‹ں‚ًژَ‚¯پA‰ًگح‚ًچs‚ء‚½پB

پ@HPVƒڈƒNƒ`ƒ“گعژي—¦‚ھ0پ“‚جƒڈƒNƒ`ƒ““±“ü‘Oگ¢‘م‚ة‚¨‚¯‚éچ×–Eگfˆظڈي—¦‚ً’²‚ׂ½‚ئ‚±‚ëپA
ASC-USپiŒy“x•a•د‹^‚¢پjˆبڈم‚جچ×–Eگfˆظڈي—¦‚ح
1990”N“x3.7%پi84گl/2,285گlپjپA
91”N“x3.7پ“پi92گl/2,474گlپjپA
92”N“x4.3پ“پi79گl/1,849گlپjپA
93”N“x4.3پ“پi75گl/1,725گlپj‚إ‚ ‚ء‚½پB
پ@ˆê•ûپAƒڈƒNƒ`ƒ“گعژيگ¢‘م‚ة‚¨‚¯‚éHPVƒڈƒNƒ`ƒ“گعژي—¦‚ح
1994”N“x64پ“پi9,038گl/1–œ4,153گlپjپA
95”N“x75پ“پi1–œ642گl/1–œ4,254گlپj‚إ‚ ‚èپA
ASC-USˆبڈم‚جچ×–Eگfˆظڈي—¦‚ح‚¢‚¸‚ê‚à3.0پ“‚إ‚ ‚ء‚½پB
‚³‚ç‚ةƒڈƒ“ƒ‰ƒ“ƒNڈم‚جˆظڈيڈٹŒ©‚إ‚ ‚éLSILپiŒy“x•a•دپjˆبڈم‚جچ×–Eگfˆظڈي—¦‚ًŒ©‚é‚ئپA
ƒڈƒNƒ`ƒ““±“ü‘Oگ¢‘م‚ح
1990”N“x2.2پ“پA
91”N“x1.6پ“پA
92”N“x2.4پ“پA
93”N“x2.5پ“پA
ƒڈƒNƒ`ƒ“گعژيگ¢‘م‚إ‚ح
1994”N“x0.8پ“پA
95”N“x0.4پ“‚ئپA
ƒڈƒNƒ`ƒ“گعژي—¦‚ھ’ل‚¢‚ظ‚اچ×–Eگfˆظڈي—¦‚ھچ‚‚ـ‚ء‚ؤ‚¢‚½پiگ}پjپB
پ@ƒڈƒNƒ`ƒ““±“ü‘Oگ¢‘م‚ئƒڈƒNƒ`ƒ““±“üپEگعژيگ¢‘م‚ة2•ھ‚µ‚ؤ”نٹr‚·‚é‚ئپA
ASC-USˆبڈم‚جچ×–Eگfˆظڈي—¦‚ح‘Oژز‚ھ3.96پ“پAŒمژز‚ھ3.01پ“‚ئƒڈƒNƒ`ƒ“‚ج“±“ü‚ة‚و‚ء‚ؤ24پ“Œ¸ڈپA
LSILˆبڈم‚جچ×–Eگfˆظڈي—¦‚ح2.11پ“پA0.58پ“‚ئ
73پ“Œ¸ڈ‚µ‚½‚±‚ئ‚ة‚ب‚èپAƒڈƒNƒ`ƒ“گعژي—¦‚ئچ×–Eگfˆظڈي—¦‚ھ‹t‘ٹٹض‚·‚邱‚ئ‚ھژ¦‚³‚ꂽپB
پ@ˆبڈم‚©‚ç”ھ–طژپ‚حپuٹeڈoگ¶”N“x‚ة‚¨‚¯‚éژq‹{èٍ‚ھ‚ٌœëٹ³ƒٹƒXƒN‚ھƒڈƒNƒ`ƒ“گعژي—¦‚ئ‹t‘ٹٹض‚·‚邱‚ئ‚ھژ¦‚³‚ꂽ‚ئ‚ئ‚à‚ةپAHPVƒڈƒNƒ`ƒ“گعژي‚ة‚و‚éچ×–Eگfˆظڈي‚ج—\–hŒّ‰ت‚ھژ¦‚³‚ꂽپB
چ،ŒمپAˆّ‚«‘±‚«‰ًگح‚ًچs‚¢پA‘gگDگfˆظڈي‚ج—\–hŒّ‰ت‚ًŒںڈط‚·‚é—\’è‚إ‚ ‚éپv‚ئڈq‚ׂ½پB
پi’·’Jگىˆ¤ژqپj
‚±‚ج‹Lژ–‚ض‚جƒRƒپƒ“ƒg
ƒRƒپƒ“ƒg‚ًڈ‘‚
‚±‚ج‹Lژ–‚ض‚جƒgƒ‰ƒbƒNƒoƒbƒNURL
https://fanblogs.jp/tb/8480792
پ¦ƒuƒچƒOƒIپ[ƒiپ[‚ھڈ³”F‚µ‚½ƒgƒ‰ƒbƒNƒoƒbƒN‚ج‚ف•\ژ¦‚³‚ê‚ـ‚·پB
‚±‚ج‹Lژ–‚ض‚جƒgƒ‰ƒbƒNƒoƒbƒN