2019”N01Œژ07“ْ
پwگSگgڈاپx‚ج‘م•\“Iژ¾ٹ³پA‰ك•qگ«’°ڈاŒَŒQپiƒCƒٹƒ^ƒuƒ‹پEƒ{پ[ƒGƒ‹پEƒVƒ“ƒhƒچپ[ƒ€پGIBSپj
پwگSگgڈاپx‚ج‘م•\“Iژ¾ٹ³پA‰ك•qگ«’°ڈاŒَŒQپiƒCƒٹƒ^ƒuƒ‹پEƒ{پ[ƒGƒ‹پEƒVƒ“ƒhƒچپ[ƒ€پGIBSپj
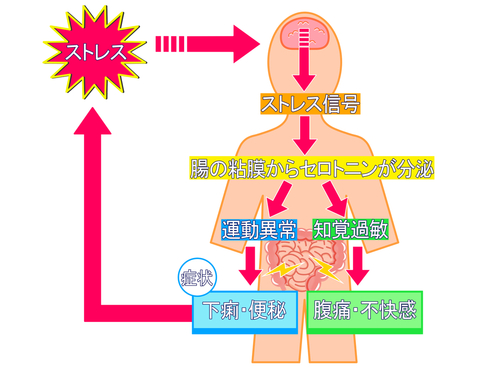
گS‚ئ‘ج‚ھ‚¢‚©‚ة–§گع‚ةŒq‚ھ‚ء‚ؤ‚¢‚é‚©پA
گSگgڈا‚àپA‚±‚±‚ë‚ًژ،—أ‚·‚ê‚خپA‹Cژ‚؟‚جژ‚؟•û‚ً‹Cٹy‚ب•û‚ة—U“±‚µ‚ؤ‚ ‚°‚邾‚¯‚إپAژ،‚é‚ئ‚¢‚¤ژہڈط‚ھ‚±‚جک_•¶‚إ‚·پB
چأ–°—أ–@‚ھ‰ك•qگ«’°ڈاŒَŒQپiIBSپj‚جڈاڈَŒyŒ¸‚ة—LŒّ
ƒIƒ‰ƒ“ƒ_پE‘½ژ{گفRCTپ@2018”N12Œژ27“ْ 06:00
پ@• ’ةپA• •”–c–پA‰؛—ںپE•ض”é‚ب‚ا‚جڈاڈَ‚إQOL‚ً’ک‚µ‚’ل‰؛‚³‚¹‚éپw‰ك•qگ«’°ڈاŒَŒQپiIBSپjپxپB
گ¢ٹEٹeچ‘‚ج—L•a—¦‚حگ”پ“پ`20پ“’ِ“x‚ئچ‚‚پA
IBS‚ة‘خ‚·‚é–ٍ•¨—أ–@‚âگHژ–—أ–@‚ھ–³Œّ‚بٹ³ژز‚àڈ‚ب‚‚ب‚¢پB
‚»‚ج‚½‚كپAچأ–°—أ–@‚جŒّ‰ت‚ھŒں“¢‚³‚ê‚ؤ‚¢‚é‚ھپA‚»‚ج‘½‚‚حŒہ‚ç‚ꂽچ‚“xگê–هژ{گف‚إچs‚ي‚ê‚ؤ‚¢‚é‚ج‚ھژہڈَ‚¾پB
‚»‚±‚إپAƒIƒ‰ƒ“ƒ_پEUniversity Medical Centre Utrecht‚جCarla E. Flikژپ‚ç‚حپAˆêژں‚ـ‚½‚ح“ٌژںژ،—أ‚ًژَ‚¯‚ؤ‚¢‚éگ¬گl‚جIBSٹ³ژز354—ل‚ً‘خڈغ‚ةپA
چأ–°—أ–@‚ج—LŒّگ«‚ًŒںڈط‚·‚鑽ژ{گفƒ‰ƒ“ƒ_ƒ€‰»”نٹrژژŒ±پiRCTپj‚ًژہژ{‚µ‚½پB
‚»‚جŒ‹‰تپAچأ–°—أ–@‚ح‹³ˆç‚¨‚و‚ر‘خڈا—أ–@‚ة”ن‚ׂؤڈاڈَŒyŒ¸‚ة—LŒّ‚إ‚ ‚ء‚½‚ئپALancet Gastroenterol Hepatolپi2019; 4: 20-31پj‚إ•ٌچگ‚µ‚½پBپiٹضکA‹Lژ–پu–گ«’ةژ،—أ‚ة‚¨‚¯‚éچأ–°ٹˆ—p‚ج‰آ”\گ«‚ًŒں“¢پvپjپB
چأ–°—أ–@ژm‚جڈ•Œ¾‚âژ©Œبچأ–°ŒP—û‚إ‰ü‘Pگ}‚é
پ@Flikژپ‚ç‚حپAƒvƒ‰ƒCƒ}ƒٹƒPƒAˆم‚ـ‚½‚ح“ٌژںˆم—أ‹@ٹض‚©‚çگS——أ–@–ع“I‚إڈذ‰î‚³‚ꂽ18پ`65چخ‚جIBSٹ³ژز‚ً‘خڈغ‚ةپAƒIƒ‰ƒ“ƒ_‚ج11•a‰@‚جژQ‰ء‚ة‚و‚éRCTپAEfficacy of individual and group hypnotherapy in irritable bowel syndromeپiIMAGINEپj‚ًژہژ{پB
2011”N5Œژپ`16”N4Œژ‚ة“oک^‚µ‚½354—ل‚ًپA
Œآ•تچأ–°—أ–@ŒQ150—لپAƒOƒ‹پ[ƒvچأ–°—أ–@ŒQ150—لپA‹³ˆç“I‘خڈا—أ–@ŒQ54—لپi‘خڈئŒQپj‚ة
ƒ‰ƒ“ƒ_ƒ€‚ةٹ„‚è•t‚¯‚½پB
پ@چأ–°—أ–@‚ح45•ھ‚جƒZƒbƒVƒ‡ƒ“‚ًڈT2‰ٌپA6ڈTٹشچs‚ء‚½پB
چأ–°—أ–@ژm‚حٹ³ژزژ©گg‚ج—ح‚إ’ة‚ف‚â•s‰ُٹ´‚جŒyŒ¸‚ج‚½‚ك‚ةڈء‰»ٹيŒn‚ًƒRƒ“ƒgƒچپ[ƒ‹‚·‚éژè–@‚ة‚آ‚¢‚ؤڈ•Œ¾‚µ‚½پB
‚ـ‚½پA–ˆ“ْ15پ`20•ھٹشپAژ©Œبچأ–°ŒP—û‚ًچs‚¤‚½‚ك‚جCD‚ً”z•t‚µ‚½پB
پ@ژه—v•]‰؟چ€–ع‚حIBSڈاڈَ‚جڈ\•ھ‚بŒyŒ¸‚ئ‚µپA3‚¨‚و‚ر12ƒJŒژŒم‚ج—LŒّ—¦پi4ڈTکA‘±‚إٹ³ژز‚ھڈ\•ھ‚بŒyŒ¸‚ئ•]‰؟‚µ‚½—¦پj‚ً’²چ¸‚µ‚½پB
intention-to-treatپiITTپj‰ًگح‚إچأ–°—أ–@‚ج2ŒQ‚ً‘خڈئŒQ‚ئ”نٹr‚µپAچأ–°—أ–@ŒQ‚حŒآ•ت—أ–@‚ة‘خ‚·‚éƒOƒ‹پ[ƒv—أ–@‚ج”ٌ—ٍگ«پi”ٌ—ٍگ«ƒ}پ[ƒWƒ“15پ“پj‚ًper protocol‰ًگح‚إ•]‰؟‚µ‚½پB
Œّ‰ت‚حŒآ•ت—أ–@‚ئƒOƒ‹پ[ƒv—أ–@‚إ“¯“™
پ@ITTڈW’c‚حپAŒآ•تچأ–°—أ–@ŒQ142—لپAƒOƒ‹پ[ƒvچأ–°—أ–@ŒQ146—لپA‘خڈئŒQ54—ل‚إپAٹeŒQ‚إ15پ`20پ“‚ھ’E—ژ‚µ‚½پB
3ƒJŒژŒم‚ج—LŒّ—¦‚حپA
Œآ•ت—أ–@ŒQ‚إ40.8پ“پi95پ“CI 31.7 پ`50.5پ“پjپA
ƒOƒ‹پ[ƒv—أ–@ŒQ‚إ33.2پ“پi“¯24.3پ`43.5پ“پj‚ئپA
چأ–°—أ–@‚ج2ŒQ‚ح‘خڈئŒQپi16.7پ“پA“¯7.6پ`32.6پ“پj‚و‚è‚àچ‚‚©‚ء‚½پB
‚±‚ê‚ç‚جŒّ‰ت‚ح12ƒJŒژŒم‚àژ‘±‚µ‚ؤ‚¢‚½پB
پ@چأ–°—أ–@ŒQ‚إ‚حپA‘خڈئŒQ‚و‚è‚àIBS‚جڈاڈَŒyŒ¸‚ةŒّ‰ت‚ھŒ©‚ç‚êپAƒIƒbƒY”ن‚حپA3ƒJŒژŒم‚إ2.9پi95پ“CI 1.2پ`7.4پAP=0.0240پjپA12ƒJŒژŒم‚إ2.8پi“¯1.2پ`6.7پAP=0.0185پj‚¾‚ء‚½پB
پ@per protocol‰ًگح‚إ‚حپAŒآ•ت—أ–@ŒQ‚ئƒOƒ‹پ[ƒv—أ–@ŒQ‚ج—LŒّ—¦‚حپA
3ƒJŒژŒم‚ھ‚»‚ꂼ‚ê49.9پ“پi95پ“CI 39.2 پ`60.6پj‚ئ42.7پ“پi“¯32.3پ`53.8پjپA
12ƒJŒژŒم‚ھ55.5پ“پi“¯43.4 پ`67.1پj‚ئ51.7پ“پi“¯40.2پ`63.0پj‚إپA
Œآ•ت—أ–@‚ة‘خ‚·‚éƒOƒ‹پ[ƒv—أ–@‚ج”ٌ—ٍگ«‚ھژ¦‚³‚ꂽپB
پ@چأ–°—أ–@ŒQ‚إ—\ٹْ‚¹‚تڈd“ؤ‚ب—LٹQژ–ڈغ‚ھ8Œڈ•ٌچگ‚³‚ꂽ‚ھپA‘ه•”•ھ‚ح‚ھ‚ٌ‚â‰ٹڈاگ«’°ژ¾ٹ³‚ة‚و‚é‚à‚ج‚إپAژ،—أٹضکA‚إ‚ح‚ب‚¢‚ئ”»’肳‚ꂽپB
ƒZƒbƒVƒ‡ƒ“گ”‚â“K‰ٹ³ژز‚ح—vŒں“¢
پ@Flikژپ‚ç‚حپA’E—ژ—¦‚جچ‚‚³‚âپAچأ–°—أ–@‚جƒZƒbƒVƒ‡ƒ“گ”‚ھ’تڈي‚ج”¼گ”‚ئڈ‚ب‚©‚ء‚½‚½‚ك‰كڈ¬•]‰؟‚ة‚آ‚ب‚ھ‚ء‚½‰آ”\گ«‚ھ‚ ‚é“_‚ب‚ا‚ًŒ¤‹†‚جŒہٹE‚ئ‚µ‚آ‚آ‚àپA
پuچأ–°—أ–@‚حIBS‚جˆêژں‚ـ‚½‚ح“ٌژںژ،—أ‚ج‘I‘ًژˆ‚ئ‚µ‚ؤچl—¶‚³‚ê‚é‚ׂ«‚إ‚ ‚éپB
‚³‚ç‚ةƒOƒ‹پ[ƒv—أ–@‚ًچs‚¤‚±‚ئ‚إپA“¯‚¶ƒRƒXƒg‚إ‚و‚葽‚‚جٹ³ژز‚ھژ،—أ‚ًژَ‚¯‚ç‚ê‚é‚ج‚إ‚ح‚ب‚¢‚©پv‚ئژw“EپB‚ـ‚½پAپuچأ–°—أ–@‚جچإ“K‚بƒZƒbƒVƒ‡ƒ“گ”پAٹ³ژز‚جگS—ٹw“Iڈاڈَ‚ج’ِ“x‚ھŒّ‰ت‚ة‹y‚ع‚·‰e‹؟‚ب‚ا‚ة‚آ‚¢‚ؤ‚حˆّ‚«‘±‚«Œں“¢‚·‚é•K—v‚ھ‚ ‚éپv‚ئڈq‚ׂؤ‚¢‚éپB
پ@•ؤپEUniversity of North Carolina‚جOlafur Palssonژپ‚حپuچ،‰ٌپAIBS‚جژOژںژ،—أ‚ة‚¨‚¯‚éچأ–°—أ–@‚ج—LŒّگ«‚ًŒں“¢‚µ‚½‘¼‚ج‘½‚‚جژژŒ±‚ئ”ن‚ׂؤژ¦‚³‚ꂽŒّ‰ت‚ھڈ¬‚³‚©‚ء‚½‚ج‚حپAIBS‚جˆêژں‚¨‚و‚ر“ٌژںژ،—أ‚إ‚حگS—“I—vˆِ‚جٹض—^‚ھ‚و‚èڈ‚ب‚¢‚½‚ك‚ئچl‚¦‚ç‚ê‚éپB’°ٹا‚ًƒ^پ[ƒQƒbƒg‚ئ‚µ‚½چأ–°—أ–@‚ھIBSٹ³ژز‚جˆêژں‚¨‚و‚ر“ٌژںژ،—أ‚إ“K‚µ‚ؤ‚¢‚é‚©Œ‹ک_‚ً“¾‚邽‚ك‚ة‚حپA‚³‚ç‚ب‚éژژŒ±‚ھ‹پ‚ك‚ç‚ê‚éپv‚ئƒRƒپƒ“ƒg‚µ‚ؤ‚¢‚éپB
پiچâ“cگ^ژqپj
گS‚ئ‘ج‚ھ‚¢‚©‚ة–§گع‚ةŒq‚ھ‚ء‚ؤ‚¢‚é‚©پA
گSگgڈا‚àپA‚±‚±‚ë‚ًژ،—أ‚·‚ê‚خپA‹Cژ‚؟‚جژ‚؟•û‚ً‹Cٹy‚ب•û‚ة—U“±‚µ‚ؤ‚ ‚°‚邾‚¯‚إپAژ،‚é‚ئ‚¢‚¤ژہڈط‚ھ‚±‚جک_•¶‚إ‚·پB

چأ–°—أ–@‚ھ‰ك•qگ«’°ڈاŒَŒQپiIBSپj‚جڈاڈَŒyŒ¸‚ة—LŒّ
ƒIƒ‰ƒ“ƒ_پE‘½ژ{گفRCTپ@2018”N12Œژ27“ْ 06:00
پ@• ’ةپA• •”–c–پA‰؛—ںپE•ض”é‚ب‚ا‚جڈاڈَ‚إQOL‚ً’ک‚µ‚’ل‰؛‚³‚¹‚éپw‰ك•qگ«’°ڈاŒَŒQپiIBSپjپxپB
گ¢ٹEٹeچ‘‚ج—L•a—¦‚حگ”پ“پ`20پ“’ِ“x‚ئچ‚‚پA
IBS‚ة‘خ‚·‚é–ٍ•¨—أ–@‚âگHژ–—أ–@‚ھ–³Œّ‚بٹ³ژز‚àڈ‚ب‚‚ب‚¢پB
‚»‚ج‚½‚كپAچأ–°—أ–@‚جŒّ‰ت‚ھŒں“¢‚³‚ê‚ؤ‚¢‚é‚ھپA‚»‚ج‘½‚‚حŒہ‚ç‚ꂽچ‚“xگê–هژ{گف‚إچs‚ي‚ê‚ؤ‚¢‚é‚ج‚ھژہڈَ‚¾پB
‚»‚±‚إپAƒIƒ‰ƒ“ƒ_پEUniversity Medical Centre Utrecht‚جCarla E. Flikژپ‚ç‚حپAˆêژں‚ـ‚½‚ح“ٌژںژ،—أ‚ًژَ‚¯‚ؤ‚¢‚éگ¬گl‚جIBSٹ³ژز354—ل‚ً‘خڈغ‚ةپA
چأ–°—أ–@‚ج—LŒّگ«‚ًŒںڈط‚·‚鑽ژ{گفƒ‰ƒ“ƒ_ƒ€‰»”نٹrژژŒ±پiRCTپj‚ًژہژ{‚µ‚½پB
‚»‚جŒ‹‰تپAچأ–°—أ–@‚ح‹³ˆç‚¨‚و‚ر‘خڈا—أ–@‚ة”ن‚ׂؤڈاڈَŒyŒ¸‚ة—LŒّ‚إ‚ ‚ء‚½‚ئپALancet Gastroenterol Hepatolپi2019; 4: 20-31پj‚إ•ٌچگ‚µ‚½پBپiٹضکA‹Lژ–پu–گ«’ةژ،—أ‚ة‚¨‚¯‚éچأ–°ٹˆ—p‚ج‰آ”\گ«‚ًŒں“¢پvپjپB
چأ–°—أ–@ژm‚جڈ•Œ¾‚âژ©Œبچأ–°ŒP—û‚إ‰ü‘Pگ}‚é
پ@Flikژپ‚ç‚حپAƒvƒ‰ƒCƒ}ƒٹƒPƒAˆم‚ـ‚½‚ح“ٌژںˆم—أ‹@ٹض‚©‚çگS——أ–@–ع“I‚إڈذ‰î‚³‚ꂽ18پ`65چخ‚جIBSٹ³ژز‚ً‘خڈغ‚ةپAƒIƒ‰ƒ“ƒ_‚ج11•a‰@‚جژQ‰ء‚ة‚و‚éRCTپAEfficacy of individual and group hypnotherapy in irritable bowel syndromeپiIMAGINEپj‚ًژہژ{پB
2011”N5Œژپ`16”N4Œژ‚ة“oک^‚µ‚½354—ل‚ًپA
Œآ•تچأ–°—أ–@ŒQ150—لپAƒOƒ‹پ[ƒvچأ–°—أ–@ŒQ150—لپA‹³ˆç“I‘خڈا—أ–@ŒQ54—لپi‘خڈئŒQپj‚ة
ƒ‰ƒ“ƒ_ƒ€‚ةٹ„‚è•t‚¯‚½پB
پ@چأ–°—أ–@‚ح45•ھ‚جƒZƒbƒVƒ‡ƒ“‚ًڈT2‰ٌپA6ڈTٹشچs‚ء‚½پB
چأ–°—أ–@ژm‚حٹ³ژزژ©گg‚ج—ح‚إ’ة‚ف‚â•s‰ُٹ´‚جŒyŒ¸‚ج‚½‚ك‚ةڈء‰»ٹيŒn‚ًƒRƒ“ƒgƒچپ[ƒ‹‚·‚éژè–@‚ة‚آ‚¢‚ؤڈ•Œ¾‚µ‚½پB
‚ـ‚½پA–ˆ“ْ15پ`20•ھٹشپAژ©Œبچأ–°ŒP—û‚ًچs‚¤‚½‚ك‚جCD‚ً”z•t‚µ‚½پB
پ@ژه—v•]‰؟چ€–ع‚حIBSڈاڈَ‚جڈ\•ھ‚بŒyŒ¸‚ئ‚µپA3‚¨‚و‚ر12ƒJŒژŒم‚ج—LŒّ—¦پi4ڈTکA‘±‚إٹ³ژز‚ھڈ\•ھ‚بŒyŒ¸‚ئ•]‰؟‚µ‚½—¦پj‚ً’²چ¸‚µ‚½پB
intention-to-treatپiITTپj‰ًگح‚إچأ–°—أ–@‚ج2ŒQ‚ً‘خڈئŒQ‚ئ”نٹr‚µپAچأ–°—أ–@ŒQ‚حŒآ•ت—أ–@‚ة‘خ‚·‚éƒOƒ‹پ[ƒv—أ–@‚ج”ٌ—ٍگ«پi”ٌ—ٍگ«ƒ}پ[ƒWƒ“15پ“پj‚ًper protocol‰ًگح‚إ•]‰؟‚µ‚½پB
Œّ‰ت‚حŒآ•ت—أ–@‚ئƒOƒ‹پ[ƒv—أ–@‚إ“¯“™
پ@ITTڈW’c‚حپAŒآ•تچأ–°—أ–@ŒQ142—لپAƒOƒ‹پ[ƒvچأ–°—أ–@ŒQ146—لپA‘خڈئŒQ54—ل‚إپAٹeŒQ‚إ15پ`20پ“‚ھ’E—ژ‚µ‚½پB
3ƒJŒژŒم‚ج—LŒّ—¦‚حپA
Œآ•ت—أ–@ŒQ‚إ40.8پ“پi95پ“CI 31.7 پ`50.5پ“پjپA
ƒOƒ‹پ[ƒv—أ–@ŒQ‚إ33.2پ“پi“¯24.3پ`43.5پ“پj‚ئپA
چأ–°—أ–@‚ج2ŒQ‚ح‘خڈئŒQپi16.7پ“پA“¯7.6پ`32.6پ“پj‚و‚è‚àچ‚‚©‚ء‚½پB
‚±‚ê‚ç‚جŒّ‰ت‚ح12ƒJŒژŒم‚àژ‘±‚µ‚ؤ‚¢‚½پB
پ@چأ–°—أ–@ŒQ‚إ‚حپA‘خڈئŒQ‚و‚è‚àIBS‚جڈاڈَŒyŒ¸‚ةŒّ‰ت‚ھŒ©‚ç‚êپAƒIƒbƒY”ن‚حپA3ƒJŒژŒم‚إ2.9پi95پ“CI 1.2پ`7.4پAP=0.0240پjپA12ƒJŒژŒم‚إ2.8پi“¯1.2پ`6.7پAP=0.0185پj‚¾‚ء‚½پB
پ@per protocol‰ًگح‚إ‚حپAŒآ•ت—أ–@ŒQ‚ئƒOƒ‹پ[ƒv—أ–@ŒQ‚ج—LŒّ—¦‚حپA
3ƒJŒژŒم‚ھ‚»‚ꂼ‚ê49.9پ“پi95پ“CI 39.2 پ`60.6پj‚ئ42.7پ“پi“¯32.3پ`53.8پjپA
12ƒJŒژŒم‚ھ55.5پ“پi“¯43.4 پ`67.1پj‚ئ51.7پ“پi“¯40.2پ`63.0پj‚إپA
Œآ•ت—أ–@‚ة‘خ‚·‚éƒOƒ‹پ[ƒv—أ–@‚ج”ٌ—ٍگ«‚ھژ¦‚³‚ꂽپB
پ@چأ–°—أ–@ŒQ‚إ—\ٹْ‚¹‚تڈd“ؤ‚ب—LٹQژ–ڈغ‚ھ8Œڈ•ٌچگ‚³‚ꂽ‚ھپA‘ه•”•ھ‚ح‚ھ‚ٌ‚â‰ٹڈاگ«’°ژ¾ٹ³‚ة‚و‚é‚à‚ج‚إپAژ،—أٹضکA‚إ‚ح‚ب‚¢‚ئ”»’肳‚ꂽپB
ƒZƒbƒVƒ‡ƒ“گ”‚â“K‰ٹ³ژز‚ح—vŒں“¢
پ@Flikژپ‚ç‚حپA’E—ژ—¦‚جچ‚‚³‚âپAچأ–°—أ–@‚جƒZƒbƒVƒ‡ƒ“گ”‚ھ’تڈي‚ج”¼گ”‚ئڈ‚ب‚©‚ء‚½‚½‚ك‰كڈ¬•]‰؟‚ة‚آ‚ب‚ھ‚ء‚½‰آ”\گ«‚ھ‚ ‚é“_‚ب‚ا‚ًŒ¤‹†‚جŒہٹE‚ئ‚µ‚آ‚آ‚àپA
پuچأ–°—أ–@‚حIBS‚جˆêژں‚ـ‚½‚ح“ٌژںژ،—أ‚ج‘I‘ًژˆ‚ئ‚µ‚ؤچl—¶‚³‚ê‚é‚ׂ«‚إ‚ ‚éپB
‚³‚ç‚ةƒOƒ‹پ[ƒv—أ–@‚ًچs‚¤‚±‚ئ‚إپA“¯‚¶ƒRƒXƒg‚إ‚و‚葽‚‚جٹ³ژز‚ھژ،—أ‚ًژَ‚¯‚ç‚ê‚é‚ج‚إ‚ح‚ب‚¢‚©پv‚ئژw“EپB‚ـ‚½پAپuچأ–°—أ–@‚جچإ“K‚بƒZƒbƒVƒ‡ƒ“گ”پAٹ³ژز‚جگS—ٹw“Iڈاڈَ‚ج’ِ“x‚ھŒّ‰ت‚ة‹y‚ع‚·‰e‹؟‚ب‚ا‚ة‚آ‚¢‚ؤ‚حˆّ‚«‘±‚«Œں“¢‚·‚é•K—v‚ھ‚ ‚éپv‚ئڈq‚ׂؤ‚¢‚éپB
پ@•ؤپEUniversity of North Carolina‚جOlafur Palssonژپ‚حپuچ،‰ٌپAIBS‚جژOژںژ،—أ‚ة‚¨‚¯‚éچأ–°—أ–@‚ج—LŒّگ«‚ًŒں“¢‚µ‚½‘¼‚ج‘½‚‚جژژŒ±‚ئ”ن‚ׂؤژ¦‚³‚ꂽŒّ‰ت‚ھڈ¬‚³‚©‚ء‚½‚ج‚حپAIBS‚جˆêژں‚¨‚و‚ر“ٌژںژ،—أ‚إ‚حگS—“I—vˆِ‚جٹض—^‚ھ‚و‚èڈ‚ب‚¢‚½‚ك‚ئچl‚¦‚ç‚ê‚éپB’°ٹا‚ًƒ^پ[ƒQƒbƒg‚ئ‚µ‚½چأ–°—أ–@‚ھIBSٹ³ژز‚جˆêژں‚¨‚و‚ر“ٌژںژ،—أ‚إ“K‚µ‚ؤ‚¢‚é‚©Œ‹ک_‚ً“¾‚邽‚ك‚ة‚حپA‚³‚ç‚ب‚éژژŒ±‚ھ‹پ‚ك‚ç‚ê‚éپv‚ئƒRƒپƒ“ƒg‚µ‚ؤ‚¢‚éپB
پiچâ“cگ^ژqپj
‚±‚ج‹Lژ–‚ض‚جƒRƒپƒ“ƒg
ƒRƒپƒ“ƒg‚ًڈ‘‚
‚±‚ج‹Lژ–‚ض‚جƒgƒ‰ƒbƒNƒoƒbƒNURL
https://fanblogs.jp/tb/8452485
پ¦ƒuƒچƒOƒIپ[ƒiپ[‚ھڈ³”F‚µ‚½ƒgƒ‰ƒbƒNƒoƒbƒN‚ج‚ف•\ژ¦‚³‚ê‚ـ‚·پB
‚±‚ج‹Lژ–‚ض‚جƒgƒ‰ƒbƒNƒoƒbƒN