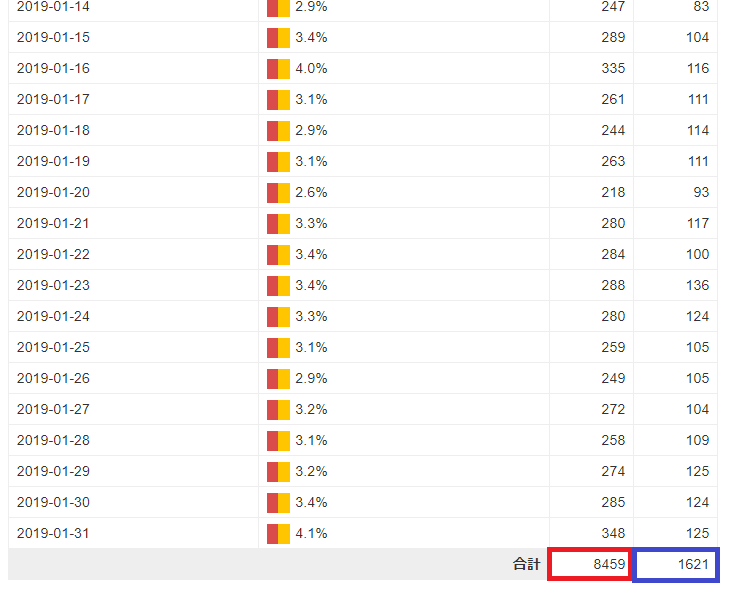
怴婯婰帠偺搳峞傪峴偆偙偲偱丄旕昞帵偵偡傞偙偲偑壜擻偱偡丅
2018擭02寧26擔
抦揑忈偑偄帣偺尵岅忈奞偺敪尒丄昡壙
傒側偝傫偙傫偵偪偼両
尵岅挳妎巑偺搷偺彆偱偡
尵岅挳妎巑偺愢柧偼丄偙偪傜偐傜
偙偺儁乕僕偱偼乽抦揑忈偑偄帣偺尵岅忈奞偺敪尒丄昡壙乿偵偮偄偰偍榖偟偨偄偲巚偄傑偡丅
巕偳傕偺偙偲偽偺惓忢敪払偵偮偄偰偺愢柧偼丄偙偪傜偐傜
敪払忈偑偄偼丄惛恄抶懾丄抦揑忈偑偄摍偩偗偱側偔丄挳妎忈偑偄丄帇妎忈偑偄摍偺條乆側敪払傪慾奞偡傞梫場偵傛偭偰惗偠傞敪払偺抶傟偺帠傪堄枴偟傑偡丅
偦偺拞偱丄偙偺儁乕僕偱偼抦揑忈偑偄傪帩偮巕偳傕偵偮偄偰偍榖傪偟偰偄偒偨偄偲巚偄傑偡丅
仸偍抐傝丗忈偑偄偺乽偑偄乿偺帤偵偮偄偰偼條乆側堄尒傗尒夝偑偁傝傑偡偑丄偙偺儁乕僕偱偼埲壓乽偑偄乿偺帤偱摑堦偝偣偰捀偒傑偡丅偛棟夝傪偍婅偄抳偟傑偡丅


尨嵽椏偼僇僣僆愡偲崺晍偩偗偺埨怱偺偍弌廯

抦揑婡擻偼條乆側敪払専嵏偱應掕偝傟丄抦擻巜悢乮俬俻乯偁傞偄偼敪払擭楊乮俢俙乯偲偟偰昞尰偝傟傑偡丅
偝傜偵丄抦擻巜悢偵傛偭偰嫬奅慄丄寉搙丄拞摍搙丄廳搙偲偄偆傛偆偵忈偑偄偺掱搙暿偵暘椶偑側偝傟偰偄傑偡丅
敪払忈偑偄傪偒偨偡惉場暘椶偼丄尨場偑敪惗偟偨帪婜偵傛偭偰戝暿偟丄
嘆弌惗慜梫場
嘇弌惗屻梫場
嘊擠怭屻婜丄弌惗廃曈
嘋掅懱廳弌惗帣側偳丄尨場偲抐掕偟偵偔偄儕僗僋梫場
嘍惛恄幘姵丄帺暵徢
嘐晄妋掕梫場
嘑摿掕偺梫場側偟
偵暘椶偝傟傑偡丅
栤戣偺憗婜敪尒丄憗婜椕堢偼奆偝傫傕戝帠偩偲偄偆偙偲偼棟夝偱偒傞偲巚偄傑偡丅
偟偐偟丄抦揑忈偑偄帣偺尵岅擻椡偵偮偄偰偺昡壙偼暘偐傜側偄帠偽偐傝偩偲巚偄傑偡丅
傑偨丄敪尒偝傟偨抦揑忈偑偄帣偺彨棃偺尵岅擻椡傪梊應偡傞偙偲傕擄偟偄偺偑尰忬偱偡丅
偦偙偱丄偳偆偄偭偨撪梕傪昡壙偟丄尵岅徢忬偺抶傟傪敪尒偡傞偐傪彂偄偰偄偒偨偄偲巚偄傑偡丅
嘆壒尮掕埵斀墳偺抶傟
擕帣偼條乆側姶妎婍姱傪巊偭偰奜奅偺帠徾傪庴梕偟偰偄傑偡丅
壒惡尵岅偺妉摼偵偼丄挳妎偺娭梌偑戝偒偔娭傢偭偰偄傑偡丅
偦偺挳妎偑奜奅偺帠徾傪偲傜偊偨偙偲傪帵偡嵟弶偺挜岓偑壒尮掕埵偱偡丅
壒尮掕埵傪娙扨偵尵偆偲丄嵍屻傠俀倣偐傜柤慜傪屇偽傟偨帪偵丄屇傫偩恖偺戝懱偺埵抲偑暘偐傞婡擻偺帠偱偡丅偙傟偼丄椉帹偺壒偺揱傢傝曽偱擼偑敾抐偟偰偄傑偡丅
嘇暔偺梡搑偺棟夝偺抶傟
暔偺梡搑偼條乆側姶妎偵傛偭偰拁偊傜傟偨婰壇偲寢傃偮偄偰丄堄枴傪棟夝偟偰偄偒傑偡丅
婰壇偲偟偰嵟傕拁偊傜傟傗偡偄傕偺偼丄帇妎偐傜偺婰壇偱偡丅
擕梒帣偺帇妎揑婰壇偑掕拝偟偰偒偨偲敾抐偱偒傞応柺偼丄朮巕傪摢偵旐偭偨傝丄孋傪懌偵棜偔丄側偳偺峴摦偑梡搑偵墳偠偰巊偄暘偗偝傟傞崰偱偡丅
抦揑忈偑偄帣偼帇妎偵桼棃偡傞暔偺梡搑偺棟夝偵傕屻傟傪帵偟傑偡丅
嘊堎庬姶妎楢崌偺抶傟
擕帣偑庤傪偨偨偔丄庤傪偁偘傞側偳偺巇憪偼椉恊偲偺僐儈儏僯働乕僔儑儞傪偝傜偵峀偘傑偡丅
擕帣偑庤傪偨偨偔摦嶌偵偼椉恊偺壒惡偲偲傕偵摦嶌偺柾曧偑偁傝傑偡丅
弶婜偵偼偙偺偟偖偝偲壒惡偵偼娭學惈傪帩偪傑偣傫偑丄惉挿偡傞偵偮傟偰壒惡偑擕帣偺摦嶌傪桿敪偡傞傛偆偵側傝傑偡丅
帇妎傪捠偟偰惉棫偟偰偄偨摦嶌偑丄挳妎偲偄偆堎庬姶妎偵傛偭偰傕摨條偺摦嶌傪桿敪偟偰偄偔偺偱偡丅
抦揑忈偑偄帣偺応崌偼丄偙偺堎庬姶妎偑惉棫偡傞帪婜偑柧傜偐偵抶傟傑偡丅
嘋僐儈儏僯働乕僔儑儞偺抶傟
擕帣偼惡乮媰偒惡丄徫偄惡乯傗昞忣丄庤偞偟丄巜偝偟側偳偺儃僨傿儔儞僎乕僕傪巊偭偰廃埻偲僐儈儏僯働乕僔儑儞傪偲傝傑偡丅
偙傟偑廃埻偲岎棳偡傞婎慴偲側傝傑偡偑丄抦揑忈偑偄帣偼抶傟偑傒傜傟傑偡丅
嘍曎暿妛廗偺抶傟
擕梒帣偺廃傝偵偼條乆側巋寖偑偁傝傑偡偑丄偦偺忬嫷偱尵梩傪嬫暿偟偰丄揑妋側墳摎偑壜擻偲側偭偰偒傑偡丅
抦揑忈偑偄帣偼偙偺曎暿妛廗偵傕抶傟偑傒傜傟傑偡丅
嘐敪榖偺抶傟
懡偔偺抦揑忈偑偄帣偺敪尒偼俀嵨戙偱偡丅
懡偔偼敪榖偑彮側偄偐丄慡偔榖偣側偄偲偄偆忬懺偱偡丅
偙傟偼嵟傕懡偔偵傒傜傟傞徢忬偱偡丅
嘑婡擻岅傪拞怱偲偟偨暥復峔惉偺抶傟
扨岅偺敪榖偑憹壛偟巒傔偰傕丄暥復傊偺楢嵔偑側偐側偐傒傜傟側偄偙偲傕偁傝傑偡丅


巕嫙壠嬶丒嶨壿偺偍揦乽偙偳傕偲曢傜偟乿

抦揑忈偑偄帣偵傕戲嶳弌棃傞偙偲偼偁傝傑偡偑丄崱夞偼敪払偺抶傟偵偮偄偰偍榖傪偝偣偰捀偒傑偟偨丅
抦揑忈偑偄偵偮偄偰揔愗側抦幆傪摼傞偙偲偱丄巹偨偪偺娭傢傝曽偑彮偟偱傕偄偄曽偵岦偐偊偽偲巚偄傑偡丅
傑偨丄擕梒帣婜偐傜嬯庤側暘栰傪抦傞偙偲偱丄偦偺暘栰傪椉恊傗廃傝偑僒億乕僩偱偒傞偲巚偄傑偡丅
偦偆偄偆僒億乕僩偱偒傞娐嫬傪嶌偭偰偄偒偨偄偱偡偹丅
偦傟偱偼傑偨丅
搷偺彆偱偟偨

僽儘僌儔儞僉儞僌嶲壛拞偱偡丅傕偟傛偗傟偽僋儕僢僋偟偰偔偩偝偄丅妶摦偺椼傒偵側傝傑偡
尵岅挳妎巑偺搷偺彆偱偡
尵岅挳妎巑偺愢柧偼丄偙偪傜偐傜
偙偺儁乕僕偱偼乽抦揑忈偑偄帣偺尵岅忈奞偺敪尒丄昡壙乿偵偮偄偰偍榖偟偨偄偲巚偄傑偡丅
巕偳傕偺偙偲偽偺惓忢敪払偵偮偄偰偺愢柧偼丄偙偪傜偐傜
敪払忈偑偄偼丄惛恄抶懾丄抦揑忈偑偄摍偩偗偱側偔丄挳妎忈偑偄丄帇妎忈偑偄摍偺條乆側敪払傪慾奞偡傞梫場偵傛偭偰惗偠傞敪払偺抶傟偺帠傪堄枴偟傑偡丅
偦偺拞偱丄偙偺儁乕僕偱偼抦揑忈偑偄傪帩偮巕偳傕偵偮偄偰偍榖傪偟偰偄偒偨偄偲巚偄傑偡丅
仸偍抐傝丗忈偑偄偺乽偑偄乿偺帤偵偮偄偰偼條乆側堄尒傗尒夝偑偁傝傑偡偑丄偙偺儁乕僕偱偼埲壓乽偑偄乿偺帤偱摑堦偝偣偰捀偒傑偡丅偛棟夝傪偍婅偄抳偟傑偡丅
尨嵽椏偼僇僣僆愡偲崺晍偩偗偺埨怱偺偍弌廯
抦揑婡擻偲偼
抦揑婡擻偼條乆側敪払専嵏偱應掕偝傟丄抦擻巜悢乮俬俻乯偁傞偄偼敪払擭楊乮俢俙乯偲偟偰昞尰偝傟傑偡丅
偝傜偵丄抦擻巜悢偵傛偭偰嫬奅慄丄寉搙丄拞摍搙丄廳搙偲偄偆傛偆偵忈偑偄偺掱搙暿偵暘椶偑側偝傟偰偄傑偡丅
敪払忈偑偄傪偒偨偡惉場暘椶偼丄尨場偑敪惗偟偨帪婜偵傛偭偰戝暿偟丄
嘆弌惗慜梫場
嘇弌惗屻梫場
嘊擠怭屻婜丄弌惗廃曈
嘋掅懱廳弌惗帣側偳丄尨場偲抐掕偟偵偔偄儕僗僋梫場
嘍惛恄幘姵丄帺暵徢
嘐晄妋掕梫場
嘑摿掕偺梫場側偟
偵暘椶偝傟傑偡丅
抦揑忈偑偄帣偺尵岅忈偑偄偺敪尒丄昡壙
栤戣偺憗婜敪尒丄憗婜椕堢偼奆偝傫傕戝帠偩偲偄偆偙偲偼棟夝偱偒傞偲巚偄傑偡丅
偟偐偟丄抦揑忈偑偄帣偺尵岅擻椡偵偮偄偰偺昡壙偼暘偐傜側偄帠偽偐傝偩偲巚偄傑偡丅
傑偨丄敪尒偝傟偨抦揑忈偑偄帣偺彨棃偺尵岅擻椡傪梊應偡傞偙偲傕擄偟偄偺偑尰忬偱偡丅
偦偙偱丄偳偆偄偭偨撪梕傪昡壙偟丄尵岅徢忬偺抶傟傪敪尒偡傞偐傪彂偄偰偄偒偨偄偲巚偄傑偡丅
嘆壒尮掕埵斀墳偺抶傟
擕帣偼條乆側姶妎婍姱傪巊偭偰奜奅偺帠徾傪庴梕偟偰偄傑偡丅
壒惡尵岅偺妉摼偵偼丄挳妎偺娭梌偑戝偒偔娭傢偭偰偄傑偡丅
偦偺挳妎偑奜奅偺帠徾傪偲傜偊偨偙偲傪帵偡嵟弶偺挜岓偑壒尮掕埵偱偡丅
壒尮掕埵傪娙扨偵尵偆偲丄嵍屻傠俀倣偐傜柤慜傪屇偽傟偨帪偵丄屇傫偩恖偺戝懱偺埵抲偑暘偐傞婡擻偺帠偱偡丅偙傟偼丄椉帹偺壒偺揱傢傝曽偱擼偑敾抐偟偰偄傑偡丅
嘇暔偺梡搑偺棟夝偺抶傟
暔偺梡搑偼條乆側姶妎偵傛偭偰拁偊傜傟偨婰壇偲寢傃偮偄偰丄堄枴傪棟夝偟偰偄偒傑偡丅
婰壇偲偟偰嵟傕拁偊傜傟傗偡偄傕偺偼丄帇妎偐傜偺婰壇偱偡丅
擕梒帣偺帇妎揑婰壇偑掕拝偟偰偒偨偲敾抐偱偒傞応柺偼丄朮巕傪摢偵旐偭偨傝丄孋傪懌偵棜偔丄側偳偺峴摦偑梡搑偵墳偠偰巊偄暘偗偝傟傞崰偱偡丅
抦揑忈偑偄帣偼帇妎偵桼棃偡傞暔偺梡搑偺棟夝偵傕屻傟傪帵偟傑偡丅
嘊堎庬姶妎楢崌偺抶傟
擕帣偑庤傪偨偨偔丄庤傪偁偘傞側偳偺巇憪偼椉恊偲偺僐儈儏僯働乕僔儑儞傪偝傜偵峀偘傑偡丅
擕帣偑庤傪偨偨偔摦嶌偵偼椉恊偺壒惡偲偲傕偵摦嶌偺柾曧偑偁傝傑偡丅
弶婜偵偼偙偺偟偖偝偲壒惡偵偼娭學惈傪帩偪傑偣傫偑丄惉挿偡傞偵偮傟偰壒惡偑擕帣偺摦嶌傪桿敪偡傞傛偆偵側傝傑偡丅
帇妎傪捠偟偰惉棫偟偰偄偨摦嶌偑丄挳妎偲偄偆堎庬姶妎偵傛偭偰傕摨條偺摦嶌傪桿敪偟偰偄偔偺偱偡丅
抦揑忈偑偄帣偺応崌偼丄偙偺堎庬姶妎偑惉棫偡傞帪婜偑柧傜偐偵抶傟傑偡丅
嘋僐儈儏僯働乕僔儑儞偺抶傟
擕帣偼惡乮媰偒惡丄徫偄惡乯傗昞忣丄庤偞偟丄巜偝偟側偳偺儃僨傿儔儞僎乕僕傪巊偭偰廃埻偲僐儈儏僯働乕僔儑儞傪偲傝傑偡丅
偙傟偑廃埻偲岎棳偡傞婎慴偲側傝傑偡偑丄抦揑忈偑偄帣偼抶傟偑傒傜傟傑偡丅
嘍曎暿妛廗偺抶傟
擕梒帣偺廃傝偵偼條乆側巋寖偑偁傝傑偡偑丄偦偺忬嫷偱尵梩傪嬫暿偟偰丄揑妋側墳摎偑壜擻偲側偭偰偒傑偡丅
抦揑忈偑偄帣偼偙偺曎暿妛廗偵傕抶傟偑傒傜傟傑偡丅
嘐敪榖偺抶傟
懡偔偺抦揑忈偑偄帣偺敪尒偼俀嵨戙偱偡丅
懡偔偼敪榖偑彮側偄偐丄慡偔榖偣側偄偲偄偆忬懺偱偡丅
偙傟偼嵟傕懡偔偵傒傜傟傞徢忬偱偡丅
嘑婡擻岅傪拞怱偲偟偨暥復峔惉偺抶傟
扨岅偺敪榖偑憹壛偟巒傔偰傕丄暥復傊偺楢嵔偑側偐側偐傒傜傟側偄偙偲傕偁傝傑偡丅
巕嫙壠嬶丒嶨壿偺偍揦乽偙偳傕偲曢傜偟乿
抦揑忈偑偄帣偵傕戲嶳弌棃傞偙偲偼偁傝傑偡偑丄崱夞偼敪払偺抶傟偵偮偄偰偍榖傪偝偣偰捀偒傑偟偨丅
抦揑忈偑偄偵偮偄偰揔愗側抦幆傪摼傞偙偲偱丄巹偨偪偺娭傢傝曽偑彮偟偱傕偄偄曽偵岦偐偊偽偲巚偄傑偡丅
傑偨丄擕梒帣婜偐傜嬯庤側暘栰傪抦傞偙偲偱丄偦偺暘栰傪椉恊傗廃傝偑僒億乕僩偱偒傞偲巚偄傑偡丅
偦偆偄偆僒億乕僩偱偒傞娐嫬傪嶌偭偰偄偒偨偄偱偡偹丅
偦傟偱偼傑偨丅
搷偺彆偱偟偨
僽儘僌儔儞僉儞僌嶲壛拞偱偡丅傕偟傛偗傟偽僋儕僢僋偟偰偔偩偝偄丅妶摦偺椼傒偵側傝傑偡
2018擭02寧21擔
幐岅徢偺僞僀僾丂乣姵幰壠懓丄堛椕丒夘岇廬帠幰岦偗乣
奆偝傫偙傫偵偪偼丅
尵岅挳妎巑偺搷偺彆偱偡
尵岅挳妎巑偵偮偄偰偺愢柧偼丄偙偪傜偐傜
偙偺儁乕僕偱偺撪梕偼丄乽幐岅徢偺僞僀僾乿偵偮偄偰偱偡丅
幐岅徢偵偮偄偰偺愢柧偼丄偙偪傜偐傜
偙偺儁乕僕偺撪梕偼丄偲偰傕愱栧揑偱弶傔偰尒傞曽偵偼旕忢偵暘偐傝偵偔偄撪梕偲側偭偰偄傑偡丅
懳徾偲偟偰偼丄堛巘丄娕岇巘丄夘岇巑丄儕僴價儕丄幐岅傪曌嫮拞偺妛惗丄幐岅徢傪敪徢偝傟偨曽偺壠懓偝傫岦偗偱偡丅
弌棃傞偩偗暘偐傝傗偡偄傛偆偵彂偒傑偡偑丄幐岅徢偵偮偄偰慡偔偛懚抦偱側偄曽偼傑偢偼幐岅徢偵偮偄偰抦偭偰偄偨偩偔偨傔偵丄忋偺儕儞僋偐傜奣梫傪攃埇偝傟傞偙偲傪偍姪傔偟傑偡両
偦傟偱偼杮戣偵擖傝傑偡丅
堛椕廬帠幰偱偁傟偽丄慡幐岅丄僽儘乕僇幐岅丄僂僃儖僯僢働幐岅掱搙偼暦偄偨帠偑偁傞偲巚偄傑偡丅
偟偐偟丄幐岅徢偺僞僀僾偼偦傟偩偗偱偼側偄傫偱偡両両
偦偺懠偵傕戲嶳偺僞僀僾偑偁傞偺偱丄偙偙偱偼偦傟傜傕娷傔偰偛徯夘偟偨偄偲巚偄傑偡丅


暘偐傝傗偡偔偡傞偨傔偵幐岅徢偺僞僀僾暘椶傪昞偵傑偲傔偰傒傑偟偨丅
幐岅徢偺僞僀僾暘椶傪偡傞偆偊偱戝帠側帠偼丄
嘆夛榖偺棳挩惈偼偳偆偐丠
嘇暅彞偼偱偒傞偐丠
嘊尵梩偺棟夝偼偳偆偐丠
偑娭學偟偰偒傑偡丅
椺偊偽丄
乮椺侾乯
嘆夛榖偺棳挩惈偼偳偆偐丠丂仺丂夛榖偑偱偒側偄乮旕棳挩乯
嘇暅彞偼偱偒傞偐丠丂仺丂暅彞偼慡偔偱偒側偄乮暅彞晄椙乯
嘊尵梩偺棟夝偼偳偆偐丠丂仺丂尵梩偺棟夝偑偱偒側偄乮挳棟夝晄椙乯
偲偄偆寢壥偱偁傟偽丄幐岅徢偺僞僀僾偼慡幐岅偲側傝傑偡丅
乮椺俀乯
嘆夛榖偺棳挩惈偼偳偆偐丠丂仺丂傎偲傫偳栤戣側偔榖偣傞乮棳挩乯
嘇暅彞偼偱偒傞偐丠丂仺丂暅彞傕栤戣側偄乮暅彞椙岲乯
嘊尵梩偺棟夝偼偳偆偐丠丂仺丂尵傢傟偨撪梕偼傎傏棟夝偱偒傞乮挳棟夝椙岲乯
偲偄偆寢壥偱偁傟偽丄幐岅徢偺僞僀僾偼幐柤帉幐岅偲側傝傑偡丅
偙偺幐岅徢僞僀僾暘椶堦棗昞傪尒傟偽丄壗偲側偔戝懱偺僞僀僾偼暘椶偱偒偦偆偱偡偹
偟偐偟丄娙扨側姶偠偱彂偄偰偼傒偨傕偺偺丄幚嵺偵僞僀僾暘椶偟偰傒傞偲丄乽偙傟偼椙岲丠晄椙丠乿偲擸傓応柺偑偁傝傑偡
摿偵尵梩偺棳挩偝偺敾抐偑擄偟偄傫偱偡丅
巹偨偪尵岅挳妎巑偼棳挩惈偺敾掕偼壓偺8崁栚偐傜敾抐偟偰偄傑偡丅
嘆敪榖懍搙
1暘娫偵150暥帤埲壓偺敪榖偑旕棳挩丄450暥帤埲忋偼惓忢
嘇僾儘僜僨傿
壒惡偺梷梘丄儕僘儉偵堎忢偑偁傞偐偳偆偐
嘊峔壒
晄柧椖側敪榖(壒惡)
嘋嬪偺挿偝
嬪偺挿偝偑2扨岅埲壓
嘍搘椡
敪榖偺慜偵婄傪偟偐傔傞丄巔惃傪曄偊傞丄怺屇媧傪偡傞帠偱丄敪榖偵抏傒傪偮偗傛偆偲偟偰偄傞條巕
嘐敪榖偺愗敆
棳挩惈偺応崌偼夛榖傪巭傔傜傟側偄
嘑撪梕
棳挩惈偼敪榖検偼懡偄偑撪梕偵朢偟偄
旕棳挩惈偼敪榖偼抁偄偑杮幙揑側忣曬傪娷傫偱偄傞
嘒嶖岅
懠偺壒傪敪榖偟偨傝丄擔杮岅偵柍偄尵梩傪尵偆徢忬偼棳挩惈偺摿挜

擔杮偱嵟傕懡偔傒傜傟傞偺偑丄僽儘乕僇幐岅乮俁係亾乯丄僂僃儖僯僢働幐岅乮侾俈亾乯丄慡幐岅乮侾係亾乯偲側偭偰偄傑偡丅
偙偙偐傜偼幐岅徢偺僞僀僾暿偵徢忬傪彂偒偨偄偲巚偄傑偡丅
嘆僽儘乕僇幐岅
亂摿挜亃
丒旕棳挩側敪榖
丒帺敪榖偲摨條偵忈奞偝傟偨暅彞
丒斾妑揑椙岲側挳棟夝
丒敪岅幐峴
丒幐暥朄
丒帺摦揑敪榖偲堄恾揑敪榖偲偺槰棧
丒撉夝偼椙岲
丒壖柤偺彂帤偑崲擄
丒昦憙丗僽儘乕僇椞堟丄嵍拞怱慜夞偍傛傃屻夞丄搰側偳娐僔儖價僂僗尵岅椞堟慜曽
嘇僂僃儖僯僢働幐岅
丒棳挩側敪榖
丒暅彞忈奞
丒拞摍搙埲忋偺挳棟夝忈奞
丒壒塁惈嶖岅
丒岅惈嶖岅
丒僕儍乕僑儞
丒嶖暥朄
丒昦憙丗僂僃儖僯僢働椞堟傪娷傓嵍懁摢梩丄妏夞丄墢忋夞側偳丄娐僔儖價僂僗尵岅椞堟屻曽
嘊慡幐岅
丒旕棳挩側敪榖
丒帺敪榖偲摨條偵忈奞偝傟偨暅彞
丒廳撃側挳棟夝忈奞
丒昦憙丗娐僔儖價僂僗尵岅椞堟傪娷傓峀斖埻側昦曄
嘋揱摫幐岅
丒棳挩側敪榖
丒暅彞忈奞
丒椙岲側挳棟夝
丒壒塁惈嶖岅
丒壒塁惈嶖撉丄嶖彂
丒昦憙丗墢忋夞傪拞怱偲偡傞嵍摢捀梩旂幙偍傛傃旂幙壓敀幙偁傞偄偼媩忬懇丄搰偍傛傃挳妎栰
嘍挻旂幙惈姶妎幐岅
丒棳挩側敪榖
丒椙岲側暅彞
丒拞乣廳搙偺挳棟夝忈奞
丒岅惈嶖岅
丒帺敪彂帤崲擄
丒昦憙丗嵍懁摢乕摢捀乕屻摢梩愙崌晹暘椞堟
嘐挻旂幙惈塣摦幐岅
丒旕棳挩側敪榖
丒椙岲側暅彞
丒椙岲側挳棟夝
丒帺敪榖偑挊偟偔尭彮
丒敪榖奐巒偺抶傟丄曐懕丄惡検掅壓
丒昦憙丗僽儘乕僇椞堟偺慜曽偁傞偄偼忋曽丄曗懌塣摦栰傪娷傓慜摢梩撪懁柺丄懁擼幒慜妏偺慜奜懁晹敀幙側偳
嘑挻旂幙惈崿崌幐岅
丒旕棳挩側敪榖
丒椙岲側暅彞
丒廳撃側挳棟夝忈奞
丒帺敪榖偼傎傏側偄
丒斀嬁尵岅傗曗姰尰徾
丒撉傒彂偒傕廳搙忈奞
丒昦憙丗僽儘乕僇椞堟偺慜曽偁傞偄偼忋曽偍傛傃懁摢乕摢捀乕屻摢梩愙崌晹椞堟
嘒幐柤帉幐岅
丒棳挩側敪榖
丒椙岲側暅彞
丒椙岲側挳棟夝
丒姭岅崲擄偑庡徢忬
丒昦憙丗妋掕偟側偄丅僽儘乕僇幐岅丄僂僃儖僯僢働幐岅丄揱摫幐岅側偳偐傜夞暅偟偰堏峴偟偨応崌偲丄敪徢捈屻偐傜幐柤帉幐岅偺応崌偑偁傞丅
嘓偦偺懠偺幐岅丗旂幙壓惈幐岅
丒帇彴幐岅
丒旐妅丄撪曪幐岅丂丂側偳傕偁傝傑偡丅

 僗億儞僒乕僪丂儕儞僋
僗億儞僒乕僪丂儕儞僋
偙偆偟偰幐岅徢偺愢柧傪偡傞偲旕忢偵妎偊傞帠偑戲嶳偁傝傑偡丅巹偨偪尵岅挳妎巑傕戝懱偼妎偊偰偼偄傑偡偑丄慡偰傪埫婰偟偰偄傞傢偗偱偼偁傝傑偣傫
壗搙傕尒斾傋偰栚揑偺幐岅徢偺僞僀僾偑尒偮偐偭偰嶲峫偵側傟偽偄偄側偲巚偄傑偡丅
偪傚偭偲擄偟偄榖偵偼側傝傑偟偨偑丄偄偐偑偩偭偨偱偟傚偆偐丠
偙偺儁乕僕偱偼幐岅徢偺僞僀僾偵偮偄偰偍榖傪偝偣偰捀偒傑偟偨丅
幐岅徢偺僞僀僾傪抦傞偙偲偱丄偳偆愙偡傟偽偄偄偺偐丠偳偆偄偭偨庤抜傪梡偄傟偽僐儈儏僯働乕僔儑儞偑庢傟傞傛偆偵側傞偺偐丠側偳偺僸儞僩偵側傞偙偲偑偁傝傑偡丅
偦偆傗偭偰揔愗側僐儈儏僯働乕僔儑儞偺僸儞僩偵側傟偽偄偄側偲巚偄傑偡丅
幐岅徢偺曽傊偺孭楙傗愙偟曽偵偮偄偰偼暿儁乕僕偱愢柧偟偨偄偲巚偄傑偡丅
埲忋丄搷偺彆偱偟偨

僽儘僌儔儞僉儞僌嶲壛拞偱偡丅傕偟傛偗傟偽僋儕僢僋偟偰偔偩偝偄丅妶摦偺椼傒偵側傝傑偡
尵岅挳妎巑偺搷偺彆偱偡
尵岅挳妎巑偵偮偄偰偺愢柧偼丄偙偪傜偐傜
偙偺儁乕僕偱偺撪梕偼丄乽幐岅徢偺僞僀僾乿偵偮偄偰偱偡丅
幐岅徢偵偮偄偰偺愢柧偼丄偙偪傜偐傜
偙偺儁乕僕偺撪梕偼丄偲偰傕愱栧揑偱弶傔偰尒傞曽偵偼旕忢偵暘偐傝偵偔偄撪梕偲側偭偰偄傑偡丅
懳徾偲偟偰偼丄堛巘丄娕岇巘丄夘岇巑丄儕僴價儕丄幐岅傪曌嫮拞偺妛惗丄幐岅徢傪敪徢偝傟偨曽偺壠懓偝傫岦偗偱偡丅
弌棃傞偩偗暘偐傝傗偡偄傛偆偵彂偒傑偡偑丄幐岅徢偵偮偄偰慡偔偛懚抦偱側偄曽偼傑偢偼幐岅徢偵偮偄偰抦偭偰偄偨偩偔偨傔偵丄忋偺儕儞僋偐傜奣梫傪攃埇偝傟傞偙偲傪偍姪傔偟傑偡両
偦傟偱偼杮戣偵擖傝傑偡丅
堛椕廬帠幰偱偁傟偽丄慡幐岅丄僽儘乕僇幐岅丄僂僃儖僯僢働幐岅掱搙偼暦偄偨帠偑偁傞偲巚偄傑偡丅
偟偐偟丄幐岅徢偺僞僀僾偼偦傟偩偗偱偼側偄傫偱偡両両
偦偺懠偵傕戲嶳偺僞僀僾偑偁傞偺偱丄偙偙偱偼偦傟傜傕娷傔偰偛徯夘偟偨偄偲巚偄傑偡丅
幐岅徢偺僞僀僾
幐岅徢偺僞僀僾暘椶堦棗

暘偐傝傗偡偔偡傞偨傔偵幐岅徢偺僞僀僾暘椶傪昞偵傑偲傔偰傒傑偟偨丅
幐岅徢偺僞僀僾暘椶傪偡傞偆偊偱戝帠側帠偼丄
嘆夛榖偺棳挩惈偼偳偆偐丠
嘇暅彞偼偱偒傞偐丠
嘊尵梩偺棟夝偼偳偆偐丠
偑娭學偟偰偒傑偡丅
椺偊偽丄
乮椺侾乯
嘆夛榖偺棳挩惈偼偳偆偐丠丂仺丂夛榖偑偱偒側偄乮旕棳挩乯
嘇暅彞偼偱偒傞偐丠丂仺丂暅彞偼慡偔偱偒側偄乮暅彞晄椙乯
嘊尵梩偺棟夝偼偳偆偐丠丂仺丂尵梩偺棟夝偑偱偒側偄乮挳棟夝晄椙乯
偲偄偆寢壥偱偁傟偽丄幐岅徢偺僞僀僾偼慡幐岅偲側傝傑偡丅
乮椺俀乯
嘆夛榖偺棳挩惈偼偳偆偐丠丂仺丂傎偲傫偳栤戣側偔榖偣傞乮棳挩乯
嘇暅彞偼偱偒傞偐丠丂仺丂暅彞傕栤戣側偄乮暅彞椙岲乯
嘊尵梩偺棟夝偼偳偆偐丠丂仺丂尵傢傟偨撪梕偼傎傏棟夝偱偒傞乮挳棟夝椙岲乯
偲偄偆寢壥偱偁傟偽丄幐岅徢偺僞僀僾偼幐柤帉幐岅偲側傝傑偡丅
偙偺幐岅徢僞僀僾暘椶堦棗昞傪尒傟偽丄壗偲側偔戝懱偺僞僀僾偼暘椶偱偒偦偆偱偡偹
棳挩惈偺敾抐
偟偐偟丄娙扨側姶偠偱彂偄偰偼傒偨傕偺偺丄幚嵺偵僞僀僾暘椶偟偰傒傞偲丄乽偙傟偼椙岲丠晄椙丠乿偲擸傓応柺偑偁傝傑偡

摿偵尵梩偺棳挩偝偺敾抐偑擄偟偄傫偱偡丅
巹偨偪尵岅挳妎巑偼棳挩惈偺敾掕偼壓偺8崁栚偐傜敾抐偟偰偄傑偡丅
嘆敪榖懍搙
1暘娫偵150暥帤埲壓偺敪榖偑旕棳挩丄450暥帤埲忋偼惓忢
嘇僾儘僜僨傿
壒惡偺梷梘丄儕僘儉偵堎忢偑偁傞偐偳偆偐
嘊峔壒
晄柧椖側敪榖(壒惡)
嘋嬪偺挿偝
嬪偺挿偝偑2扨岅埲壓
嘍搘椡
敪榖偺慜偵婄傪偟偐傔傞丄巔惃傪曄偊傞丄怺屇媧傪偡傞帠偱丄敪榖偵抏傒傪偮偗傛偆偲偟偰偄傞條巕
嘐敪榖偺愗敆
棳挩惈偺応崌偼夛榖傪巭傔傜傟側偄
嘑撪梕
棳挩惈偼敪榖検偼懡偄偑撪梕偵朢偟偄
旕棳挩惈偼敪榖偼抁偄偑杮幙揑側忣曬傪娷傫偱偄傞
嘒嶖岅
懠偺壒傪敪榖偟偨傝丄擔杮岅偵柍偄尵梩傪尵偆徢忬偼棳挩惈偺摿挜
幐岅徢偺僞僀僾暿徢忬
擔杮偱嵟傕懡偔傒傜傟傞偺偑丄僽儘乕僇幐岅乮俁係亾乯丄僂僃儖僯僢働幐岅乮侾俈亾乯丄慡幐岅乮侾係亾乯偲側偭偰偄傑偡丅
偙偙偐傜偼幐岅徢偺僞僀僾暿偵徢忬傪彂偒偨偄偲巚偄傑偡丅
嘆僽儘乕僇幐岅
亂摿挜亃
丒旕棳挩側敪榖
丒帺敪榖偲摨條偵忈奞偝傟偨暅彞
丒斾妑揑椙岲側挳棟夝
丒敪岅幐峴
丒幐暥朄
丒帺摦揑敪榖偲堄恾揑敪榖偲偺槰棧
丒撉夝偼椙岲
丒壖柤偺彂帤偑崲擄
丒昦憙丗僽儘乕僇椞堟丄嵍拞怱慜夞偍傛傃屻夞丄搰側偳娐僔儖價僂僗尵岅椞堟慜曽
嘇僂僃儖僯僢働幐岅
丒棳挩側敪榖
丒暅彞忈奞
丒拞摍搙埲忋偺挳棟夝忈奞
丒壒塁惈嶖岅
丒岅惈嶖岅
丒僕儍乕僑儞
丒嶖暥朄
丒昦憙丗僂僃儖僯僢働椞堟傪娷傓嵍懁摢梩丄妏夞丄墢忋夞側偳丄娐僔儖價僂僗尵岅椞堟屻曽
嘊慡幐岅
丒旕棳挩側敪榖
丒帺敪榖偲摨條偵忈奞偝傟偨暅彞
丒廳撃側挳棟夝忈奞
丒昦憙丗娐僔儖價僂僗尵岅椞堟傪娷傓峀斖埻側昦曄
嘋揱摫幐岅
丒棳挩側敪榖
丒暅彞忈奞
丒椙岲側挳棟夝
丒壒塁惈嶖岅
丒壒塁惈嶖撉丄嶖彂
丒昦憙丗墢忋夞傪拞怱偲偡傞嵍摢捀梩旂幙偍傛傃旂幙壓敀幙偁傞偄偼媩忬懇丄搰偍傛傃挳妎栰
嘍挻旂幙惈姶妎幐岅
丒棳挩側敪榖
丒椙岲側暅彞
丒拞乣廳搙偺挳棟夝忈奞
丒岅惈嶖岅
丒帺敪彂帤崲擄
丒昦憙丗嵍懁摢乕摢捀乕屻摢梩愙崌晹暘椞堟
嘐挻旂幙惈塣摦幐岅
丒旕棳挩側敪榖
丒椙岲側暅彞
丒椙岲側挳棟夝
丒帺敪榖偑挊偟偔尭彮
丒敪榖奐巒偺抶傟丄曐懕丄惡検掅壓
丒昦憙丗僽儘乕僇椞堟偺慜曽偁傞偄偼忋曽丄曗懌塣摦栰傪娷傓慜摢梩撪懁柺丄懁擼幒慜妏偺慜奜懁晹敀幙側偳
嘑挻旂幙惈崿崌幐岅
丒旕棳挩側敪榖
丒椙岲側暅彞
丒廳撃側挳棟夝忈奞
丒帺敪榖偼傎傏側偄
丒斀嬁尵岅傗曗姰尰徾
丒撉傒彂偒傕廳搙忈奞
丒昦憙丗僽儘乕僇椞堟偺慜曽偁傞偄偼忋曽偍傛傃懁摢乕摢捀乕屻摢梩愙崌晹椞堟
嘒幐柤帉幐岅
丒棳挩側敪榖
丒椙岲側暅彞
丒椙岲側挳棟夝
丒姭岅崲擄偑庡徢忬
丒昦憙丗妋掕偟側偄丅僽儘乕僇幐岅丄僂僃儖僯僢働幐岅丄揱摫幐岅側偳偐傜夞暅偟偰堏峴偟偨応崌偲丄敪徢捈屻偐傜幐柤帉幐岅偺応崌偑偁傞丅
嘓偦偺懠偺幐岅丗旂幙壓惈幐岅
丒帇彴幐岅
丒旐妅丄撪曪幐岅丂丂側偳傕偁傝傑偡丅
偙偆偟偰幐岅徢偺愢柧傪偡傞偲旕忢偵妎偊傞帠偑戲嶳偁傝傑偡丅巹偨偪尵岅挳妎巑傕戝懱偼妎偊偰偼偄傑偡偑丄慡偰傪埫婰偟偰偄傞傢偗偱偼偁傝傑偣傫
壗搙傕尒斾傋偰栚揑偺幐岅徢偺僞僀僾偑尒偮偐偭偰嶲峫偵側傟偽偄偄側偲巚偄傑偡丅
偪傚偭偲擄偟偄榖偵偼側傝傑偟偨偑丄偄偐偑偩偭偨偱偟傚偆偐丠
偙偺儁乕僕偱偼幐岅徢偺僞僀僾偵偮偄偰偍榖傪偝偣偰捀偒傑偟偨丅
幐岅徢偺僞僀僾傪抦傞偙偲偱丄偳偆愙偡傟偽偄偄偺偐丠偳偆偄偭偨庤抜傪梡偄傟偽僐儈儏僯働乕僔儑儞偑庢傟傞傛偆偵側傞偺偐丠側偳偺僸儞僩偵側傞偙偲偑偁傝傑偡丅
偦偆傗偭偰揔愗側僐儈儏僯働乕僔儑儞偺僸儞僩偵側傟偽偄偄側偲巚偄傑偡丅
幐岅徢偺曽傊偺孭楙傗愙偟曽偵偮偄偰偼暿儁乕僕偱愢柧偟偨偄偲巚偄傑偡丅
埲忋丄搷偺彆偱偟偨
僽儘僌儔儞僉儞僌嶲壛拞偱偡丅傕偟傛偗傟偽僋儕僢僋偟偰偔偩偝偄丅妶摦偺椼傒偵側傝傑偡
2018擭02寧20擔
岆殝偲岆堸偺堘偄偵偮偄偰
奆偝傫偙傫偵偪偼丅
尵岅挳妎巑偺搷偺彆偱偡
尵岅挳妎巑傪偛懚抦偱側偄曽偼丄偙偪傜偐傜
偙偺儁乕僕偱偼丄乽岆殝(偛偊傫)乿偲乽岆堸(偛偄傫)乿偺堘偄偵偮偄偰偍榖偟偨偄偲巚偄傑偡
堦愄慜傑偱丄巹偑嬑傔偰偄傞昦堾偱傕岆殝偲岆堸傪岆偭偰巊梡偟偰偄傞娕岇巘傗夘岇巑偑戲嶳偄傑偟偨丅
嵟嬤偱偼岆殝偲岆堸傪娫堘偊傞僗僞僢僼偑偄側偔側偭偨偺偱丄擔乆偺巹偨偪偺搘椡偑幚傪寢傫偩偐側偲彮偟巚偭偰偄傑偡
堛椕娭學幰偱傕娫堘偆帠偑偁傞乽岆殝乿偲乽岆堸乿
堦斒偺曽偱偁傟偽丄偳偪傜偑偳偆偄偭偨暔側偺偐暘偐傜側偄曽傕偄傞偵堘偄側偄偱偡丅
偙偙偼堸傒崬傒偺儕僴價儕傪愱栧偲偟偰偄傞尵岅挳妎巑偱偁傞巹偑偍榖傪偡傞偟偐側偄両
偲偄偆峫偊偵帄傝傑偟偨(徫)
偲偄偆栿偱丄偙偺儁乕僕偱偼岆殝偲岆堸偺堘偄偵偮偄偰偍榖傪偟偨偄偲巚偄傑偡
亂岆殝偲偼亃
岆殝傪娙扨偵偄偆偲丄怘帠偺搑拞側偳偱岆偭偰怘傋暔偑婥娗偵擖偭偰偟傑偆帠傪偄偄傑偡丅
悈傗懥側偳偑婥娗偵擖傞偲奝偒崬傫偱偟傑偄傑偡傛偹丠
偦偺忬懺偼岆殝偵嬤偄忬懺偱偡丅
偦偺応崌丄惓妋偵偼岮摢偱巭傑傞帠偑懡偄偺偱偡偑丄堸傒崬傒傗奝偺椡偑庛偔側偭偰偄傞恖偼婥娗偺拞傑偱擖傝崬傫偱偟傑偄傑偡丅偦偺忬懺偑岆殝偲偄偆忬懺偱偡丅
偮傑傝丄怘傋暔傗悈暘偑婥娗偺拞傗攛偵擖傝崬傓帠傪岆殝偲偄偄丄堸傒崬傒偺婡擻偑掅壓偟偨恖偑側傝傗偡偄偱偡丅
亂岆殝偺嫲傠偟偝亃
岆殝傪孞傝曉偡偲岆殝惈攛墛偵側傝傑偡丅
偙傟偼昦堾偱帯椕傪偟側偄偲側偐側偐帯傝傑偣傫丅
傑偨丄堸傒崬傒偺椡偑掅壓偟偰偄傞曽偼岆殝惈攛墛傪壗搙傕孞傝曉偟偰偟傑偄傑偡丅
堸傒崬傒偺孭楙偑昁梫偱偁偭偨傝丄怘帠偺惂尷偑弌偨傝偟傑偡丅
嵟屻偵偼怘帠傪枮懌偵愛傟偢偵朣偔側傞曽傕偄傑偡丅
偳偆偵偐梊杊偟偨偄傕偺偱偡偹
亂懳張曽朄亃
嬤椬偺昦堾傪庴恌偟偰憡択偟傑偟傚偆丅専嵏傗懳張曽朄傪巜摫偟偰傕傜偊傑偡丅
岆殝偺梊杊曽朄傗堸傒崬傒偺婡擻偵偮偄偰抦傝偨偄曽偼丄偙偪傜偐傜
亂岆堸偲偼亃
娙扨偵尵偆偲丄怘傋暔偱側偄暔傪堸傒崬傫偱偟傑偆帠屘偱偡丅
愒偪傖傫傗擣抦徢偵傛偭偰敾抐椡偑掅壓偟偨榁恖偵懡偄偱偡丅

乮愒偪傖傫偑儃僞儞揹抮傪怘傋傛偆偲偟偰偄傞乯
亂岆堸偺嫲傠偟偝亃
偡偖偵懳張偟側偗傟偽側傜側偄応崌偑偁傞丅
嘆偨偽偙
嘇儁僢僩儃僩儖偺僉儍僢僾
嘊揹抮
嘋儂僂巁抍巕
嘍婱嬥懏
嘐愻嵻丄擖梺嵻
嘑壔徬昳
嘒偍嬥乮峝壿乯
嘓暥朳嬶丂丂丂乧乧乧
峝壿傗儁僢僩儃僩儖偺僉儍僢僾側偳婥摴傪暵嵡偝偣傞壜擻惈偑偁傞暔偼丄拏懅偺婋尟偑偁傝傑偡丅
揹抮傗偨偽偙側偳偼堓偱徚壔偝傟丄徚壔娗偺擲枌傪彎偮偗偨傝丄僯僐僠儞拞撆偵側傞偙偲偑偁傝傑偡丅
偨偽偙偼梩偭傁傛傝傕奃嶮偺塼懱偑旕忢偵婋尟偱偡丅
偙傟傜忋婰偺暔傪岆偭偰堸傒崬傫偩応崌偼偡偖偵昦堾傊峴偭偰庢傝弌偡昁梫偑偁傝傑偡丅
怘傋暔偲怘傋暔偱側偄傕偺傪嬫暿偱偒傞傛偆偵側傞偺偼憗偔偰1嵨6偐寧乣2嵨埲崀偱偡丅偟偨偑偭偰堎暔偺岆堸偼8偐寧乣2嵨偵懡偄偲偄傢傟偰偄傑偡丅
傑偨丄擣抦徢偺榁恖偱偼悈暘偲愻嵻偺尒暘偗偑偮偐偢偵堸傓帠傕偁傞偺偱拲堄偑昁梫偱偡丅


婡擻揑側堢帣僌僢僘傗丄偍偟傖傟偱偐傢偄偄弌嶻廽偄傾僀僥儉偑懙偆亂I love baby乮傾僀儔僽儀價乕乯亃

偙偺儁乕僕偱偼岆殝偲岆堸偵偮偄偰偍榖傪偝偣偰捀偒傑偟偨丅
彫偝偄偍巕偝傫傗夘岇偑昁梫側偍擭婑傝偑恎嬤偵偄傞曽偼婥傪晅偗偰惗妶偝傟偰偔偩偝偄丅
埲忋丄搷偺彆偱偟偨

僽儘僌儔儞僉儞僌嶲壛拞偱偡丅傕偟傛偗傟偽僋儕僢僋偟偰偔偩偝偄丅妶摦偺椼傒偵側傝傑偡
尵岅挳妎巑偺搷偺彆偱偡

尵岅挳妎巑傪偛懚抦偱側偄曽偼丄偙偪傜偐傜
偙偺儁乕僕偱偼丄乽岆殝(偛偊傫)乿偲乽岆堸(偛偄傫)乿偺堘偄偵偮偄偰偍榖偟偨偄偲巚偄傑偡

堦愄慜傑偱丄巹偑嬑傔偰偄傞昦堾偱傕岆殝偲岆堸傪岆偭偰巊梡偟偰偄傞娕岇巘傗夘岇巑偑戲嶳偄傑偟偨丅
嵟嬤偱偼岆殝偲岆堸傪娫堘偊傞僗僞僢僼偑偄側偔側偭偨偺偱丄擔乆偺巹偨偪偺搘椡偑幚傪寢傫偩偐側偲彮偟巚偭偰偄傑偡

堛椕娭學幰偱傕娫堘偆帠偑偁傞乽岆殝乿偲乽岆堸乿
堦斒偺曽偱偁傟偽丄偳偪傜偑偳偆偄偭偨暔側偺偐暘偐傜側偄曽傕偄傞偵堘偄側偄偱偡丅
偙偙偼堸傒崬傒偺儕僴價儕傪愱栧偲偟偰偄傞尵岅挳妎巑偱偁傞巹偑偍榖傪偡傞偟偐側偄両
偲偄偆峫偊偵帄傝傑偟偨(徫)
偲偄偆栿偱丄偙偺儁乕僕偱偼岆殝偲岆堸偺堘偄偵偮偄偰偍榖傪偟偨偄偲巚偄傑偡

岆殝偲岆堸乮偛偊傫偲偛偄傫乯
岆殝
亂岆殝偲偼亃
岆殝傪娙扨偵偄偆偲丄怘帠偺搑拞側偳偱岆偭偰怘傋暔偑婥娗偵擖偭偰偟傑偆帠傪偄偄傑偡丅
悈傗懥側偳偑婥娗偵擖傞偲奝偒崬傫偱偟傑偄傑偡傛偹丠
偦偺忬懺偼岆殝偵嬤偄忬懺偱偡丅
偦偺応崌丄惓妋偵偼岮摢偱巭傑傞帠偑懡偄偺偱偡偑丄堸傒崬傒傗奝偺椡偑庛偔側偭偰偄傞恖偼婥娗偺拞傑偱擖傝崬傫偱偟傑偄傑偡丅偦偺忬懺偑岆殝偲偄偆忬懺偱偡丅
偮傑傝丄怘傋暔傗悈暘偑婥娗偺拞傗攛偵擖傝崬傓帠傪岆殝偲偄偄丄堸傒崬傒偺婡擻偑掅壓偟偨恖偑側傝傗偡偄偱偡丅
亂岆殝偺嫲傠偟偝亃
岆殝傪孞傝曉偡偲岆殝惈攛墛偵側傝傑偡丅
偙傟偼昦堾偱帯椕傪偟側偄偲側偐側偐帯傝傑偣傫丅
傑偨丄堸傒崬傒偺椡偑掅壓偟偰偄傞曽偼岆殝惈攛墛傪壗搙傕孞傝曉偟偰偟傑偄傑偡丅
堸傒崬傒偺孭楙偑昁梫偱偁偭偨傝丄怘帠偺惂尷偑弌偨傝偟傑偡丅
嵟屻偵偼怘帠傪枮懌偵愛傟偢偵朣偔側傞曽傕偄傑偡丅
偳偆偵偐梊杊偟偨偄傕偺偱偡偹
亂懳張曽朄亃
嬤椬偺昦堾傪庴恌偟偰憡択偟傑偟傚偆丅専嵏傗懳張曽朄傪巜摫偟偰傕傜偊傑偡丅
岆殝偺梊杊曽朄傗堸傒崬傒偺婡擻偵偮偄偰抦傝偨偄曽偼丄偙偪傜偐傜
岆堸
亂岆堸偲偼亃
娙扨偵尵偆偲丄怘傋暔偱側偄暔傪堸傒崬傫偱偟傑偆帠屘偱偡丅
愒偪傖傫傗擣抦徢偵傛偭偰敾抐椡偑掅壓偟偨榁恖偵懡偄偱偡丅

乮愒偪傖傫偑儃僞儞揹抮傪怘傋傛偆偲偟偰偄傞乯
亂岆堸偺嫲傠偟偝亃
偡偖偵懳張偟側偗傟偽側傜側偄応崌偑偁傞丅
嘆偨偽偙
嘇儁僢僩儃僩儖偺僉儍僢僾
嘊揹抮
嘋儂僂巁抍巕
嘍婱嬥懏
嘐愻嵻丄擖梺嵻
嘑壔徬昳
嘒偍嬥乮峝壿乯
嘓暥朳嬶丂丂丂乧乧乧
峝壿傗儁僢僩儃僩儖偺僉儍僢僾側偳婥摴傪暵嵡偝偣傞壜擻惈偑偁傞暔偼丄拏懅偺婋尟偑偁傝傑偡丅
揹抮傗偨偽偙側偳偼堓偱徚壔偝傟丄徚壔娗偺擲枌傪彎偮偗偨傝丄僯僐僠儞拞撆偵側傞偙偲偑偁傝傑偡丅
偨偽偙偼梩偭傁傛傝傕奃嶮偺塼懱偑旕忢偵婋尟偱偡丅
偙傟傜忋婰偺暔傪岆偭偰堸傒崬傫偩応崌偼偡偖偵昦堾傊峴偭偰庢傝弌偡昁梫偑偁傝傑偡丅
怘傋暔偲怘傋暔偱側偄傕偺傪嬫暿偱偒傞傛偆偵側傞偺偼憗偔偰1嵨6偐寧乣2嵨埲崀偱偡丅偟偨偑偭偰堎暔偺岆堸偼8偐寧乣2嵨偵懡偄偲偄傢傟偰偄傑偡丅
傑偨丄擣抦徢偺榁恖偱偼悈暘偲愻嵻偺尒暘偗偑偮偐偢偵堸傓帠傕偁傞偺偱拲堄偑昁梫偱偡丅
婡擻揑側堢帣僌僢僘傗丄偍偟傖傟偱偐傢偄偄弌嶻廽偄傾僀僥儉偑懙偆亂I love baby乮傾僀儔僽儀價乕乯亃
偙偺儁乕僕偱偼岆殝偲岆堸偵偮偄偰偍榖傪偝偣偰捀偒傑偟偨丅
彫偝偄偍巕偝傫傗夘岇偑昁梫側偍擭婑傝偑恎嬤偵偄傞曽偼婥傪晅偗偰惗妶偝傟偰偔偩偝偄丅
埲忋丄搷偺彆偱偟偨
僽儘僌儔儞僉儞僌嶲壛拞偱偡丅傕偟傛偗傟偽僋儕僢僋偟偰偔偩偝偄丅妶摦偺椼傒偵側傝傑偡
2018擭02寧18擔
壛楊偵傛傞愛怘丒殝壓忈奞偵偮偄偰
奆偝傫偙傫偵偪偼丅
尵岅挳妎巑偺搷偺彆偱偡
尵岅挳妎巑偵偮偄偰偺愢柧偼偙偪傜偐傜
偙偺儁乕僕偱偼僞僀僩儖偺捠傝丄乽壛楊偵傛傞愛怘丒殝壓忈奞乿偵偮偄偰偍榖偟偨偄偲巚偄傑偡丅
偛懚抦偱側偄曽偺偨傔偵丄
愛怘(偣偭偟傚偔)偼怘傋暔傪怘傋傞偙偲
殝壓(偊傫偘)偼怘傋暔傪堸傒崬傓偙偲傪巜偟傑偡丅
殝壓忈奞偵偮偄偰偺愢柧偼偙偪傜偐傜
戝偒偔暘偗偰徢忬偼4偮偱偡丅
嘆帟夊寚懝
偙傟偼帟偑敳偗偰柍偔側傞偙偲偱丄屌宍暔傪欚殣(姎傓帠)偑崲擄偵側傝傑偡丅
乽暿偵偁傫傑傝姎傑側偔偰傕堸傒崬傔傞傛乿偲巚偭偰偄偨傜戝娫堘偄偱偡両
恖娫偼堸傒崬傓慜偵丄怘傋暔傪堸傒崬傒傗偡偄宍偵側傞傛偆岥偺拞偱惍偊偰偄傑偡丅(愱栧梡岅偱怘夠宍惉偲尵偄傑偡)
帟偑柍偔側傞偲偄偆偙偲偼丄峝偄怘傋暔偑怘傋傟側偔側傞偺偱怘帠偺庬椶偑惂尷偝傟傑偡丅
傑偨丄傛偔姎傔偢偵戝偒側夠偺傑傑堲摢偵棳傟崬傫偱偟傑偄傑偡丅
嘇岥峯丒堲摢偺姶妎掅壓
姶妎偑掅壓偡傞偙偲偱丄堦岥検偑憹壛偟傑偡丅偦偆偡傞偲堦搙偵堸傒崬傓検偑憹偊傞偺偱丄堸傒崬傒偵偔偔側傝傑偡丅
傑偨堲摢(岮)偺姶妎偑掅壓偡傞帠偱丄堸傒崬傒偑側偐側偐奐巒偝傟側偄忬懺偲側傝傑偡丅(殝壓斀幩庝婲抶墑)
懥塼偑岮偵棴傑偭偰偟傑偄丄抦傜偢抦傜偢偺偆偪偵婥娗偺拞偵擖偭偰偟傑偄丄攛墛偵側偭偰偟傑偆帠傕偁傝傑偡丅
岮摢廃埻偺姶妎偑掅壓偡傟偽丄婥娗偺拞偵怘傋暔偑擖偭偰傕乽儉僙側偄乿忬懺偵側傞帠傕偁傝傑偡丅
晛捠偼彮偟偺懥塼偱傕僎儂僎儂傓偣偰偟傑偄傑偡偑丄榁恖偺応崌偼柍徢忬偱婥娗偺拞偵棳傟崬傓恖傕寢峔偄傑偡丅
嘊岥峯丒堲摢偺嬝椡掅壓
岥峯偺嬝椡偑掅壓偡傟偽丄怘傋暔傪岥偺拞偱堸傒崬傒傗偡偄宍偵偡傞傑偱偵帪娫偑挿偔側傝傑偡丅
偦偆偡傞偲怘帠偺帪娫偑偳傫偳傫挿偔側傝丄旀楯姶傗枮暊姶偐傜怘帠傪昁梫検愛傟側偔側傞曽傕弌偰偒傑偡丅
傑偨丄岮偵慡偰憲傝崬傔偢偵岥偺拞偵巆偭偰偟傑偄傑偡丅
岥峯丄堲摢椉曽偺偺嬝椡偑棊偪傞帠偱丄堸傒崬傒偺椡偑庛偔側傝丄岮偺搑拞偱怘傋暔偑巭傑偭偰偟傑偄傑偡丅
嘋愩丒愩崪丒岮摢偺壓悅
娙扨偵尵偆偲丄堸傒崬傒偵昁梫側婍姱偑塣摦偟偵偔偄埵抲偵側偭偰偟傑偆帠偱偡丅
晄揔愗側埵抲偵堏摦偟偰偟傑偆帠偱丄岥峯偵棷傑傞帪娫偺墑挿丄岥峯撪巆棷丄殝壓埑掅壓丄塼懱偺岆殝丄岮摢暵嵔晄慡丄怘摴擖岥晹奐戝晄慡丄堲摢巆棷側偳偑惗偠偰偟傑偄傑偡丅
愱栧梡岅偽偐傝偱偡傒傑偣傫


恖偼枅擭侾嵨偢偮拝幚偵擭傪偲偭偰偄偒傑偡丅
摉偨傝慜偺帠偱偡偑丄侾擭侾擭彮偟偢偮懱椡偺掅壓傗嬝椡偺掅壓側偳傒傜傟偰偒傑偡丅
偱傕丄偳偆偵偐偟偰壛楊偵傛傞愛怘殝壓忈奞偼杊偓偨偄傕偺偱偡傛偹丠
偙偙偐傜偼丄梊杊曽朄杊偲夵慞嶔傪峫偊偰偄偒偨偄偲巚偄傑偡丅
嘆戲嶳夛榖傪偡傞
崅楊偵側傞偲幮夛偐傜屒棫偟偰偟傑偆曽偑懡偔側偭偰偟傑偄傑偡丅巇帠傪偟偰偄傞帪偼條乆側恖偲榖偡婡夛偑偁傝傑偡偑丄掕擭戅怑傪婡偵夛榖偺夞悢偑嬌抂偵尭傞傛偆偱偡丅偦偆偡傞帠偱岥偺婡擻偑彊乆偵掅壓偟偰殝壓忈奞傪敪徢偟偰偟傑偄傑偡丅偦偆偄偭偨婡擻掅壓傪杊偖偨傔偵戲嶳夛榖傪偡傞帠偼婡擻堐帩偵寚偐偣側偄偲尵偊傑偡丅傑偨丄擣抦徢梊杊偵傕側傝傑偡丅
嘇僇儔僆働
岥偺婡擻傗岮偺婡擻丄攛婡擻傪曐偮偨傔偵僇儔僆働偼旕忢偵岠壥揑側梊杊曽朄偱偡両
巹帺恎丄僇儔僆働偼旕忢偵僆僗僗儊側梊杊曽朄偲峫偊偰偄傑偡
嘊殝壓懱憖
偦偺柤偺捠傝丄殝壓婡擻傪曐偮偨傔偵峫埬偝傟偨懱憖偱偡丅嬶懱揑偵偼丄
⑴庱傪夞偡
⑵尐傪夞偡
⑶岥傪戝偒偔奐偗丄嫮偔暵偠傞(偁乕丄傫乕乛奐岥丒暵岥)
⑷怬傪慜偵撍偒弌偟偨傝丄墶偵堷偔(偆乕丄偄乕偺塣摦乛撍弌丒墶堷偒)
⑸愩傪弌偟偰慜屻嵍塃忋壓偵摦偐偡
⑹懅悂偒(戝偒偔傆乕偭偲懅傪揻偔)
⑺僷僞僇儔敪惡(僷僞僇儔傪慺憗偔敪惡偡傞)
⑴乣⑺傪枅擔奺10夞偢偮峴偄傑偡丅
偙傟傜嘆乣嘊傪峴偆偲婡擻堐帩丒婡擻夵慞偑婜懸偝傟傑偡丅
傕偟丄殝壓忈奞偵側偭偰偟傑偭偨傜乧
岆殝惈攛墛傪杊偖帠偑嵟桪愭偱偡丅
嘆僩儘儈傪偮偗傞
戝晹暘偺曽偼怘傋暔傛傝傕悈暘偐傜殝壓忈奞偑栚棫偮傛偆偵側傝傑偡丅
曅孖暡偱僩儘儈傪偮偗傞梫椞偱丄愱梡偺僩儘儈晅壛嵻偱僩儘儈傪偮偗傑偡丅
乮曅孖暡偱傕弌棃側偄偙偲偼側偄偱偡偑丄枴偑曄壔偟偨傝丄偩傑偑偱偒傗偡偐偭偨傝偡傞偺偱丄僩儘儈嵻偑愨懳偵偍姪傔偱偡乯
嘇帟壢庴恌
帺暘偺帟偲擖傟帟傪斾傋傞偲丄擖傟帟偵側偭偨偩偗偱丄姎傓椡偑侾乛俁乣侾乛俆掱搙傊棊偪傞偲偄偆尋媶偑偁傝傑偡丅偝傜偵丄偖傜偮偄偰偄傞忬懺偱偁傟偽傎偲傫偳惓忢側欚殣偼弌棃偰偄側偄偲巚傢傟傑偡丅
愭傎偳偍榖偟偨傛偆偵丄姎傔傞忬懺傪嶌傞帠偼旕忢偵戝愗偱偡丅揔愗側岥峯偺忬懺偑朷傑偟偄偺偱丄偦偆偱側偄応崌偼帟壢庴恌傪偍姪傔偟傑偡丅
嘊怘帠偺宍傪岺晇偡傞
偛斞偑姎傒偵偔偄曽偼偍姛偵曄偊傞丅偦偺傑傑怘傋偰偄偨嫑傪堦岥戝偵偒偞傓側偳丄姎傒傗偡偄丄堸傒崬傒傗偡偄宍偵岺晇偡傞帠傕旕忢偵戝帠偱偡丅
嘋備偭偔傝怘傋傞丄堦岥検傪彮側偔偡傞
備偭偔傝怘傋傞丄堦岥検傪彮側偔偡傞帠偱岆殝惈攛墛偺儕僗僋傪夞旔偡傞帠偑偱偒傞壜擻惈偑偁傝傑偡丅
傛偔姎傒丄媫偄偱怘傋側偄傛偆偵怱妡偗偨偄偱偡偹
偙偙偱偼壛楊偵傛傞愛怘殝壓忈奞偵偮偄偰偍榖偟偝偣偰捀偒傑偟偨丅
偄傑偐傜梊杊曽朄傪幚慔偝傟傞偲偄偄偐傕偟傟側偄偱偡偹丅
偦傟偱偼傑偨丅
搷偺彆偱偟偨

僽儘僌儔儞僉儞僌嶲壛拞偱偡丅傕偟傛偗傟偽僋儕僢僋偟偰偔偩偝偄丅妶摦偺椼傒偵側傝傑偡
尵岅挳妎巑偺搷偺彆偱偡

尵岅挳妎巑偵偮偄偰偺愢柧偼偙偪傜偐傜
偙偺儁乕僕偱偼僞僀僩儖偺捠傝丄乽壛楊偵傛傞愛怘丒殝壓忈奞乿偵偮偄偰偍榖偟偨偄偲巚偄傑偡丅
偛懚抦偱側偄曽偺偨傔偵丄
愛怘(偣偭偟傚偔)偼怘傋暔傪怘傋傞偙偲
殝壓(偊傫偘)偼怘傋暔傪堸傒崬傓偙偲傪巜偟傑偡丅
殝壓忈奞偵偮偄偰偺愢柧偼偙偪傜偐傜
壛楊偵傛傞愛怘丒殝壓忈奞
徢忬
戝偒偔暘偗偰徢忬偼4偮偱偡丅
嘆帟夊寚懝
偙傟偼帟偑敳偗偰柍偔側傞偙偲偱丄屌宍暔傪欚殣(姎傓帠)偑崲擄偵側傝傑偡丅
乽暿偵偁傫傑傝姎傑側偔偰傕堸傒崬傔傞傛乿偲巚偭偰偄偨傜戝娫堘偄偱偡両
恖娫偼堸傒崬傓慜偵丄怘傋暔傪堸傒崬傒傗偡偄宍偵側傞傛偆岥偺拞偱惍偊偰偄傑偡丅(愱栧梡岅偱怘夠宍惉偲尵偄傑偡)
帟偑柍偔側傞偲偄偆偙偲偼丄峝偄怘傋暔偑怘傋傟側偔側傞偺偱怘帠偺庬椶偑惂尷偝傟傑偡丅
傑偨丄傛偔姎傔偢偵戝偒側夠偺傑傑堲摢偵棳傟崬傫偱偟傑偄傑偡丅
嘇岥峯丒堲摢偺姶妎掅壓
姶妎偑掅壓偡傞偙偲偱丄堦岥検偑憹壛偟傑偡丅偦偆偡傞偲堦搙偵堸傒崬傓検偑憹偊傞偺偱丄堸傒崬傒偵偔偔側傝傑偡丅
傑偨堲摢(岮)偺姶妎偑掅壓偡傞帠偱丄堸傒崬傒偑側偐側偐奐巒偝傟側偄忬懺偲側傝傑偡丅(殝壓斀幩庝婲抶墑)
懥塼偑岮偵棴傑偭偰偟傑偄丄抦傜偢抦傜偢偺偆偪偵婥娗偺拞偵擖偭偰偟傑偄丄攛墛偵側偭偰偟傑偆帠傕偁傝傑偡丅
岮摢廃埻偺姶妎偑掅壓偡傟偽丄婥娗偺拞偵怘傋暔偑擖偭偰傕乽儉僙側偄乿忬懺偵側傞帠傕偁傝傑偡丅
晛捠偼彮偟偺懥塼偱傕僎儂僎儂傓偣偰偟傑偄傑偡偑丄榁恖偺応崌偼柍徢忬偱婥娗偺拞偵棳傟崬傓恖傕寢峔偄傑偡丅
嘊岥峯丒堲摢偺嬝椡掅壓
岥峯偺嬝椡偑掅壓偡傟偽丄怘傋暔傪岥偺拞偱堸傒崬傒傗偡偄宍偵偡傞傑偱偵帪娫偑挿偔側傝傑偡丅
偦偆偡傞偲怘帠偺帪娫偑偳傫偳傫挿偔側傝丄旀楯姶傗枮暊姶偐傜怘帠傪昁梫検愛傟側偔側傞曽傕弌偰偒傑偡丅
傑偨丄岮偵慡偰憲傝崬傔偢偵岥偺拞偵巆偭偰偟傑偄傑偡丅
岥峯丄堲摢椉曽偺偺嬝椡偑棊偪傞帠偱丄堸傒崬傒偺椡偑庛偔側傝丄岮偺搑拞偱怘傋暔偑巭傑偭偰偟傑偄傑偡丅
嘋愩丒愩崪丒岮摢偺壓悅
娙扨偵尵偆偲丄堸傒崬傒偵昁梫側婍姱偑塣摦偟偵偔偄埵抲偵側偭偰偟傑偆帠偱偡丅
晄揔愗側埵抲偵堏摦偟偰偟傑偆帠偱丄岥峯偵棷傑傞帪娫偺墑挿丄岥峯撪巆棷丄殝壓埑掅壓丄塼懱偺岆殝丄岮摢暵嵔晄慡丄怘摴擖岥晹奐戝晄慡丄堲摢巆棷側偳偑惗偠偰偟傑偄傑偡丅
愱栧梡岅偽偐傝偱偡傒傑偣傫

梊杊曽朄丒夵慞嶔
恖偼枅擭侾嵨偢偮拝幚偵擭傪偲偭偰偄偒傑偡丅
摉偨傝慜偺帠偱偡偑丄侾擭侾擭彮偟偢偮懱椡偺掅壓傗嬝椡偺掅壓側偳傒傜傟偰偒傑偡丅
偱傕丄偳偆偵偐偟偰壛楊偵傛傞愛怘殝壓忈奞偼杊偓偨偄傕偺偱偡傛偹丠

偙偙偐傜偼丄梊杊曽朄杊偲夵慞嶔傪峫偊偰偄偒偨偄偲巚偄傑偡丅
嘆戲嶳夛榖傪偡傞
崅楊偵側傞偲幮夛偐傜屒棫偟偰偟傑偆曽偑懡偔側偭偰偟傑偄傑偡丅巇帠傪偟偰偄傞帪偼條乆側恖偲榖偡婡夛偑偁傝傑偡偑丄掕擭戅怑傪婡偵夛榖偺夞悢偑嬌抂偵尭傞傛偆偱偡丅偦偆偡傞帠偱岥偺婡擻偑彊乆偵掅壓偟偰殝壓忈奞傪敪徢偟偰偟傑偄傑偡丅偦偆偄偭偨婡擻掅壓傪杊偖偨傔偵戲嶳夛榖傪偡傞帠偼婡擻堐帩偵寚偐偣側偄偲尵偊傑偡丅傑偨丄擣抦徢梊杊偵傕側傝傑偡丅
嘇僇儔僆働
岥偺婡擻傗岮偺婡擻丄攛婡擻傪曐偮偨傔偵僇儔僆働偼旕忢偵岠壥揑側梊杊曽朄偱偡両
巹帺恎丄僇儔僆働偼旕忢偵僆僗僗儊側梊杊曽朄偲峫偊偰偄傑偡
嘊殝壓懱憖
偦偺柤偺捠傝丄殝壓婡擻傪曐偮偨傔偵峫埬偝傟偨懱憖偱偡丅嬶懱揑偵偼丄
⑴庱傪夞偡
⑵尐傪夞偡
⑶岥傪戝偒偔奐偗丄嫮偔暵偠傞(偁乕丄傫乕乛奐岥丒暵岥)
⑷怬傪慜偵撍偒弌偟偨傝丄墶偵堷偔(偆乕丄偄乕偺塣摦乛撍弌丒墶堷偒)
⑸愩傪弌偟偰慜屻嵍塃忋壓偵摦偐偡
⑹懅悂偒(戝偒偔傆乕偭偲懅傪揻偔)
⑺僷僞僇儔敪惡(僷僞僇儔傪慺憗偔敪惡偡傞)
⑴乣⑺傪枅擔奺10夞偢偮峴偄傑偡丅
偙傟傜嘆乣嘊傪峴偆偲婡擻堐帩丒婡擻夵慞偑婜懸偝傟傑偡丅
傕偟丄殝壓忈奞偵側偭偰偟傑偭偨傜乧
岆殝惈攛墛傪杊偖帠偑嵟桪愭偱偡丅
嘆僩儘儈傪偮偗傞
戝晹暘偺曽偼怘傋暔傛傝傕悈暘偐傜殝壓忈奞偑栚棫偮傛偆偵側傝傑偡丅
曅孖暡偱僩儘儈傪偮偗傞梫椞偱丄愱梡偺僩儘儈晅壛嵻偱僩儘儈傪偮偗傑偡丅
乮曅孖暡偱傕弌棃側偄偙偲偼側偄偱偡偑丄枴偑曄壔偟偨傝丄偩傑偑偱偒傗偡偐偭偨傝偡傞偺偱丄僩儘儈嵻偑愨懳偵偍姪傔偱偡乯
嘇帟壢庴恌
帺暘偺帟偲擖傟帟傪斾傋傞偲丄擖傟帟偵側偭偨偩偗偱丄姎傓椡偑侾乛俁乣侾乛俆掱搙傊棊偪傞偲偄偆尋媶偑偁傝傑偡丅偝傜偵丄偖傜偮偄偰偄傞忬懺偱偁傟偽傎偲傫偳惓忢側欚殣偼弌棃偰偄側偄偲巚傢傟傑偡丅
愭傎偳偍榖偟偨傛偆偵丄姎傔傞忬懺傪嶌傞帠偼旕忢偵戝愗偱偡丅揔愗側岥峯偺忬懺偑朷傑偟偄偺偱丄偦偆偱側偄応崌偼帟壢庴恌傪偍姪傔偟傑偡丅
嘊怘帠偺宍傪岺晇偡傞
偛斞偑姎傒偵偔偄曽偼偍姛偵曄偊傞丅偦偺傑傑怘傋偰偄偨嫑傪堦岥戝偵偒偞傓側偳丄姎傒傗偡偄丄堸傒崬傒傗偡偄宍偵岺晇偡傞帠傕旕忢偵戝帠偱偡丅
嘋備偭偔傝怘傋傞丄堦岥検傪彮側偔偡傞
備偭偔傝怘傋傞丄堦岥検傪彮側偔偡傞帠偱岆殝惈攛墛偺儕僗僋傪夞旔偡傞帠偑偱偒傞壜擻惈偑偁傝傑偡丅
傛偔姎傒丄媫偄偱怘傋側偄傛偆偵怱妡偗偨偄偱偡偹
偙偙偱偼壛楊偵傛傞愛怘殝壓忈奞偵偮偄偰偍榖偟偝偣偰捀偒傑偟偨丅
偄傑偐傜梊杊曽朄傪幚慔偝傟傞偲偄偄偐傕偟傟側偄偱偡偹丅
偦傟偱偼傑偨丅
搷偺彆偱偟偨
僽儘僌儔儞僉儞僌嶲壛拞偱偡丅傕偟傛偗傟偽僋儕僢僋偟偰偔偩偝偄丅妶摦偺椼傒偵側傝傑偡
2018擭02寧15擔
巕偳傕偺尵梩偺敪払偵偮偄偰丂乣侽嵨偐傜俇嵨崰傑偱乣
奆偝傫偙傫偵偪偼丅
尵岅挳妎巑偲偟偰擔乆摥偄偰偄傞搷偺彆偱偡
尵岅挳妎巑偵偮偄偰偺愢柧偼偙偪傜偐傜
惗傑傟偰偐傜巕偳傕偼彮偟偢偮恎懱揑偵傕尵岅揑偵傕惉挿偟偰偄偒傑偡偹丅
嶐擔傑偱怮曉傝弌棃側偐偭偨偺偵丄崱擔偼怮曉傝偑弌棃傞傛偆偵側偭偰偄偰嬃偔帠傕偁傞偲巚偄傑偡
偐偲巚偊偽俁丄係嵨偵側傞偲尵梩傕偩偄傇妎偊丄帪偵偼惗堄婥側帠傪尵偭偰寲壾偡傞偙偲傕偁傞偐傕偟傟傑偣傫
偱傕丄偙偳傕偭偰壜垽偄偱偡傛偹
偪傚偭偲榖偑扙慄偟偦偆偵側傝傑偟偨偑丄
崱夞偼乽侽嵨乣俇嵨崰傑偱偺巕偳傕偺尵梩偺妉摼丒敪払乿偵偮偄偰偍榖偟偨偄偲巚偄傑偡丅


仸拲堄仸崱偐傜敪払抜奒偵偮偄偰彂偒傑偡偑丄巕偳傕偺惉挿懍搙偼屄恖嵎偑偁傝傑偡丅堦斒揑側撪梕傪彂偄偰偄傑偡偺偱丄偙偙偵摉偰偼傑偭偰偄側偄偐傜偲偄偭偰抶傟偑偁傞偲偄偆栿偱偼偁傝傑偣傫丅
乮抋惗乯嶻惡丒嫨姭壒
丒偦傟傑偱曣恊偺戀撪偱庣傜傟偰偄偨愒偪傖傫偑丄嶻摴傪捠偭偰奜奅偵弌偰偒偨偲偒丄偼偠傔偰帺椡偱攛屇媧傪巒傔傑偡丅偙偺帪偵弶傔偰敪偡傞惡偑嶻惡乮偆傇偛偊乯偱偡丅
丒屇媧偺儕僘儉偵崌傢偣偰媰偒惡乮嫨姭壒乯傪敪偡傞掱搙偱偡丅偙偺惡偼梷梘傗壒偺崅偝偺曄壔偼偁傝傑偣傫丅
乮惗屻俀乣俁偐寧崰乯僾儗僕儍乕僒僀儞
丒曄壔傪帩偨偣偨媰偒曽偑巒傑傝傑偡丅
丒嬻暊傗偍傓偮偑擥傟偨晄夣側忬嫷偱媰偒惡傪偁偘傑偡丅
丒偙偺崰偵側傞偲丄偍曣偝傫曽偼媰偒惡傗媰偔帪娫偱壗傪媮傔偰偄傞偺偐彮偟偢偮暘偐傝偩偡偲巚偄傑偡丅偙偺崰偺愒偪傖傫偺媰偒惡偵愱栧揑側娤揰偐傜尋媶傪偟偰傕丄摿偵曄壔偼側偄偦偆偱偡丅乮曣恊偭偰偡偛偄偱偡偹 乯
乯
丒晄夣側忬嫷偱側偄偺偵偦傟傑偱偺柭偒惡乮嫨姭壒乯偲偼堘偆惡傪弌偟傑偡丅偙傟傪僾儗僕儍乕僒僀儞乮旕嫨姭壒乯偲偄偄傑偡丅曣恊偑愒偪傖傫偺栚傪尒偰桪偟偔榖偟偐偗傞偲丄愒偪傖傫傕偦傟偵墳偠傞偐偺傛偆偵僾儗僕儍乕僒僀儞傪弌偡傛偆偵側傝傑偡丅
乮惗屻俁乣俆偐寧崰乯歠岅
丒僾儗僕儍乕僒僀儞偑挊柧偵側偭偰丄傗偑偰乽儅儅儅乧乿乽僽僽僽乧乿偲偄偭偨敪惡傪偡傞傛偆偵側傝傑偡丅偙偺敪惡傪歠岅乮側傫偛乯偲偄偄傑偡丅
丒偙偺歠岅偑斀暅偝傟偰斀暅歠岅偑弌尰偟巒傔傑偡丅
丒偳偙偺崙偺尵岅偱傕摨偠傛偆側敪惡偑傒傜傟傑偡丅偙偺帪婜偵巕偳傕偼敪榖偺弨旛傪偟偰偄傞傫偱偟傚偆偹丅
乮惗屻侾侽偐寧崰乣乯弶岅
丒榖偟尵梩偺婡擻傪偐側傝棟夝偟偰偍傝丄柤慜傪屇偽傟傞偲偦偪傜傪岦偄偨傝丄庤傪嫇偘偰墳摎偡傞傛偆偵側傝傑偡丅
丒乽傔偭両乿偲尵傢傟傞偲丄幎傜傟偨偲棟夝偟偰媰偒弌偡偙偲傕偁傝傑偡丅
丒尵梩偺棟夝偲偲傕偵丄廃傝偺戝恖偺恀帡傪偡傞応柺傕傒傜傟傞傛偆偵側傝傑偡丅
丒怘傋暔傪尒偰乽儅儞儅乿丄幵傪尒偰乽僽僢僽乕乿偲偄偆尵梩偑師戞偵弌偰偒巒傔傑偡丅偙傟偑弶岅偱偡丅
偙偺崰偵偍姪傔偺杮伀

扨岅婜丒堦岅暥
丒弶岅偑弌尰偟偰偐傜丄偟偽傜偔偺娫偼尵梩偑媫寖偵憹偊傞傢偗偱偼偁傝傑偣傫丅
丒偨偭偨堦偮偺尵梩傪偁傜備傞忬嫷壓偱巊梡偟傑偡丅
丒曣恊偑偦偽偵棃偰傎偟偄帪偵乽儅儞儅乿丄偛斞傪怘傋偨偄偲偒偵傕乽儅儞儅乿丄偍傗偮傪怘傋偨偄帪偵傕乽儅儞儅乿偲偄偭偨嬶崌偵丄慡偰傪乽儅儞儅乿偲偄偆堦尵偱傗偭偰偺偗偰偟傑偄傑偡丅
丒暥朄忋侾岅偱暥偲偼尵偊傑偣傫偑丄偦偺侾岅偵偼暥復偺傛偆側堄枴偑娷傑傟偰偄傞偲峫偊丄堦岅暥偲屇傇帠偑偁傝傑偡丅傑偨偼扨岅婜偲尵傢傟傑偡丅
偙偺崰偵偍姪傔偺杮伀

擇岅暥
丒偙偺崰偵側傞偲旘桇揑偵尵梩偺妉摼偑恑傒傑偡丅
丒柤帉偑堦斣憗偔妉摼偝傟丄師偄偱姶摦帉偑弌尰偟丄宍梕帉丄摦帉丄彆帉偑懕偒傑偡丅
丒姶摦帉偼懠偺岅渂偑憹偊傞偵廬偭偰丄昞弌偡傞婡夛偑尭偭偰偄偒傑偡丅
丒侾侽乣侾俆岅偺岅渂傪妉摼偡傞偲俀偮偺岅傪巊偭偨俀岅暥乽僷僷丂僉僞乿丄乽儚僞僔丂僲乿側偳傪巊梡偡傞傛偆偵側傝傑偡丅
丒俀岅暥傪巊梡偟巒傔傞偲丄乽僐儗丂僫僯丠乿偲偄偆幙栤偑俀嵨嬤偔偱弌尰偟傑偡丅幚嵺偵幙栤偡傞帪偵巊梡偡傞応崌傕偁傝傑偡偑丄帺暘偑抦偭偰偄傞暔傪恞偹偰傗傝偲傝傪妝偟傓帠傕偁傝傑偡丅
丒偐傫偟傖偔宆偺掞峈乮媰偒傢傔偔丄嵗傝崬傫偱朶傟傞乯側偳偑傒傜傟傑偡丅
偙偺崰偵偍姪傔偺杮伀

偙偺崰偼僩僀儗偺廗姷壔偑擄偟偄偺偱丄奊杮偱堄幆晅偗偱偒傟偽岠壥揑偱偡偹
懡岅暥
丒岅渂悢偑憹壛偟偰岅偑楢寢偟偰弌尰偡傞偙偲偑懡偔側傝傑偡丅
丒俀岅暥偐傜俁岅暥丄係岅暥偲偄偭偨懡岅暥偑榖偝傟傞傛偆偵側傝傑偡丅
丒俀嵨敿偽偵側傞偲乽偦偟偰乿乽偩偐傜乿乽偦傟偱乿偲偄偭偨愙懕帉傪巊偭偰丄暥偲暥傪宷偖偙偲偑偱偒傞傛偆偵側傝傑偡丅
丒乽偳偆偟偰丠乿乽側傫偱丠乿偲偄偭偨幙栤傪昿斏偵偡傞傛偆偵側傝傑偡丅乮乽側傫偱丠乿偲偄偆幙栤偵偙偪傜偑摎偊偨傜丄偝傜偵乽側傫偱丠乿偲幙栤偝傟傞帠傕懡偄偱偡傛偹 乯
乯
丒俁嵨戙偵側傞偲岅渂悢偼栺俉侽侽乣侾丆侽侽侽岅傊憹偊傑偡丅
丒係嵨戙偵側傞偲岅渂悢偼栺侾丆俆侽侽乣俀丆侽侽侽岅傊憹偊丄擔忢惗妶偵偼崲傜側偄掱搙偲側傝傑偡丅
丒僷乕僜僫儕僥傿偺宍惉夁掱偲偟偰帺棫怱丒帺屓堄幆偺宍惉偑夎惗偊傑偡丅嫮忣側傎偳偵嫮偄帺屓庡挘傪偡傞偨傔丄恊偵偡傟偽斀峈尰徾偵塮傝傑偡丅
丒帺暘偺帠傪乽偍傟乿乽傏偔乿乽傢偨偟乿偲屇傋傞傛偆偵側傝傑偡丅
丒偦傟傑偱掞峈曽朄偼偐傫偟傖偔宆偺掞峈偱偟偨偑丄尵岅宆乮偐傜偐偆丄岥偛偨偊乯傊偆偮傝傑偡丅
偙偺崰偵偍姪傔偺杮伀

丒係嵨崰偵側傞偲丄擔忢惗妶偱偼崲傜側偄掱搙偺岅渂悢傪妉摼偟丄夛榖偺儖乕儖傕棟夝偟傑偡丅
丒傑傟偵丄偙傟傑偱棳挩偵榖偟偰偄偨偺偵丄乽偁偺偹乧乿乽偊乕偭偲乿側偳傪榖偺搑拞偱壗搙傕巊偭偨傝丄尵梩偑偮偭偐偊偨傝偡傞媓壒乮偒偮偍傫乯偺徢忬傪掓偡傞帠傕偁傝傑偡丅偙傟偼偦偺巕偺拞偱撪尵偑抋惗偟偰偄傞偨傔偱偼側偄偐偲峫偊傜傟偰偄傑偡丅
丒廇妛偟偰偐傜偺尵梩偼丄妛峑惗妶偲偄偆慻怐壔偝傟偨拞偱惗妶偡傞偨傔丄偦傟傑偱偺尵梩偲偼堘偭偨慻怐偺拞偱媮傔傜傟傞尵梩巊偄偵側偭偰偄偒傑偡丅
偙偺崰偵偍姪傔偺杮伀

崱擔偼丄巕偳傕偺尵梩偺妉摼丒敪払偵偮偄偰偍榖偝偣偰捀偒傑偟偨丅
尵梩偺忈奞側偳偵偮偄偰偼傑偨暿儁乕僕偱偍榖傪偝偣偰捀偙偆偲巚偄傑偡丅
壗偐偛幙栤側偳偁傟偽僐儊儞僩棑偵偛婰擖偔偩偝偄丅
偦傟偱偼傑偨丄搷偺彆偱偟偨

僽儘僌儔儞僉儞僌嶲壛拞偱偡丅傕偟傛偗傟偽僋儕僢僋偟偰偔偩偝偄丅妶摦偺椼傒偵側傝傑偡
尵岅挳妎巑偲偟偰擔乆摥偄偰偄傞搷偺彆偱偡
尵岅挳妎巑偵偮偄偰偺愢柧偼偙偪傜偐傜
惗傑傟偰偐傜巕偳傕偼彮偟偢偮恎懱揑偵傕尵岅揑偵傕惉挿偟偰偄偒傑偡偹丅
嶐擔傑偱怮曉傝弌棃側偐偭偨偺偵丄崱擔偼怮曉傝偑弌棃傞傛偆偵側偭偰偄偰嬃偔帠傕偁傞偲巚偄傑偡
偐偲巚偊偽俁丄係嵨偵側傞偲尵梩傕偩偄傇妎偊丄帪偵偼惗堄婥側帠傪尵偭偰寲壾偡傞偙偲傕偁傞偐傕偟傟傑偣傫
偱傕丄偙偳傕偭偰壜垽偄偱偡傛偹
偪傚偭偲榖偑扙慄偟偦偆偵側傝傑偟偨偑丄
崱夞偼乽侽嵨乣俇嵨崰傑偱偺巕偳傕偺尵梩偺妉摼丒敪払乿偵偮偄偰偍榖偟偨偄偲巚偄傑偡丅
巕偳傕偺尵梩偺妉摼丒敪払
仸拲堄仸崱偐傜敪払抜奒偵偮偄偰彂偒傑偡偑丄巕偳傕偺惉挿懍搙偼屄恖嵎偑偁傝傑偡丅堦斒揑側撪梕傪彂偄偰偄傑偡偺偱丄偙偙偵摉偰偼傑偭偰偄側偄偐傜偲偄偭偰抶傟偑偁傞偲偄偆栿偱偼偁傝傑偣傫丅
抋惗乣惗屻侾侽偐寧崰
乮抋惗乯嶻惡丒嫨姭壒
丒偦傟傑偱曣恊偺戀撪偱庣傜傟偰偄偨愒偪傖傫偑丄嶻摴傪捠偭偰奜奅偵弌偰偒偨偲偒丄偼偠傔偰帺椡偱攛屇媧傪巒傔傑偡丅偙偺帪偵弶傔偰敪偡傞惡偑嶻惡乮偆傇偛偊乯偱偡丅
丒屇媧偺儕僘儉偵崌傢偣偰媰偒惡乮嫨姭壒乯傪敪偡傞掱搙偱偡丅偙偺惡偼梷梘傗壒偺崅偝偺曄壔偼偁傝傑偣傫丅
乮惗屻俀乣俁偐寧崰乯僾儗僕儍乕僒僀儞
丒曄壔傪帩偨偣偨媰偒曽偑巒傑傝傑偡丅
丒嬻暊傗偍傓偮偑擥傟偨晄夣側忬嫷偱媰偒惡傪偁偘傑偡丅
丒偙偺崰偵側傞偲丄偍曣偝傫曽偼媰偒惡傗媰偔帪娫偱壗傪媮傔偰偄傞偺偐彮偟偢偮暘偐傝偩偡偲巚偄傑偡丅偙偺崰偺愒偪傖傫偺媰偒惡偵愱栧揑側娤揰偐傜尋媶傪偟偰傕丄摿偵曄壔偼側偄偦偆偱偡丅乮曣恊偭偰偡偛偄偱偡偹
丒晄夣側忬嫷偱側偄偺偵偦傟傑偱偺柭偒惡乮嫨姭壒乯偲偼堘偆惡傪弌偟傑偡丅偙傟傪僾儗僕儍乕僒僀儞乮旕嫨姭壒乯偲偄偄傑偡丅曣恊偑愒偪傖傫偺栚傪尒偰桪偟偔榖偟偐偗傞偲丄愒偪傖傫傕偦傟偵墳偠傞偐偺傛偆偵僾儗僕儍乕僒僀儞傪弌偡傛偆偵側傝傑偡丅
乮惗屻俁乣俆偐寧崰乯歠岅
丒僾儗僕儍乕僒僀儞偑挊柧偵側偭偰丄傗偑偰乽儅儅儅乧乿乽僽僽僽乧乿偲偄偭偨敪惡傪偡傞傛偆偵側傝傑偡丅偙偺敪惡傪歠岅乮側傫偛乯偲偄偄傑偡丅
丒偙偺歠岅偑斀暅偝傟偰斀暅歠岅偑弌尰偟巒傔傑偡丅
丒偳偙偺崙偺尵岅偱傕摨偠傛偆側敪惡偑傒傜傟傑偡丅偙偺帪婜偵巕偳傕偼敪榖偺弨旛傪偟偰偄傞傫偱偟傚偆偹丅
乮惗屻侾侽偐寧崰乣乯弶岅
丒榖偟尵梩偺婡擻傪偐側傝棟夝偟偰偍傝丄柤慜傪屇偽傟傞偲偦偪傜傪岦偄偨傝丄庤傪嫇偘偰墳摎偡傞傛偆偵側傝傑偡丅
丒乽傔偭両乿偲尵傢傟傞偲丄幎傜傟偨偲棟夝偟偰媰偒弌偡偙偲傕偁傝傑偡丅
丒尵梩偺棟夝偲偲傕偵丄廃傝偺戝恖偺恀帡傪偡傞応柺傕傒傜傟傞傛偆偵側傝傑偡丅
丒怘傋暔傪尒偰乽儅儞儅乿丄幵傪尒偰乽僽僢僽乕乿偲偄偆尵梩偑師戞偵弌偰偒巒傔傑偡丅偙傟偑弶岅偱偡丅
偙偺崰偵偍姪傔偺杮伀
 | 偩傞傑偝傫僔儕乕僘乽偑丒偺丒偲乿乮3嶜壔徬働乕僗擖傝乯 [ 偐偑偔偄傂傠偟 ] 壙奿:2,754墌 |
惗屻侾侽偐寧乣侾嵨俇偐寧崰
扨岅婜丒堦岅暥
丒弶岅偑弌尰偟偰偐傜丄偟偽傜偔偺娫偼尵梩偑媫寖偵憹偊傞傢偗偱偼偁傝傑偣傫丅
丒偨偭偨堦偮偺尵梩傪偁傜備傞忬嫷壓偱巊梡偟傑偡丅
丒曣恊偑偦偽偵棃偰傎偟偄帪偵乽儅儞儅乿丄偛斞傪怘傋偨偄偲偒偵傕乽儅儞儅乿丄偍傗偮傪怘傋偨偄帪偵傕乽儅儞儅乿偲偄偭偨嬶崌偵丄慡偰傪乽儅儞儅乿偲偄偆堦尵偱傗偭偰偺偗偰偟傑偄傑偡丅
丒暥朄忋侾岅偱暥偲偼尵偊傑偣傫偑丄偦偺侾岅偵偼暥復偺傛偆側堄枴偑娷傑傟偰偄傞偲峫偊丄堦岅暥偲屇傇帠偑偁傝傑偡丅傑偨偼扨岅婜偲尵傢傟傑偡丅
偙偺崰偵偍姪傔偺杮伀
 | 偍偮偒偝傑偙傫偽傫偼 乮暉壒娰偁偐偪傖傫偺奊杮乯 [ 椦柧巕 ] 壙奿:864墌 |
侾嵨敿乣俀嵨崰
擇岅暥
丒偙偺崰偵側傞偲旘桇揑偵尵梩偺妉摼偑恑傒傑偡丅
丒柤帉偑堦斣憗偔妉摼偝傟丄師偄偱姶摦帉偑弌尰偟丄宍梕帉丄摦帉丄彆帉偑懕偒傑偡丅
丒姶摦帉偼懠偺岅渂偑憹偊傞偵廬偭偰丄昞弌偡傞婡夛偑尭偭偰偄偒傑偡丅
丒侾侽乣侾俆岅偺岅渂傪妉摼偡傞偲俀偮偺岅傪巊偭偨俀岅暥乽僷僷丂僉僞乿丄乽儚僞僔丂僲乿側偳傪巊梡偡傞傛偆偵側傝傑偡丅
丒俀岅暥傪巊梡偟巒傔傞偲丄乽僐儗丂僫僯丠乿偲偄偆幙栤偑俀嵨嬤偔偱弌尰偟傑偡丅幚嵺偵幙栤偡傞帪偵巊梡偡傞応崌傕偁傝傑偡偑丄帺暘偑抦偭偰偄傞暔傪恞偹偰傗傝偲傝傪妝偟傓帠傕偁傝傑偡丅
丒偐傫偟傖偔宆偺掞峈乮媰偒傢傔偔丄嵗傝崬傫偱朶傟傞乯側偳偑傒傜傟傑偡丅
偙偺崰偵偍姪傔偺杮伀
 | 僲儞僞儞偍偟偭偙偟乕偟乕 乮愒偪傖傫斉僲儞僞儞乯 [ 僉儓僲僒僠僐 ] 壙奿:648墌 |
偙偺崰偼僩僀儗偺廗姷壔偑擄偟偄偺偱丄奊杮偱堄幆晅偗偱偒傟偽岠壥揑偱偡偹
俀嵨乣俁嵨
懡岅暥
丒岅渂悢偑憹壛偟偰岅偑楢寢偟偰弌尰偡傞偙偲偑懡偔側傝傑偡丅
丒俀岅暥偐傜俁岅暥丄係岅暥偲偄偭偨懡岅暥偑榖偝傟傞傛偆偵側傝傑偡丅
丒俀嵨敿偽偵側傞偲乽偦偟偰乿乽偩偐傜乿乽偦傟偱乿偲偄偭偨愙懕帉傪巊偭偰丄暥偲暥傪宷偖偙偲偑偱偒傞傛偆偵側傝傑偡丅
丒乽偳偆偟偰丠乿乽側傫偱丠乿偲偄偭偨幙栤傪昿斏偵偡傞傛偆偵側傝傑偡丅乮乽側傫偱丠乿偲偄偆幙栤偵偙偪傜偑摎偊偨傜丄偝傜偵乽側傫偱丠乿偲幙栤偝傟傞帠傕懡偄偱偡傛偹
丒俁嵨戙偵側傞偲岅渂悢偼栺俉侽侽乣侾丆侽侽侽岅傊憹偊傑偡丅
丒係嵨戙偵側傞偲岅渂悢偼栺侾丆俆侽侽乣俀丆侽侽侽岅傊憹偊丄擔忢惗妶偵偼崲傜側偄掱搙偲側傝傑偡丅
丒僷乕僜僫儕僥傿偺宍惉夁掱偲偟偰帺棫怱丒帺屓堄幆偺宍惉偑夎惗偊傑偡丅嫮忣側傎偳偵嫮偄帺屓庡挘傪偡傞偨傔丄恊偵偡傟偽斀峈尰徾偵塮傝傑偡丅
丒帺暘偺帠傪乽偍傟乿乽傏偔乿乽傢偨偟乿偲屇傋傞傛偆偵側傝傑偡丅
丒偦傟傑偱掞峈曽朄偼偐傫偟傖偔宆偺掞峈偱偟偨偑丄尵岅宆乮偐傜偐偆丄岥偛偨偊乯傊偆偮傝傑偡丅
偙偺崰偵偍姪傔偺杮伀
 | 偩偄偡偒偓傘偭偓傘偭乛僼傿儕僗丒僎僀僔儍僀僩乕乛儈儉丒僌儕乕儞乛僨僀償傿僢僪丒僂僅乕僇乕亂1000墌埲忋憲椏柍椏亃 壙奿:1,188墌 |
係嵨乣俇嵨
丒係嵨崰偵側傞偲丄擔忢惗妶偱偼崲傜側偄掱搙偺岅渂悢傪妉摼偟丄夛榖偺儖乕儖傕棟夝偟傑偡丅
丒傑傟偵丄偙傟傑偱棳挩偵榖偟偰偄偨偺偵丄乽偁偺偹乧乿乽偊乕偭偲乿側偳傪榖偺搑拞偱壗搙傕巊偭偨傝丄尵梩偑偮偭偐偊偨傝偡傞媓壒乮偒偮偍傫乯偺徢忬傪掓偡傞帠傕偁傝傑偡丅偙傟偼偦偺巕偺拞偱撪尵偑抋惗偟偰偄傞偨傔偱偼側偄偐偲峫偊傜傟偰偄傑偡丅
丒廇妛偟偰偐傜偺尵梩偼丄妛峑惗妶偲偄偆慻怐壔偝傟偨拞偱惗妶偡傞偨傔丄偦傟傑偱偺尵梩偲偼堘偭偨慻怐偺拞偱媮傔傜傟傞尵梩巊偄偵側偭偰偄偒傑偡丅
偙偺崰偵偍姪傔偺杮伀
 | 僔乕儌傾偺偲傕偩偪丂偪傚偭偲傗偝偟偄僠儍儗儞僕儈僢働両丂偍偲側傕偙偳傕傕偄偭偟傚偵偁偦傋傞偐偔傟傫傏奊杮乛僂僅儖僞乕丒僂傿僢僋乛巺堜廳棦亂1000墌埲忋憲椏柍椏亃 壙奿:1,404墌 |
崱擔偼丄巕偳傕偺尵梩偺妉摼丒敪払偵偮偄偰偍榖偝偣偰捀偒傑偟偨丅
尵梩偺忈奞側偳偵偮偄偰偼傑偨暿儁乕僕偱偍榖傪偝偣偰捀偙偆偲巚偄傑偡丅
壗偐偛幙栤側偳偁傟偽僐儊儞僩棑偵偛婰擖偔偩偝偄丅
偦傟偱偼傑偨丄搷偺彆偱偟偨
僽儘僌儔儞僉儞僌嶲壛拞偱偡丅傕偟傛偗傟偽僋儕僢僋偟偰偔偩偝偄丅妶摦偺椼傒偵側傝傑偡
壒惡忈奞偵偮偄偰乣惡偺昦婥乣
奆偝傫偙傫偵偪偼丅
尵岅挳妎巑偺搷偺彆偱偡
尵岅挳妎巑偵偮偄偰偺愢柧偼偙偪傜偐傜
偙偺儁乕僕偱偼乽壒惡忈奞乿偵偮偄偰偍榖偟偨偄偲巚偄傑偡丅

 僗億儞僒乕僪儕儞僋
僗億儞僒乕僪儕儞僋
惡偺幙丄嫮偝丄崅偝丄帩懕丄帺嵼偵僐儞僩儘乕儖偡傞廮擃惈偑丄惈暿丄擭楊丄幮夛暥壔揑攚宨側偳偐傜峫偊偰惓忢斖埻偐傜堩扙偟偰偄傞応崌傗丄杮恖偺僯乕僘傪枮偨偝側偄応崌偵壒惡忈奞偲偄偄傑偡丅
傑偨丄偦偺惡傪昦揑壒惡偲偄偄傑偡丅
僀儊乕僕偟傗偡偔尵偆偲丄僈儔僈儔惡丄崅偡偓傞惡丄掅偡偓傞惡丄抁偡偓傞惡丄庛偡偓傞惡側偳偑偙傟偵摉偰偼傑傝傑偡丅
嘆惡懷偺昦曄偵傛傞傕偺
惡懷億儕乕僾丄惡懷寢愡丄億儕乕僾條惡懷丄惡懷峚徢丄岮摢墛丄惡懷擷朎丄擏夎庮丄敀斄徢丄擕摢庮丄岮摢娻丄岮摢奜彎丄惡懷峝壔昦曄側偳
嘇惡懷偺塣摦忈奞偵傛傞傕偺
岮摢杻醿
嘊惡懷偵昦曄傪擣傔側偄傕偺
婡擻惈敪惡忈奞(怱場惈傪娷傓)丄醶澒惈敪惡忈奞丄壒惡怳愴徢丄曄惡忈奞丄儂儖儌儞壒惡忈奞丄榁恖惈岮摢側偳
丒壒惡忈奞偺暘椶偼尨場偵傛偭偰婍幙惈偲婡擻惈偵暘椶偟偨傝丄敪惡帪偺岮摢偺嬞挘偵傛偭偰夁嬞挘惈偲掅嬞挘惈偵暘偗傞偙偲傕偁傝傑偡丅
丒尨場偲偟偰偼岮摢幘姵偵尷傜偢丄撪暘斿幘姵傗恄宱幘姵偵傛傞傕偺傕偁傞偨傔丄偦傟傜尨場幘姵偺帯椕偑桪愭偝傟傞帠傕偁傞丅
丒惡偺棓梡丄岆梡偵傛偭偰擇師揑偵惡懷偺昦棟揑曄壔偑尰傟傞傕偺偲偟偰丄惡懷寢愡丄惡懷億儕乕僾丄岮摢墛丄億儕乕僾條惡懷丄惡懷擷庮側偳偑偁傞丅
丒億儕乕僾條惡懷偼媔墝偺塭嬁偑旕忢偵戝偒偄偲尵傢傟偰偄傑偡丅
丒怱棟揑僗僩儗僗丄挳妎忈奞側偳偵傛偭偰岮摢偺幘姵傗塣摦忈奞偑柍偄偵傕娭傢傜偢壒惡忈奞偑弌尰偡傞帠傕懡偄丅
壓婰偺傛偆側擸傒傪書偊傞曽
丒岮偺挷巕偑偄偮傕埆偔丄僗僢僉儕偟側偄丅
丒帺暘偺懅偑婥偵側傞丅
丒婫愡偺曄傢傝栚偵側傞偲晽幾傗懱挷晄椙偵側傝傗偡偄丅
丒堓挵偺挷巕偑埆偄丅偱傕栻偵偼棅傝偨偔側偄丅
丒枅擔偼偮傜偮偲偟偰偄偨偄丅
丒徚壔婍宯偵妶惈僷儚乕傪梌偊偨偄丅
偙偆偄偭偨徢忬偵摉偰偼傑傞曽偼偙偪傜伀


傕偟丄岮偺巗斕栻傗岮偺媥懅傪偲偭偰傕帯傜側偄応崌偼丄愱栧揑側恌嶡偑昁梫側応崌偑偁傞偺偱帹旲堲岮壢傪庴恌偟偰壓偝偄丅
晽幾傗惡偺巊偄夁偓側偳偺惡屚傟偱側偄応崌偼愱栧揑側帯椕偑昁梫側応崌偑偁傝傑偡丅
嘆奜壢揑帯椕(壒惡奜壢)
嘇栻暔椕朄
嘊壒惡帯椕
偑偁傝傑偡丅
嘆奜壢揑帯椕(壒惡奜壢)偲偼
岮摢尠旝嬀壓庤弍偁傞偄偼岮摢旝嵶庤弍偲岮摢榞慻庤弍偑偁傞丅
岮摢旝嵶庤弍偱偼丄億儕乕僾側偳偺昦揑慻怐偺彍嫀傗丄惡栧暵嵔晄慡偵懳偡傞惡懷撪拲擖側偳偑峴傢傟傞丅
榞慻庤弍偼岮摢杻醿側偳偵懳偟偰杻醿懁偺惡懷埵偺堏摦傗惡懷偺嬞挘偺挷惍偑峴傢傟傞丅
嘇栻暔椕朄
岮摢偺媫惈偺墛徢偑擣傔傜傟傞応崌側偳偼栻暔椕朄偑偍偙側傢傟傞丅
峈惗暔幙丄峈墛徢惢嵻丄峈傾儗儖僊乕嵻丄僗僥儘僀僪嵻側偳偑昁梫偵墳偠偰搳梌偝傟傞丅
嘊壒惡帯椕
巜摫傗孭楙傪捠偠偰敪惡偺廗姷傗曽朄傪曄偊傞偙偲偵傛偭偰丄惡偺夵慞傪恾傞帯椕朄偱偁傞丅
偙傟傜嘆乣嘊偑扨撈丄傑偨偼暋悢傪慻傒崌傢偣偰峴傢傟傞丅
丒嵟挿敪惡帩懕帪娫乮偱偒傞偩偗挿偔乽偁乕乿偲敪惡偱偒傞帪娫乯丗抝惈俁侽昩丄彈惈俀侽昩
丒榖惡埵乮晛抜偺惡偺崅偝乯丗抝惈俠俁乮僪偺壒乯晅嬤丄彈惈俙俁仈乮儔偲僔偺娫乯晅嬤
丒惗棟揑惡堟乮堦斣掅偄惡乣堦斣崅偄惡乯丗抝惈俠俀仈乣俢俆乮俁俈敿壒乯丄彈惈俠俁乣俧俆乮俁侽敿壒乯
丒嫮偝丗俈侽乣侾侽侽倓俛慜屻乮俈侽倓俛偼嬤偔偱僙儈偺柭偒惡傪暦偔掱搙丄侾侽侽倓俛偼揹幵偑捠傞帪偺僈乕僪壓掱搙乯
丒屇婥棳棪丗抝惈侾侽侾倣倢乛倱掱搙丄彈惈俋俀倣倢乛倱掱搙
杮擔偼壒惡忈奞偵偮偄偰偍榖傪偝偣偰捀偒傑偟偨丅
偦傟偱偼傑偨丅
搷偺彆偱偟偨

僽儘僌儔儞僉儞僌嶲壛拞偱偡丅傕偟傛偗傟偽僋儕僢僋偟偰偔偩偝偄丅妶摦偺椼傒偵側傝傑偡
尵岅挳妎巑偺搷偺彆偱偡

尵岅挳妎巑偵偮偄偰偺愢柧偼偙偪傜偐傜
偙偺儁乕僕偱偼乽壒惡忈奞乿偵偮偄偰偍榖偟偨偄偲巚偄傑偡丅
壒惡忈奞(偍傫偣偄偟傚偆偑偄)
壒惡忈奞偲偼
惡偺幙丄嫮偝丄崅偝丄帩懕丄帺嵼偵僐儞僩儘乕儖偡傞廮擃惈偑丄惈暿丄擭楊丄幮夛暥壔揑攚宨側偳偐傜峫偊偰惓忢斖埻偐傜堩扙偟偰偄傞応崌傗丄杮恖偺僯乕僘傪枮偨偝側偄応崌偵壒惡忈奞偲偄偄傑偡丅
傑偨丄偦偺惡傪昦揑壒惡偲偄偄傑偡丅
僀儊乕僕偟傗偡偔尵偆偲丄僈儔僈儔惡丄崅偡偓傞惡丄掅偡偓傞惡丄抁偡偓傞惡丄庛偡偓傞惡側偳偑偙傟偵摉偰偼傑傝傑偡丅
壒惡忈奞偺暘椶
嘆惡懷偺昦曄偵傛傞傕偺
惡懷億儕乕僾丄惡懷寢愡丄億儕乕僾條惡懷丄惡懷峚徢丄岮摢墛丄惡懷擷朎丄擏夎庮丄敀斄徢丄擕摢庮丄岮摢娻丄岮摢奜彎丄惡懷峝壔昦曄側偳
嘇惡懷偺塣摦忈奞偵傛傞傕偺
岮摢杻醿
嘊惡懷偵昦曄傪擣傔側偄傕偺
婡擻惈敪惡忈奞(怱場惈傪娷傓)丄醶澒惈敪惡忈奞丄壒惡怳愴徢丄曄惡忈奞丄儂儖儌儞壒惡忈奞丄榁恖惈岮摢側偳
丒壒惡忈奞偺暘椶偼尨場偵傛偭偰婍幙惈偲婡擻惈偵暘椶偟偨傝丄敪惡帪偺岮摢偺嬞挘偵傛偭偰夁嬞挘惈偲掅嬞挘惈偵暘偗傞偙偲傕偁傝傑偡丅
丒尨場偲偟偰偼岮摢幘姵偵尷傜偢丄撪暘斿幘姵傗恄宱幘姵偵傛傞傕偺傕偁傞偨傔丄偦傟傜尨場幘姵偺帯椕偑桪愭偝傟傞帠傕偁傞丅
丒惡偺棓梡丄岆梡偵傛偭偰擇師揑偵惡懷偺昦棟揑曄壔偑尰傟傞傕偺偲偟偰丄惡懷寢愡丄惡懷億儕乕僾丄岮摢墛丄億儕乕僾條惡懷丄惡懷擷庮側偳偑偁傞丅
丒億儕乕僾條惡懷偼媔墝偺塭嬁偑旕忢偵戝偒偄偲尵傢傟偰偄傑偡丅
丒怱棟揑僗僩儗僗丄挳妎忈奞側偳偵傛偭偰岮摢偺幘姵傗塣摦忈奞偑柍偄偵傕娭傢傜偢壒惡忈奞偑弌尰偡傞帠傕懡偄丅
壒惡忈奞偐側丠偲姶偠偨傜
壓婰偺傛偆側擸傒傪書偊傞曽
丒岮偺挷巕偑偄偮傕埆偔丄僗僢僉儕偟側偄丅
丒帺暘偺懅偑婥偵側傞丅
丒婫愡偺曄傢傝栚偵側傞偲晽幾傗懱挷晄椙偵側傝傗偡偄丅
丒堓挵偺挷巕偑埆偄丅偱傕栻偵偼棅傝偨偔側偄丅
丒枅擔偼偮傜偮偲偟偰偄偨偄丅
丒徚壔婍宯偵妶惈僷儚乕傪梌偊偨偄丅
偙偆偄偭偨徢忬偵摉偰偼傑傞曽偼偙偪傜伀
傕偟丄岮偺巗斕栻傗岮偺媥懅傪偲偭偰傕帯傜側偄応崌偼丄愱栧揑側恌嶡偑昁梫側応崌偑偁傞偺偱帹旲堲岮壢傪庴恌偟偰壓偝偄丅
壒惡忈奞偺帯椕
晽幾傗惡偺巊偄夁偓側偳偺惡屚傟偱側偄応崌偼愱栧揑側帯椕偑昁梫側応崌偑偁傝傑偡丅
嘆奜壢揑帯椕(壒惡奜壢)
嘇栻暔椕朄
嘊壒惡帯椕
偑偁傝傑偡丅
嘆奜壢揑帯椕(壒惡奜壢)偲偼
岮摢尠旝嬀壓庤弍偁傞偄偼岮摢旝嵶庤弍偲岮摢榞慻庤弍偑偁傞丅
岮摢旝嵶庤弍偱偼丄億儕乕僾側偳偺昦揑慻怐偺彍嫀傗丄惡栧暵嵔晄慡偵懳偡傞惡懷撪拲擖側偳偑峴傢傟傞丅
榞慻庤弍偼岮摢杻醿側偳偵懳偟偰杻醿懁偺惡懷埵偺堏摦傗惡懷偺嬞挘偺挷惍偑峴傢傟傞丅
嘇栻暔椕朄
岮摢偺媫惈偺墛徢偑擣傔傜傟傞応崌側偳偼栻暔椕朄偑偍偙側傢傟傞丅
峈惗暔幙丄峈墛徢惢嵻丄峈傾儗儖僊乕嵻丄僗僥儘僀僪嵻側偳偑昁梫偵墳偠偰搳梌偝傟傞丅
嘊壒惡帯椕
巜摫傗孭楙傪捠偠偰敪惡偺廗姷傗曽朄傪曄偊傞偙偲偵傛偭偰丄惡偺夵慞傪恾傞帯椕朄偱偁傞丅
偙傟傜嘆乣嘊偑扨撈丄傑偨偼暋悢傪慻傒崌傢偣偰峴傢傟傞丅
壒惡偺惓忢抣
丒嵟挿敪惡帩懕帪娫乮偱偒傞偩偗挿偔乽偁乕乿偲敪惡偱偒傞帪娫乯丗抝惈俁侽昩丄彈惈俀侽昩
丒榖惡埵乮晛抜偺惡偺崅偝乯丗抝惈俠俁乮僪偺壒乯晅嬤丄彈惈俙俁仈乮儔偲僔偺娫乯晅嬤
丒惗棟揑惡堟乮堦斣掅偄惡乣堦斣崅偄惡乯丗抝惈俠俀仈乣俢俆乮俁俈敿壒乯丄彈惈俠俁乣俧俆乮俁侽敿壒乯
丒嫮偝丗俈侽乣侾侽侽倓俛慜屻乮俈侽倓俛偼嬤偔偱僙儈偺柭偒惡傪暦偔掱搙丄侾侽侽倓俛偼揹幵偑捠傞帪偺僈乕僪壓掱搙乯
丒屇婥棳棪丗抝惈侾侽侾倣倢乛倱掱搙丄彈惈俋俀倣倢乛倱掱搙
杮擔偼壒惡忈奞偵偮偄偰偍榖傪偝偣偰捀偒傑偟偨丅
偦傟偱偼傑偨丅
搷偺彆偱偟偨
僽儘僌儔儞僉儞僌嶲壛拞偱偡丅傕偟傛偗傟偽僋儕僢僋偟偰偔偩偝偄丅妶摦偺椼傒偵側傝傑偡
2018擭02寧12擔
擣抦徢偵偮偄偰 乣擣抦徢傪抦傝丄梊杊偟傛偆乣
奆偝傫偙傫偵偪偼
尵岅挳妎巑偺搷偺彆偱偡丅
尵岅挳妎巑偵偮偄偰偼偙偪傜偐傜
杮擔偼乽擣抦徢乿偵偮偄偰偍榖偟偟偨偄偲巚偄傑偡丅
崅楊壔偑恑傫偱偄傞擔杮偱偼丄擣抦徢傪姵偆曽傕憹壛偟偰偄傑偡丅
峕屗帪戙偼恖惗50擭
徍榓偺崰偼恖惗60乣70擭
堦愄慜偼恖惗80擭
嵟嬤偼恖惗90擭嬤偔側偭偰偍傝丄擭乆庻柦偼挿偔側偭偰偄傑偡
堦搙偒傝偟偐柍偄恖惗丄嵟屻傑偱尦婥偵夁偛偟偨偄傕偺偱偡傛偹丅
偟偐偟丄憗偄恖偱偼60戙偐傜彊乆偵擣抦徢偺徢忬偑弌偰偟傑偆曽傕偄傞偺偑尰幚偱偡
偟偐傕寢峔側恖悢偱偡
壖偵65嵨偱擣抦徢偵側偭偨偲壖掕偟丄90嵨傑偱惗偒傞偲偡傟偽丄25擭娫傕偺娫擣抦徢偲晅偒崌傢側偗傟偽偄偗傑偣傫丅
巕堢偰傕棊偪拝偒戅怑偟偰乽備偭偔傝偲椃峴偵峴偒偨偄乿乽廗偄帠傪偟偨偄乿乽庯枴偵杤摢偟偨偄乿偲峫偊偰偄偨帠傕弌棃側偔側傞壜擻惈偑偁傝傑偡丅
偦偙偱丄杮擔偼擣抦徢偵偮偄偰惓偟偄抦幆傪妛傃丄偳偆偡傟偽擣抦徢傪杊偘傞偺偐傪峫偊偰偄偒偨偄偲巚偄傑偡


傑偢偼擣抦徢偵偮偄偰怓乆側僞僀僾偑偁傞偺偱丄彂偒偨偄偲巚偄傑偡丅
嘆傾儖僣僴僀儅乕昦
嘇擼寣娗惈擣抦徢
嘊儗償傿彫懱宆擣抦徢
嘋僺僢僋昦
嘍偦偺懠偺擣抦徢
嘆傾儖僣僴僀儅乕昦
丂擣抦徢姵幰偺懡偔傪愯傔傞恑峴惈偺恄宱曄惈幘姵偱偡丅婰壇傗擣抦徢忈奞偐傜巒傑傝丄師戞偵戝擼旂幙徢忬偑壛傢偭偰丄怮偨偒傝偲側傝巰朣偟傑偡丅65嵨枹枮偺敪徢傪憗敪惈傾儖僣僴僀儅乕昦丄65嵨埲忋傪斢敪惈傾儖僣僴僀儅乕昦偁傞偄偼傾儖僣僴僀儅乕宆擣抦徢偲屇傃傑偡丅抝惈傛傝傕彈惈偵傗傗懡偄偱偡丅
嘇擼寣娗惈擣抦徢
丂擼寣娗忈奞偵傛偭偰惗偠傞擣抦徢偱偡丅旂幙椞堟偺戝偒側峓嵡偵傛傞峀斖側嫊寣惈昦曄傗丄婰壇傗擣抦婡擻夞楬偺擼峓嵡偵傛傞傕偺丄彫擼峓嵡偺懡敪側偳偱敪徢偟傑偡丅崅楊幰偵懡偔丄抜奒揑偵憹埆偟偰彊乆偵恑峴偟丄怮偨偒傝忬懺傪婲偙偟傑偡丅僷乕僉儞僜儞徢岓孮丄幐嬛丄曅杻醿傪敽偆偙偲偑懡偄偱偡丅
嘊儗償傿彫懱宆擣抦徢
丂傾儖僣僴僀儅乕昦偵師偄偱俀斣栚偵懡偄擣抦徢偱偡丅榁擭婜偵敪徢偟偰恑峴惈偺擣抦徢偲僷乕僉儞僜儞徢岓孮偑庡偺徢忬偱偡丅弶婜偐傜棊偪拝偒偺側偝丄嶖棎丄崲榝側偳偣傫栂條偺擣抦忈奞偑曄摦揑偵傒傜傟丄恖傗彫摦暔側偳偺尪帇傪慽偊傞帠偑懡偄偱偡丅徢忬偼恑峴惈偱丄怳愴丄嬝屌弅丄柍摦偑栚棫偮傛偆偵側傝丄怮偨偒傝偲側傝傑偡丅昦懺偲偟偰偼懁摢梩丄搰夞丄懷忬夞戝擼旂幙偺恄宱嵶朎撪偵峀斖偵戝擼旂幙儗償傿彫懱偑弌尰偟傑偡丅
嘋僺僢僋昦
丂慜摢梩丄懁摢梩偵尷嬊偟偨擼堔弅傪婲偙偡弶榁婜偺擣抦徢偱偡丅50乣60嵨戙偵巒傑偭偰丄恖奿偺曄壔傗幮夛媄擻偺掅壓丄姶忣撦杻丄峴摦偺扙梷惂偑傒傜傟傑偡丅婰壇傗尒摉幆偼弶婜偵偼曐偨傟傑偡偑丄帺敪榖偺尭彮傗丄摨偠岅嬪傪孞傝曉偡偙偲偑摿挜揑偱偡丅
嘍偦偺懠偺擣抦徢
丂侾乯恑峴惈妀忋惈杻醿
丂俀乯僷乕僉儞僜儞昦偵敽偆擣抦徢
丂俁乯旂幙婎掙妀曄惈徢乮CBD乯
丂係乯僴儞僠儞僩儞晳摜昦
丂俆乯嬝堔弅惈懁嶕峝壔徢乮ALS)
丂俇乯惓忢埑悈摢徢
丂俈乯俫俬倁偵傛傞擣抦徢
丂俉乯栻暔偵傛傞擣抦徢偵帡偨徢忬
丂偙偙偱偼嘍偦偺懠偺擣抦徢偵偮偄偰偺徻嵶偼妱垽偝偣偰捀偒傑偡丅
偙傟偩偗偺徢忬傪尒傞偲丄擣抦徢偲偄偆昦婥偼旕忢偵嫲偄昦婥偩偲偄偆偙偲偑暘偐傝傑偡丅
偙偙偐傜偼巹偑幚嵺応柺偱懱尡偟偰偄傞擣抦徢偺徢忬傪壓偵彂偒偨偄偲巚偄傑偡丅
嘆暔朰傟
嘇擔晅傗崱偄傞応強偑暘偐傜側偄
嘊僑儈敔偵攔煏偡傞
嘋庯枴側偳偵傕嫽枴娭怱偑側偔側傞
嘍偙偪傜偑尵偭偰偄傞帠傪棟夝偱偒側偄
嘐揑妋側敾抐偑偱偒側偄
嘑怘帠傪愛傝偨偑傜側偔側傞
嘒徚嬌揑丄柍摦
嘓帺暘偑偳偙偐傜棃偨偐丄偳偙傊峴偗偽偄偄偐暘偐傜側偄
嘔懱椡偺掅壓乮妶摦掅壓側偳偵傛傞擇師揑忈奞乯
嘕暥帤傪撉傔側偔側傞丄彂偗側偔側傞
嘖朶椡揑丄朶尵揑偵側傞
嘗敾抐偑抶偔側傞
嘙梷惂偑偒偐偢丄偡偖偵峴摦偟傛偆偲偡傞
嘚僨僀僒乕價僗偵棃偰偄偨傝丄擖堾偟偰偄偰傕壗偐棟桼傪偮偗偰壠偵婣傠偆偲偡傞
嘜拫偲栭偺嬫暿偑偮偐側偄
嘝寁嶼偑偱偒側偄
側偳丄嫇偘傞偲偐側傝偺悢偑偡偖偵巚偄偮偒傑偟偨丅傕偭偲帪娫傪偐偗偰巚偄弌偡偲偝傜偵怓乆側徢忬偑巚偄弌偣偦偆偱偡
傑偨丄堦搙擣抦徢偵側傞偲丄側偐側偐夵慞偟側偄偺偑栵夘側偲偙傠偱偡丅
偦偙偱丄擣抦徢偵側傜側偄偨傔偵丄偳偆偄偭偨惗妶傪怱偑偗傞偙偲偑偄偄偺偐丄巹側傝偵峫偊偰傒傑偟偨
傕偪傠傫丄嫵壢彂揑側撪梕傕娷傑傟偰偄傑偡偑丄惀旕嶲峫偵偟偰傒偰偔偩偝偄丅
嘆婯懃惓偟偄惗妶傪偡傞
丂摉偨傝慜偺帠偱偡偑丄婯懃惓偟偄惗妶傪偡傞偙偲偼懱偵偲偭偰擼偵偲偭偰傕旕忢偵椙偄偙偲偱偡丅寛傑偭偨帪娫偵婲彴偟丄寛傑偭偨帪娫偵怘帠傪愛傝丄揔搙側塣摦傪怱偑偗傞偩偗偱丄偟偰偄傞恖偲偟偰偄側偄恖偱偼偐側傝偺嵎偑偱傞偲巚偄傑偡丅傑偨丄擔拞偵拫怮傪俀帪娫埲忋偡傞偲擣抦徢偵側傝傗偡偄偲偄偆僨乕僞傕偁傞偔傜偄側偺偱丄拫怮偑廗姷偵側偭偰偄傞恖偼梫拲堄偱偡偹丅
嘇偄傠偄傠側恖偲夛榖傪偡傞丅
丂恖娫偵偲偭偰僐儈儏僯働乕僔儑儞傪偲傞偙偲偼旕忢偵椙偄偙偲偱偡丅擼偺妶惈壔偩偗偱側偔丄僗僩儗僗偺夝徚偵傕偮側偑傝傑偡丅帹偱暦偄偰丄摎偊傪峫偊丄尵梩傪敪偡傞丅偙偺堦楢偺棳傟偱擼偺條乆側晹埵偑妶惈壔偝傟傑偡丅
嘊壒撉丄寁嶼傪偡傞
丂壒撉偼堦斣擼傪巊梡偡傞偲峫偊傜傟偰偄傑偡丅傑偨丄寁嶼傪偡傞偙偲偱抦揑側掅壓傕杊偖帠偑偱偒傑偡丅壠寁曤傪偮偗傞偙偲傕偍姪傔偱偡丅
嘋椃峴傪偡傞
丂椃峴偼擼婡擻傪僼儖妶梡偡傞峴摦偺堦偮偱偡丅帺暘偺惗妶斖埻偼嵨傪廳偹傞偛偲偵嫹傑偭偰偒傑偡丅偦偆偡傞偲偩傫偩傫姷傟偨娐嫬傗丄姷傟偨峴摦偩偗偺惗妶偵側偭偰偒傑偡丅椃峴傪偡傞偲丄儂僥儖傗椃娰偺梊栺丄栚揑抧傑偱偺堏摦曽朄偺専摙丄嬥慘偺寁嶼側偳條乆側峴摦偑昁梫偲側傝傑偡丅傕偟偍嬥偵梋桾偑偁傟偽惀旕庯枴偵偟偰捀偗傟偽偲巚偄傑偡丅
嘍庯枴傪帩偮
丂擣抦徢偵側傝傗偡偄曽偼壠偱堦擔拞僥儗價傪尒偰夁偛偟偰偄傞曽偑懡偄偱偡丅側偺偱丄杶嵧偱傕偄偄偱偡偟丄椏棟嫵幒偵捠偆偙偲傕偄偄偱偡丅僷僘儖傪嶌傞帠偱傕偄偄偱偡丅壗偐侾偮偱偄偄偺偱庯枴傪帩偮偙偲偼旕忢偵偄偄偙偲偲巚偄傑偡丅


杮擔偼擣抦徢偵偮偄偰偍榖傪偝偣偰捀偒傑偟偨丅
昦婥偺撪梕側偺偱彮偟寴偄撪梕偱偟偨偑丄嵟屻傑偱撉傫偱偄偨偩偒偁傝偑偲偆偛偞偄傑偟偨丅
椙偗傟偽暿偺婰帠傕撉傫偱偄偨偩偗傟偽婐偟偄偱偡
偦傟偱偼傑偨丅
搷偺彆偱偟偨丅

僽儘僌儔儞僉儞僌嶲壛拞偱偡丅傕偟傛偗傟偽僋儕僢僋偟偰偔偩偝偄丅妶摦偺椼傒偵側傝傑偡

尵岅挳妎巑偺搷偺彆偱偡丅
尵岅挳妎巑偵偮偄偰偼偙偪傜偐傜
杮擔偼乽擣抦徢乿偵偮偄偰偍榖偟偟偨偄偲巚偄傑偡丅
崅楊壔偑恑傫偱偄傞擔杮偱偼丄擣抦徢傪姵偆曽傕憹壛偟偰偄傑偡丅
峕屗帪戙偼恖惗50擭
徍榓偺崰偼恖惗60乣70擭
堦愄慜偼恖惗80擭
嵟嬤偼恖惗90擭嬤偔側偭偰偍傝丄擭乆庻柦偼挿偔側偭偰偄傑偡

堦搙偒傝偟偐柍偄恖惗丄嵟屻傑偱尦婥偵夁偛偟偨偄傕偺偱偡傛偹丅
偟偐偟丄憗偄恖偱偼60戙偐傜彊乆偵擣抦徢偺徢忬偑弌偰偟傑偆曽傕偄傞偺偑尰幚偱偡

偟偐傕寢峔側恖悢偱偡

壖偵65嵨偱擣抦徢偵側偭偨偲壖掕偟丄90嵨傑偱惗偒傞偲偡傟偽丄25擭娫傕偺娫擣抦徢偲晅偒崌傢側偗傟偽偄偗傑偣傫丅
巕堢偰傕棊偪拝偒戅怑偟偰乽備偭偔傝偲椃峴偵峴偒偨偄乿乽廗偄帠傪偟偨偄乿乽庯枴偵杤摢偟偨偄乿偲峫偊偰偄偨帠傕弌棃側偔側傞壜擻惈偑偁傝傑偡丅
偦偙偱丄杮擔偼擣抦徢偵偮偄偰惓偟偄抦幆傪妛傃丄偳偆偡傟偽擣抦徢傪杊偘傞偺偐傪峫偊偰偄偒偨偄偲巚偄傑偡
擣抦徢乮偵傫偪偟傚偆丄dementia乯偵偮偄偰
傑偢偼擣抦徢偵偮偄偰怓乆側僞僀僾偑偁傞偺偱丄彂偒偨偄偲巚偄傑偡丅
乣擣抦徢偺僞僀僾乣
嘆傾儖僣僴僀儅乕昦
嘇擼寣娗惈擣抦徢
嘊儗償傿彫懱宆擣抦徢
嘋僺僢僋昦
嘍偦偺懠偺擣抦徢
嘆傾儖僣僴僀儅乕昦
丂擣抦徢姵幰偺懡偔傪愯傔傞恑峴惈偺恄宱曄惈幘姵偱偡丅婰壇傗擣抦徢忈奞偐傜巒傑傝丄師戞偵戝擼旂幙徢忬偑壛傢偭偰丄怮偨偒傝偲側傝巰朣偟傑偡丅65嵨枹枮偺敪徢傪憗敪惈傾儖僣僴僀儅乕昦丄65嵨埲忋傪斢敪惈傾儖僣僴僀儅乕昦偁傞偄偼傾儖僣僴僀儅乕宆擣抦徢偲屇傃傑偡丅抝惈傛傝傕彈惈偵傗傗懡偄偱偡丅
嘇擼寣娗惈擣抦徢
丂擼寣娗忈奞偵傛偭偰惗偠傞擣抦徢偱偡丅旂幙椞堟偺戝偒側峓嵡偵傛傞峀斖側嫊寣惈昦曄傗丄婰壇傗擣抦婡擻夞楬偺擼峓嵡偵傛傞傕偺丄彫擼峓嵡偺懡敪側偳偱敪徢偟傑偡丅崅楊幰偵懡偔丄抜奒揑偵憹埆偟偰彊乆偵恑峴偟丄怮偨偒傝忬懺傪婲偙偟傑偡丅僷乕僉儞僜儞徢岓孮丄幐嬛丄曅杻醿傪敽偆偙偲偑懡偄偱偡丅
嘊儗償傿彫懱宆擣抦徢
丂傾儖僣僴僀儅乕昦偵師偄偱俀斣栚偵懡偄擣抦徢偱偡丅榁擭婜偵敪徢偟偰恑峴惈偺擣抦徢偲僷乕僉儞僜儞徢岓孮偑庡偺徢忬偱偡丅弶婜偐傜棊偪拝偒偺側偝丄嶖棎丄崲榝側偳偣傫栂條偺擣抦忈奞偑曄摦揑偵傒傜傟丄恖傗彫摦暔側偳偺尪帇傪慽偊傞帠偑懡偄偱偡丅徢忬偼恑峴惈偱丄怳愴丄嬝屌弅丄柍摦偑栚棫偮傛偆偵側傝丄怮偨偒傝偲側傝傑偡丅昦懺偲偟偰偼懁摢梩丄搰夞丄懷忬夞戝擼旂幙偺恄宱嵶朎撪偵峀斖偵戝擼旂幙儗償傿彫懱偑弌尰偟傑偡丅
嘋僺僢僋昦
丂慜摢梩丄懁摢梩偵尷嬊偟偨擼堔弅傪婲偙偡弶榁婜偺擣抦徢偱偡丅50乣60嵨戙偵巒傑偭偰丄恖奿偺曄壔傗幮夛媄擻偺掅壓丄姶忣撦杻丄峴摦偺扙梷惂偑傒傜傟傑偡丅婰壇傗尒摉幆偼弶婜偵偼曐偨傟傑偡偑丄帺敪榖偺尭彮傗丄摨偠岅嬪傪孞傝曉偡偙偲偑摿挜揑偱偡丅
嘍偦偺懠偺擣抦徢
丂侾乯恑峴惈妀忋惈杻醿
丂俀乯僷乕僉儞僜儞昦偵敽偆擣抦徢
丂俁乯旂幙婎掙妀曄惈徢乮CBD乯
丂係乯僴儞僠儞僩儞晳摜昦
丂俆乯嬝堔弅惈懁嶕峝壔徢乮ALS)
丂俇乯惓忢埑悈摢徢
丂俈乯俫俬倁偵傛傞擣抦徢
丂俉乯栻暔偵傛傞擣抦徢偵帡偨徢忬
丂偙偙偱偼嘍偦偺懠偺擣抦徢偵偮偄偰偺徻嵶偼妱垽偝偣偰捀偒傑偡丅
偙傟偩偗偺徢忬傪尒傞偲丄擣抦徢偲偄偆昦婥偼旕忢偵嫲偄昦婥偩偲偄偆偙偲偑暘偐傝傑偡丅
乣擣抦徢偺徢忬丂幚懱尡乣
偙偙偐傜偼巹偑幚嵺応柺偱懱尡偟偰偄傞擣抦徢偺徢忬傪壓偵彂偒偨偄偲巚偄傑偡丅
嘆暔朰傟
嘇擔晅傗崱偄傞応強偑暘偐傜側偄
嘊僑儈敔偵攔煏偡傞
嘋庯枴側偳偵傕嫽枴娭怱偑側偔側傞
嘍偙偪傜偑尵偭偰偄傞帠傪棟夝偱偒側偄
嘐揑妋側敾抐偑偱偒側偄
嘑怘帠傪愛傝偨偑傜側偔側傞
嘒徚嬌揑丄柍摦
嘓帺暘偑偳偙偐傜棃偨偐丄偳偙傊峴偗偽偄偄偐暘偐傜側偄
嘔懱椡偺掅壓乮妶摦掅壓側偳偵傛傞擇師揑忈奞乯
嘕暥帤傪撉傔側偔側傞丄彂偗側偔側傞
嘖朶椡揑丄朶尵揑偵側傞
嘗敾抐偑抶偔側傞
嘙梷惂偑偒偐偢丄偡偖偵峴摦偟傛偆偲偡傞
嘚僨僀僒乕價僗偵棃偰偄偨傝丄擖堾偟偰偄偰傕壗偐棟桼傪偮偗偰壠偵婣傠偆偲偡傞
嘜拫偲栭偺嬫暿偑偮偐側偄
嘝寁嶼偑偱偒側偄
側偳丄嫇偘傞偲偐側傝偺悢偑偡偖偵巚偄偮偒傑偟偨丅傕偭偲帪娫傪偐偗偰巚偄弌偡偲偝傜偵怓乆側徢忬偑巚偄弌偣偦偆偱偡
傑偨丄堦搙擣抦徢偵側傞偲丄側偐側偐夵慞偟側偄偺偑栵夘側偲偙傠偱偡丅
偦偙偱丄擣抦徢偵側傜側偄偨傔偵丄偳偆偄偭偨惗妶傪怱偑偗傞偙偲偑偄偄偺偐丄巹側傝偵峫偊偰傒傑偟偨
傕偪傠傫丄嫵壢彂揑側撪梕傕娷傑傟偰偄傑偡偑丄惀旕嶲峫偵偟偰傒偰偔偩偝偄丅
乣擣抦徢偺梊杊丄恑峴杊巭乣
嘆婯懃惓偟偄惗妶傪偡傞
丂摉偨傝慜偺帠偱偡偑丄婯懃惓偟偄惗妶傪偡傞偙偲偼懱偵偲偭偰擼偵偲偭偰傕旕忢偵椙偄偙偲偱偡丅寛傑偭偨帪娫偵婲彴偟丄寛傑偭偨帪娫偵怘帠傪愛傝丄揔搙側塣摦傪怱偑偗傞偩偗偱丄偟偰偄傞恖偲偟偰偄側偄恖偱偼偐側傝偺嵎偑偱傞偲巚偄傑偡丅傑偨丄擔拞偵拫怮傪俀帪娫埲忋偡傞偲擣抦徢偵側傝傗偡偄偲偄偆僨乕僞傕偁傞偔傜偄側偺偱丄拫怮偑廗姷偵側偭偰偄傞恖偼梫拲堄偱偡偹丅
嘇偄傠偄傠側恖偲夛榖傪偡傞丅
丂恖娫偵偲偭偰僐儈儏僯働乕僔儑儞傪偲傞偙偲偼旕忢偵椙偄偙偲偱偡丅擼偺妶惈壔偩偗偱側偔丄僗僩儗僗偺夝徚偵傕偮側偑傝傑偡丅帹偱暦偄偰丄摎偊傪峫偊丄尵梩傪敪偡傞丅偙偺堦楢偺棳傟偱擼偺條乆側晹埵偑妶惈壔偝傟傑偡丅
嘊壒撉丄寁嶼傪偡傞
丂壒撉偼堦斣擼傪巊梡偡傞偲峫偊傜傟偰偄傑偡丅傑偨丄寁嶼傪偡傞偙偲偱抦揑側掅壓傕杊偖帠偑偱偒傑偡丅壠寁曤傪偮偗傞偙偲傕偍姪傔偱偡丅
嘋椃峴傪偡傞
丂椃峴偼擼婡擻傪僼儖妶梡偡傞峴摦偺堦偮偱偡丅帺暘偺惗妶斖埻偼嵨傪廳偹傞偛偲偵嫹傑偭偰偒傑偡丅偦偆偡傞偲偩傫偩傫姷傟偨娐嫬傗丄姷傟偨峴摦偩偗偺惗妶偵側偭偰偒傑偡丅椃峴傪偡傞偲丄儂僥儖傗椃娰偺梊栺丄栚揑抧傑偱偺堏摦曽朄偺専摙丄嬥慘偺寁嶼側偳條乆側峴摦偑昁梫偲側傝傑偡丅傕偟偍嬥偵梋桾偑偁傟偽惀旕庯枴偵偟偰捀偗傟偽偲巚偄傑偡丅
嘍庯枴傪帩偮
丂擣抦徢偵側傝傗偡偄曽偼壠偱堦擔拞僥儗價傪尒偰夁偛偟偰偄傞曽偑懡偄偱偡丅側偺偱丄杶嵧偱傕偄偄偱偡偟丄椏棟嫵幒偵捠偆偙偲傕偄偄偱偡丅僷僘儖傪嶌傞帠偱傕偄偄偱偡丅壗偐侾偮偱偄偄偺偱庯枴傪帩偮偙偲偼旕忢偵偄偄偙偲偲巚偄傑偡丅
杮擔偼擣抦徢偵偮偄偰偍榖傪偝偣偰捀偒傑偟偨丅
昦婥偺撪梕側偺偱彮偟寴偄撪梕偱偟偨偑丄嵟屻傑偱撉傫偱偄偨偩偒偁傝偑偲偆偛偞偄傑偟偨丅
椙偗傟偽暿偺婰帠傕撉傫偱偄偨偩偗傟偽婐偟偄偱偡
偦傟偱偼傑偨丅
搷偺彆偱偟偨丅
僽儘僌儔儞僉儞僌嶲壛拞偱偡丅傕偟傛偗傟偽僋儕僢僋偟偰偔偩偝偄丅妶摦偺椼傒偵側傝傑偡
2018擭02寧10擔
殝壓忈奞偭偰偳傫側昦婥丠
奆偝傫偙傫偵偪偼
尵岅挳妎巑偺搷偺彆偱偡
尵岅挳妎巑偵偮偄偰偺愢柧偼偙偪傜
崱擔偼殝壓忈奞偵偮偄偰偍榖傪偟偨偄偲巚偄傑偡両
昦婥偵偮偄偰偺偍榖偱偡偺偱彮偟擄偟偄撪梕偱偡偑丄嵟屻傑偱撉傫偱捀偗傞偲婐偟偄偱偡
殝壓忈奞偼崅楊幰偵懡偄昦婥偱丄怘傋傞傕偺偑惂尷偝傟偨傝丄嵟埆偺応崌偼怘帠傪慡偔愛傟側偄忬懺偲側偭偰偟傑偄傑偡
偙偙偐傜偼偝傜偵徻偟偔彂偄偰偄偒偨偄偲巚偄傑偡
殝壓忈奞傪抦傞慜偵戝愗側帠偑丄惓忢側殝壓傪抦傞帠偱偡両
殝壓偼娙扨偵尵偆偲乽怘暔傪堸傒崬傓帠乿偱偡丅
偮傑傝丄殝壓忈奞偼堸傒崬傒偺忈奞偲側傝傑偡丅
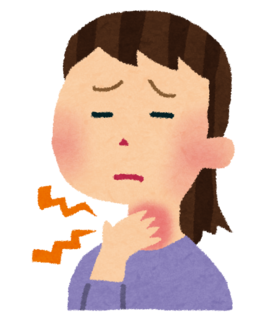
堦尵偱怘傋傞偲尵偭偰傕丄幚偼堄幆偣偢偵恖娫偼戲嶳偺偙偲傪傗偭偰偄傑偡丅
暘偐傝傗偡偄傛偆偵殝壓偺棳傟傪壓偵彂偒傑偡丅
嘆怘傋暔傪尒偰偦傟偑怘傋暔偲擣幆偟傑偡丅
嘇揔愗側戝偒偝偺岥傪奐偒丄怘傋暔傪岥偺拞偵愛傝偙傒傑偡丅
嘊帟偱姎傫偱欚殣偟傑偡丅偙偺帪偵愩傪婍梡偵摦偐偟偰堸傒崬傒傗偡偄宍偵怘傋暔傪惍偊傑偡丅(偙傟傪愱栧梡岅偱怘夠宍惉偲尵偄傑偡丅)
嘋愩傗岥奧(岥偺揤堜)傪嫹傔偰岥峯撪偺埑傪堦婥偵崅傔丄岮偵怘傋暔傪憲傝崬傒傑偡丅
嘍岆偭偰婥娗偵怘傋暔偑擖傝崬傑側偄傛偆偵岮傪嫹傔偨傝丄岮摢奧偱婥娗偵奧傪偟傑偡丅
嘐怘摴偺寰摦塣摦偵傛偭偰堓偵怘傋暔偑憲傝崬傑傟傑偡丅
偙傟偑殝壓偺堦楢偺棳傟偱偡丅偮傑傝丄偙偺堦楢偺棳傟偺偳偙偐偱婡擻掅壓偑婲偒偨帪偵殝壓忈奞偑敪徢偟傑偡丅
堓傑偱偺憲傝崬傒偵幐攕偟偰丄怘傋暔偑搑拞偱婥娗偵棳傟崬傫偱偟傑偭偨忬懺傪岆殝(偛偊傫)偲尵偄傑偡丅岆殝偟偰偟傑偆偲岆殝惈攛墛(偛偊傫偣偄偼偄偊傫)偵側傞偙偲傕偁傝傑偡丅
岆殝惈攛墛偵側傞偲擖堾偟偰帯椕偑昁梫偲側傝傑偡丅
嘆擼峓嵡傗擼弌寣側偳偺擼寣娗忈奞
嘇惗傑傟偮偒偺婍幙揑堎忢傗婡擻晄慡側偳
嘊孹柊傗崹悋忬懺(怮偰偄傞傛偆側忬懺)
嘋恄宱宯偺幘姵傗嬝幘姵(僷乕僉儞僜儞昦傗廳徢嬝柍椡徢側偳)
嘍塀傟擼峓嵡(儔僋僫峓嵡:彫偝側柍徢忬偺擼峓嵡)
嘐壛楊
嘆乣嘋偼昦婥偵側傜側偄偲殝壓忈奞偼敪徢偟傑偣傫偑丄嘍丄嘐偵偮偄偰偼扤偱傕殝壓忈奞傪敪徢偡傞壜擻惈偑偁傝傑偡丅
嘍偺彫偝側塀傟擼峓嵡(儔僋僫峓嵡)偵偮偄偰偼丄70戙埲忋偺曽偱崅昿搙偱抦傜偢抦傜偢偺偆偪偵敪徢偟偰偄傑偡丅恎懱偺杻醿偼柍偄偺偵嵟嬤堸傒崬傒偑擄偟偔側偭偰偒偨丄岥偺摦偒偑撦偔側偭偨摍偺徢忬偑弌尰偡傞壜擻惈偑偁傝傑偡丅
傑偨丄崅楊幰偼壛楊偵敽偭偰彊乆偵懱椡傗嬝椡偑悐偊偰偟傑偄傑偡丅偙傟偼恎懱偺嬝擏偩偗偱側偔丄岥傗岮偺嬝擏傕彊乆偵掅壓偟偰偒傑偡丅嬝椡偺掅壓偵傛偭偰堸傒崬傒偺婡擻偑掅壓偟偰殝壓忈奞偵側偭偰偟傑偆偺偱偡丅
嘆怘傋偨傝堸傫偩傝偟偨帪偵傓偣傞丄奝偒崬傓
嘇怘屻偵醾偑憹偊傞
嘊怘屻偵醾偑棈傫偩傛偆側惡偑弌傞
嘋尵梩偑晄柧椖
嘍惡偑彫偝偄丄奝偑戝偒偔弌偣側偄
嘆乣嘊偼梫拲堄偱偡両
嘋丄嘍偼殝壓忈奞偺壜擻惈偑偁傝傑偡丅
偁側偨偺恎嬤側曽偵忋婰偺徢忬偺曽偼偄側偄偱偟傚偆偐丠
傕偟偙傟傜偺徢忬偵1偮偱傕摉偰偼傑傞曽偼堛椕婡娭偵憡択偟偨曽偑偄偄偐傕偟傟傑偣傫丅
偙偙傑偱撉傫偱捀偗傟偽殝壓忈奞偵偮偄偰偐側傝徻偟偔側偭偰偄傞偲巚偄傑偡
師偵梊杊曽朄偵偮偄偰偍榖偟偨偄偲巚偄傑偡丅
嘆戲嶳夛榖傪偡傞
崅楊偵側傞偲幮夛偐傜屒棫偟偰偟傑偆曽偑懡偔側偭偰偟傑偄傑偡丅巇帠傪偟偰偄傞帪偼條乆側恖偲榖偡婡夛偑偁傝傑偡偑丄掕擭戅怑傪婡偵夛榖偺夞悢偑嬌抂偵尭傞傛偆偱偡丅偦偆偡傞帠偱岥偺婡擻偑彊乆偵掅壓偟偰殝壓忈奞傪敪徢偟偰偟傑偄傑偡丅偦偆偄偭偨婡擻掅壓傪杊偖偨傔偵戲嶳夛榖傪偡傞帠偼婡擻堐帩偵寚偐偣側偄偲尵偊傑偡丅傑偨丄擣抦徢梊杊偵傕側傝傑偡丅
嘇僇儔僆働
岥偺婡擻傗岮偺婡擻丄攛婡擻傪曐偮偨傔偵僇儔僆働偼旕忢偵岠壥揑側梊杊曽朄偱偡両
巹帺恎丄僇儔僆働偼旕忢偵僆僗僗儊側梊杊曽朄偲峫偊偰偄傑偡
嘊殝壓懱憖
偦偺柤偺捠傝丄殝壓婡擻傪曐偮偨傔偵峫埬偝傟偨懱憖偱偡丅嬶懱揑偵偼丄
⑴庱傪夞偡
⑵尐傪夞偡
⑶岥傪戝偒偔奐偗丄嫮偔暵偠傞(偁乕丄傫乕乛奐岥丒暵岥)
⑷怬傪慜偵撍偒弌偟偨傝丄墶偵堷偔(偆乕丄偄乕偺塣摦乛撍弌丒墶堷偒)
⑸愩傪弌偟偰慜屻嵍塃忋壓偵摦偐偡
⑹懅悂偒(戝偒偔傆乕偭偲懅傪揻偔)
⑺僷僞僇儔敪惡(僷僞僇儔傪慺憗偔敪惡偡傞)
⑴乣⑺傪枅擔奺10夞偢偮峴偄傑偡丅


杮擔偼殝壓忈奞偵偮偄偰偍榖傪偟傑偟偨偑丄偄偐偑偱偟偨偐丠
彮偟暘偐傝偵偔偄強傕偁偭偨偐傕偟傟傑偣傫丅峏偵徻偟偔抦傝偨偄曽偼僐儊儞僩傪傛傠偟偔偍婅偄偟傑偡丅
偦傟偱偼傑偨丅
搷偺彆偱偟偨

僽儘僌儔儞僉儞僌嶲壛拞偱偡丅傕偟傛偗傟偽僋儕僢僋偟偰偔偩偝偄丅妶摦偺椼傒偵側傝傑偡

尵岅挳妎巑偺搷偺彆偱偡

尵岅挳妎巑偵偮偄偰偺愢柧偼偙偪傜
崱擔偼殝壓忈奞偵偮偄偰偍榖傪偟偨偄偲巚偄傑偡両
昦婥偵偮偄偰偺偍榖偱偡偺偱彮偟擄偟偄撪梕偱偡偑丄嵟屻傑偱撉傫偱捀偗傞偲婐偟偄偱偡

殝壓忈奞偼崅楊幰偵懡偄昦婥偱丄怘傋傞傕偺偑惂尷偝傟偨傝丄嵟埆偺応崌偼怘帠傪慡偔愛傟側偄忬懺偲側偭偰偟傑偄傑偡

偙偙偐傜偼偝傜偵徻偟偔彂偄偰偄偒偨偄偲巚偄傑偡

殝壓忈奞(偊傫偘偟傚偆偑偄丄Dysphagia)偲偼
乣殝壓偵偮偄偰乣
殝壓忈奞傪抦傞慜偵戝愗側帠偑丄惓忢側殝壓傪抦傞帠偱偡両
殝壓偼娙扨偵尵偆偲乽怘暔傪堸傒崬傓帠乿偱偡丅
偮傑傝丄殝壓忈奞偼堸傒崬傒偺忈奞偲側傝傑偡丅

堦尵偱怘傋傞偲尵偭偰傕丄幚偼堄幆偣偢偵恖娫偼戲嶳偺偙偲傪傗偭偰偄傑偡丅
暘偐傝傗偡偄傛偆偵殝壓偺棳傟傪壓偵彂偒傑偡丅
乣殝壓偺棳傟乣
嘆怘傋暔傪尒偰偦傟偑怘傋暔偲擣幆偟傑偡丅
嘇揔愗側戝偒偝偺岥傪奐偒丄怘傋暔傪岥偺拞偵愛傝偙傒傑偡丅
嘊帟偱姎傫偱欚殣偟傑偡丅偙偺帪偵愩傪婍梡偵摦偐偟偰堸傒崬傒傗偡偄宍偵怘傋暔傪惍偊傑偡丅(偙傟傪愱栧梡岅偱怘夠宍惉偲尵偄傑偡丅)
嘋愩傗岥奧(岥偺揤堜)傪嫹傔偰岥峯撪偺埑傪堦婥偵崅傔丄岮偵怘傋暔傪憲傝崬傒傑偡丅
嘍岆偭偰婥娗偵怘傋暔偑擖傝崬傑側偄傛偆偵岮傪嫹傔偨傝丄岮摢奧偱婥娗偵奧傪偟傑偡丅
嘐怘摴偺寰摦塣摦偵傛偭偰堓偵怘傋暔偑憲傝崬傑傟傑偡丅
偙傟偑殝壓偺堦楢偺棳傟偱偡丅偮傑傝丄偙偺堦楢偺棳傟偺偳偙偐偱婡擻掅壓偑婲偒偨帪偵殝壓忈奞偑敪徢偟傑偡丅
乣岆殝(偛偊傫)偵偮偄偰乣
堓傑偱偺憲傝崬傒偵幐攕偟偰丄怘傋暔偑搑拞偱婥娗偵棳傟崬傫偱偟傑偭偨忬懺傪岆殝(偛偊傫)偲尵偄傑偡丅岆殝偟偰偟傑偆偲岆殝惈攛墛(偛偊傫偣偄偼偄偊傫)偵側傞偙偲傕偁傝傑偡丅
岆殝惈攛墛偵側傞偲擖堾偟偰帯椕偑昁梫偲側傝傑偡丅
乣殝壓忈奞偺尨場乣
嘆擼峓嵡傗擼弌寣側偳偺擼寣娗忈奞
嘇惗傑傟偮偒偺婍幙揑堎忢傗婡擻晄慡側偳
嘊孹柊傗崹悋忬懺(怮偰偄傞傛偆側忬懺)
嘋恄宱宯偺幘姵傗嬝幘姵(僷乕僉儞僜儞昦傗廳徢嬝柍椡徢側偳)
嘍塀傟擼峓嵡(儔僋僫峓嵡:彫偝側柍徢忬偺擼峓嵡)
嘐壛楊
嘆乣嘋偼昦婥偵側傜側偄偲殝壓忈奞偼敪徢偟傑偣傫偑丄嘍丄嘐偵偮偄偰偼扤偱傕殝壓忈奞傪敪徢偡傞壜擻惈偑偁傝傑偡丅
嘍偺彫偝側塀傟擼峓嵡(儔僋僫峓嵡)偵偮偄偰偼丄70戙埲忋偺曽偱崅昿搙偱抦傜偢抦傜偢偺偆偪偵敪徢偟偰偄傑偡丅恎懱偺杻醿偼柍偄偺偵嵟嬤堸傒崬傒偑擄偟偔側偭偰偒偨丄岥偺摦偒偑撦偔側偭偨摍偺徢忬偑弌尰偡傞壜擻惈偑偁傝傑偡丅
傑偨丄崅楊幰偼壛楊偵敽偭偰彊乆偵懱椡傗嬝椡偑悐偊偰偟傑偄傑偡丅偙傟偼恎懱偺嬝擏偩偗偱側偔丄岥傗岮偺嬝擏傕彊乆偵掅壓偟偰偒傑偡丅嬝椡偺掅壓偵傛偭偰堸傒崬傒偺婡擻偑掅壓偟偰殝壓忈奞偵側偭偰偟傑偆偺偱偡丅
乣殝壓忈奞偺尒暘偗曽乣
嘆怘傋偨傝堸傫偩傝偟偨帪偵傓偣傞丄奝偒崬傓
嘇怘屻偵醾偑憹偊傞
嘊怘屻偵醾偑棈傫偩傛偆側惡偑弌傞
嘋尵梩偑晄柧椖
嘍惡偑彫偝偄丄奝偑戝偒偔弌偣側偄
嘆乣嘊偼梫拲堄偱偡両
嘋丄嘍偼殝壓忈奞偺壜擻惈偑偁傝傑偡丅
偁側偨偺恎嬤側曽偵忋婰偺徢忬偺曽偼偄側偄偱偟傚偆偐丠
傕偟偙傟傜偺徢忬偵1偮偱傕摉偰偼傑傞曽偼堛椕婡娭偵憡択偟偨曽偑偄偄偐傕偟傟傑偣傫丅
乣殝壓忈奞偺梊杊乣
偙偙傑偱撉傫偱捀偗傟偽殝壓忈奞偵偮偄偰偐側傝徻偟偔側偭偰偄傞偲巚偄傑偡

師偵梊杊曽朄偵偮偄偰偍榖偟偨偄偲巚偄傑偡丅
嘆戲嶳夛榖傪偡傞
崅楊偵側傞偲幮夛偐傜屒棫偟偰偟傑偆曽偑懡偔側偭偰偟傑偄傑偡丅巇帠傪偟偰偄傞帪偼條乆側恖偲榖偡婡夛偑偁傝傑偡偑丄掕擭戅怑傪婡偵夛榖偺夞悢偑嬌抂偵尭傞傛偆偱偡丅偦偆偡傞帠偱岥偺婡擻偑彊乆偵掅壓偟偰殝壓忈奞傪敪徢偟偰偟傑偄傑偡丅偦偆偄偭偨婡擻掅壓傪杊偖偨傔偵戲嶳夛榖傪偡傞帠偼婡擻堐帩偵寚偐偣側偄偲尵偊傑偡丅傑偨丄擣抦徢梊杊偵傕側傝傑偡丅
嘇僇儔僆働
岥偺婡擻傗岮偺婡擻丄攛婡擻傪曐偮偨傔偵僇儔僆働偼旕忢偵岠壥揑側梊杊曽朄偱偡両
巹帺恎丄僇儔僆働偼旕忢偵僆僗僗儊側梊杊曽朄偲峫偊偰偄傑偡

嘊殝壓懱憖
偦偺柤偺捠傝丄殝壓婡擻傪曐偮偨傔偵峫埬偝傟偨懱憖偱偡丅嬶懱揑偵偼丄
⑴庱傪夞偡
⑵尐傪夞偡
⑶岥傪戝偒偔奐偗丄嫮偔暵偠傞(偁乕丄傫乕乛奐岥丒暵岥)
⑷怬傪慜偵撍偒弌偟偨傝丄墶偵堷偔(偆乕丄偄乕偺塣摦乛撍弌丒墶堷偒)
⑸愩傪弌偟偰慜屻嵍塃忋壓偵摦偐偡
⑹懅悂偒(戝偒偔傆乕偭偲懅傪揻偔)
⑺僷僞僇儔敪惡(僷僞僇儔傪慺憗偔敪惡偡傞)
⑴乣⑺傪枅擔奺10夞偢偮峴偄傑偡丅
杮擔偼殝壓忈奞偵偮偄偰偍榖傪偟傑偟偨偑丄偄偐偑偱偟偨偐丠
彮偟暘偐傝偵偔偄強傕偁偭偨偐傕偟傟傑偣傫丅峏偵徻偟偔抦傝偨偄曽偼僐儊儞僩傪傛傠偟偔偍婅偄偟傑偡丅
偦傟偱偼傑偨丅
搷偺彆偱偟偨

僽儘僌儔儞僉儞僌嶲壛拞偱偡丅傕偟傛偗傟偽僋儕僢僋偟偰偔偩偝偄丅妶摦偺椼傒偵側傝傑偡
2018擭02寧09擔
崅師擼婡擻忈奞偭偰偳傫側昦婥丠
奆偝傫偙傫偵偪偼
杮擔偼丄乽崅師擼婡擻忈奞乿偵偮偄偰偍榖偟偨偄偲巚偄傑偡丅
奆偝傫偼崅師擼婡擻忈奞偲偄偆昦婥偼偛懚抦偱偡偐丠
崅師擼婡擻忈奞偲偼丄帠屘傗擼峓嵡丄擼弌寣側偳偺擼寣娗忈奞偵傛偭偰堷偒婲偙傞巚峫傗擣抦偺忈奞偱偡丅
嬤擭丄悽娫偱傕榖戣偲偟偰彮偟偢偮庢傝忋偘傜傟傞傛偆偵側偭偰偒偨偺偱丄偛懚抦偺曽傕偄傞偺偱偼側偄偱偟傚偆偐丠
偙偺儁乕僕偱偼崅師擼婡擻忈奞偺徢忬傗幚嵺偵偮偄偰彂偒偨偄偲巚偄傑偡
搑拞偱偐側傝愱栧揑側榖偵側傞偲偙傠傕偁傞偲巚偄傑偡偑丄擄偟偄強偼棳偟偰壓偝偄
堦墳丄弌棃傞偩偗暘偐傝傗偡偔彂偒偨偄偲巚偄傑偡
崙偑掕傔偰偄傞崅師擼婡擻忈奞偺徢忬偼丄
嘆拲堄忈奞
嘇婰壇忈奞
嘊悑峴婡擻忈奞
嘋幮夛揑峴摦忈奞
偲側偭偰偄傑偡丅
偙傟傜偺拞偵偼
丒幐岅徢
丒幐峴徢
丒幐擣徢
丒敿懁嬻娫柍帇
丒抧帍揑忈奞
側偳偺徢忬傕娷傑傟傑偡丅
偄偒側傝娍帤偩傜偗偺擄偟偄尵梩偑弌偰偒傑偟偨偹 徫
徫
丒婰壇忈奞偼壗偲側偔奆偝傫偛憐憸偑偮偔偲巚偄傑偡丅
丒拲堄忈奞偲偼娙扨偵愢柧偡傞偲丄嘆拲堄偺帩懕偑擄偟偄丄嘇戲嶳偺慖戰巿偺拞偐傜堦偮偺暔傪尒偮偗傞帠偑擄偟偄丄嘊堦偐強偵廤拞偟偰偟傑偄懠偺応強偵堄幆傪岦偗傞帠偑擄偟偄丄嘋2偮偺帠傪摨帪偵峴偆帠偑擄偟偄丄側偳偺徢忬偑拲堄忈奞偱偡丅
丒悑峴婡擻忈奞偲偼丄帺暘偱寁夋傪偨偰丄偦偺偨傔偺棳傟傪嶌惉偟丄幚嵺偵峴摦偟丄寢壥傪専徹偟梷惂丒廋惓傪偡傞擻椡偱偡丅
傕偭偲嬶懱揑偵偐偮娙扨偵尵偆偲丄椏棟傗ATM憖嶌側偳擔忢惗妶偱昁偢峴偆傛偆側帠偑擄偟偔側傞忬懺偱偡丅
丒幮夛揑峴摦忈奞偲偼丄梸媮丒姶忣傪梷惂偡傞椡傗夛榖擻椡丒堄梸偑掅壓偟丄屌幏丒埶懚丒戅峴丒梷烼側偳偺峴摦傗忬懺偑尒傜傟傞帠偱偡丅
僐儈儏僯働乕僔儑儞擻椡傗堄梸偑掅壓偟偨傛偆側忬懺偱偡偹丅
崅師擼婡擻忈奞偺弌尰徢忬偲昿搙
⑴幐岅徢乧56.9%
⑵拲堄忈奞乧29.8%
⑶婰壇忈奞乧26.2%
⑷峴摦偲忣弿偺忈奞乧20.4%
⑸敿懁嬻娫柍帇乧20.2%
⑹悑峴婡擻忈奞乧16.0%
⑺幐峴乧11.1%
⑻敿懁恎懱幐擣乧5.9%
⑼抧帍揑忈奞乧5.9%
⑽幐擣乧5.1%
(暯惉11擭搙搶嫗搒崅師擼婡擻忈奞幰幚懺挷嵏曬崘彂傛傝)
崅師擼婡擻忈奞偺尨場
⑴擼寣娗忈奞乧79.7%
⑵摢晹奜彎乧10.1%
⑶擼庮釃乧4.2%
⑷擼墛乧1.5%
⑸掅巁慺擼徢乧1.1%
⑹傾儖僐乕儖徢乧0.7%
⑺偦偺懠乧2.7%
(暯惉11擭搙搶嫗搒崅師擼婡擻忈奞幰幚懺挷嵏曬崘彂傛傝)
偲側偭偰偄傑偡丅
嘆愱栧揑側昡壙
崅師擼婡擻忈奞偺昡壙偵偼愱栧揑側昡壙偑懡悢偁傝傑偡丅
TMT丄BADS丄RBMT丄WAIS-嘨丄BIT丄CAT側偳乧嫇偘傟偽懠偵傕偐側傝偺悢偺専嵏偑偁傝傑偡丅
偙傟傜偺専嵏偼愱栧揑側抦幆偑昁梫偱偡偺偱丄傕偟崅師擼忈奞偑媈傢傟傞応崌偼偍嬤偔偺愱栧婡娭枖偼昦堾傪庴恌偡傞帠傪偍姪傔偟傑偡丅
嘇擔忢惗妶傗巇帠応柺偺娤嶡
崅師擼婡擻忈奞偼擔忢惗妶傪拲堄怺偔娤嶡偡傞偲敪尒偡傞帠偑弌棃傑偡丅
埲壓偺崁栚偵摉偰偼傑傞曽偼梫拲堄偱偡丅
丒擼懖拞偵側偭偨帠偑偁傞
丒暔朰傟偑懡偔側偭偨傛偆偵姶偠傞
丒俀偮偺帠傪摨帪偵弌棃側偔側偭偨
丒尵梩偑弌偰偙側偄帠偑偁傞
丒壠帠偑崱傑偱傛傝帪娫偑偐偐傞
丒偍嬥偺寁嶼偑弌棃側偄
丒暔傗暻偵傛偔傇偮偐傞傛偆偵側偭偨
丒廤拞椡偑懕偐側偄
丒摴弴傗応強傪妎偊傟側偔側偭偨
偙傟傜偺徢忬偑摉偰偼傑傞曽偼梫拲堄偱偡丅
崅師擼婡擻忈奞偺壜擻惈偑偁傞偺偱丄傕偟怱攝側曽偼嬤椬偺堛椕婡娭傪庴恌偟偰壓偝偄丅


崱夞偼崅師擼婡擻忈奞偵偮偄偰偍榖傪偝偣偰捀偒傑偟偨丅
崅師擼婡擻忈奞偼擼寣娗忈奞偵側偭偰昁偢弌傞徢忬偲偄偆栿偱偼柍偄偱偡偑丄寉徢偺応崌尒棊偲偝傟傗偡偄徢忬偱偡丅
彮偟偱傕抦偭偰偄傞偩偗偱丄偄偮偐恎偺夞傝偱栶偵棫偮帪偑偔傞偐傕偟傟側偄偱偡偹丅
偦傟偱偼傑偨丅
搷偺彆偱偟偨

僽儘僌儔儞僉儞僌嶲壛拞偱偡丅傕偟傛偗傟偽僋儕僢僋偟偰偔偩偝偄丅妶摦偺椼傒偵側傝傑偡

杮擔偼丄乽崅師擼婡擻忈奞乿偵偮偄偰偍榖偟偨偄偲巚偄傑偡丅
奆偝傫偼崅師擼婡擻忈奞偲偄偆昦婥偼偛懚抦偱偡偐丠
崅師擼婡擻忈奞偲偼丄帠屘傗擼峓嵡丄擼弌寣側偳偺擼寣娗忈奞偵傛偭偰堷偒婲偙傞巚峫傗擣抦偺忈奞偱偡丅
嬤擭丄悽娫偱傕榖戣偲偟偰彮偟偢偮庢傝忋偘傜傟傞傛偆偵側偭偰偒偨偺偱丄偛懚抦偺曽傕偄傞偺偱偼側偄偱偟傚偆偐丠

偙偺儁乕僕偱偼崅師擼婡擻忈奞偺徢忬傗幚嵺偵偮偄偰彂偒偨偄偲巚偄傑偡

搑拞偱偐側傝愱栧揑側榖偵側傞偲偙傠傕偁傞偲巚偄傑偡偑丄擄偟偄強偼棳偟偰壓偝偄

堦墳丄弌棃傞偩偗暘偐傝傗偡偔彂偒偨偄偲巚偄傑偡

崅師擼婡擻忈奞偲偼
崙偑掕傔偰偄傞崅師擼婡擻忈奞偺徢忬偼丄
嘆拲堄忈奞
嘇婰壇忈奞
嘊悑峴婡擻忈奞
嘋幮夛揑峴摦忈奞
偲側偭偰偄傑偡丅
偙傟傜偺拞偵偼
丒幐岅徢
丒幐峴徢
丒幐擣徢
丒敿懁嬻娫柍帇
丒抧帍揑忈奞
側偳偺徢忬傕娷傑傟傑偡丅
偄偒側傝娍帤偩傜偗偺擄偟偄尵梩偑弌偰偒傑偟偨偹
 徫
徫丒婰壇忈奞偼壗偲側偔奆偝傫偛憐憸偑偮偔偲巚偄傑偡丅
丒拲堄忈奞偲偼娙扨偵愢柧偡傞偲丄嘆拲堄偺帩懕偑擄偟偄丄嘇戲嶳偺慖戰巿偺拞偐傜堦偮偺暔傪尒偮偗傞帠偑擄偟偄丄嘊堦偐強偵廤拞偟偰偟傑偄懠偺応強偵堄幆傪岦偗傞帠偑擄偟偄丄嘋2偮偺帠傪摨帪偵峴偆帠偑擄偟偄丄側偳偺徢忬偑拲堄忈奞偱偡丅
丒悑峴婡擻忈奞偲偼丄帺暘偱寁夋傪偨偰丄偦偺偨傔偺棳傟傪嶌惉偟丄幚嵺偵峴摦偟丄寢壥傪専徹偟梷惂丒廋惓傪偡傞擻椡偱偡丅
傕偭偲嬶懱揑偵偐偮娙扨偵尵偆偲丄椏棟傗ATM憖嶌側偳擔忢惗妶偱昁偢峴偆傛偆側帠偑擄偟偔側傞忬懺偱偡丅
丒幮夛揑峴摦忈奞偲偼丄梸媮丒姶忣傪梷惂偡傞椡傗夛榖擻椡丒堄梸偑掅壓偟丄屌幏丒埶懚丒戅峴丒梷烼側偳偺峴摦傗忬懺偑尒傜傟傞帠偱偡丅
僐儈儏僯働乕僔儑儞擻椡傗堄梸偑掅壓偟偨傛偆側忬懺偱偡偹丅
崅師擼婡擻忈奞偺弌尰徢忬偲昿搙
⑴幐岅徢乧56.9%
⑵拲堄忈奞乧29.8%
⑶婰壇忈奞乧26.2%
⑷峴摦偲忣弿偺忈奞乧20.4%
⑸敿懁嬻娫柍帇乧20.2%
⑹悑峴婡擻忈奞乧16.0%
⑺幐峴乧11.1%
⑻敿懁恎懱幐擣乧5.9%
⑼抧帍揑忈奞乧5.9%
⑽幐擣乧5.1%
(暯惉11擭搙搶嫗搒崅師擼婡擻忈奞幰幚懺挷嵏曬崘彂傛傝)
崅師擼婡擻忈奞偺尨場
⑴擼寣娗忈奞乧79.7%
⑵摢晹奜彎乧10.1%
⑶擼庮釃乧4.2%
⑷擼墛乧1.5%
⑸掅巁慺擼徢乧1.1%
⑹傾儖僐乕儖徢乧0.7%
⑺偦偺懠乧2.7%
(暯惉11擭搙搶嫗搒崅師擼婡擻忈奞幰幚懺挷嵏曬崘彂傛傝)
偲側偭偰偄傑偡丅
徢忬偺昡壙
嘆愱栧揑側昡壙
崅師擼婡擻忈奞偺昡壙偵偼愱栧揑側昡壙偑懡悢偁傝傑偡丅
TMT丄BADS丄RBMT丄WAIS-嘨丄BIT丄CAT側偳乧嫇偘傟偽懠偵傕偐側傝偺悢偺専嵏偑偁傝傑偡丅
偙傟傜偺専嵏偼愱栧揑側抦幆偑昁梫偱偡偺偱丄傕偟崅師擼忈奞偑媈傢傟傞応崌偼偍嬤偔偺愱栧婡娭枖偼昦堾傪庴恌偡傞帠傪偍姪傔偟傑偡丅
嘇擔忢惗妶傗巇帠応柺偺娤嶡
崅師擼婡擻忈奞偼擔忢惗妶傪拲堄怺偔娤嶡偡傞偲敪尒偡傞帠偑弌棃傑偡丅
埲壓偺崁栚偵摉偰偼傑傞曽偼梫拲堄偱偡丅
丒擼懖拞偵側偭偨帠偑偁傞
丒暔朰傟偑懡偔側偭偨傛偆偵姶偠傞
丒俀偮偺帠傪摨帪偵弌棃側偔側偭偨
丒尵梩偑弌偰偙側偄帠偑偁傞
丒壠帠偑崱傑偱傛傝帪娫偑偐偐傞
丒偍嬥偺寁嶼偑弌棃側偄
丒暔傗暻偵傛偔傇偮偐傞傛偆偵側偭偨
丒廤拞椡偑懕偐側偄
丒摴弴傗応強傪妎偊傟側偔側偭偨
偙傟傜偺徢忬偑摉偰偼傑傞曽偼梫拲堄偱偡丅
崅師擼婡擻忈奞偺壜擻惈偑偁傞偺偱丄傕偟怱攝側曽偼嬤椬偺堛椕婡娭傪庴恌偟偰壓偝偄丅
崱夞偼崅師擼婡擻忈奞偵偮偄偰偍榖傪偝偣偰捀偒傑偟偨丅
崅師擼婡擻忈奞偼擼寣娗忈奞偵側偭偰昁偢弌傞徢忬偲偄偆栿偱偼柍偄偱偡偑丄寉徢偺応崌尒棊偲偝傟傗偡偄徢忬偱偡丅
彮偟偱傕抦偭偰偄傞偩偗偱丄偄偮偐恎偺夞傝偱栶偵棫偮帪偑偔傞偐傕偟傟側偄偱偡偹丅
偦傟偱偼傑偨丅
搷偺彆偱偟偨

僽儘僌儔儞僉儞僌嶲壛拞偱偡丅傕偟傛偗傟偽僋儕僢僋偟偰偔偩偝偄丅妶摦偺椼傒偵側傝傑偡
2018擭02寧06擔
幐岅徢偭偰壗丠乣昦婥偵偮偄偰乣
奆偝傫偙傫偵偪偼
擔乆丄尵岅挳妎巑偲偟偰昦堾偱摥偄偰偄傞搷偺彆偲尵偄傑偡
崱擔偼幐岅徢偵偮偄偰偍榖偟偟偨偄偲巚偄傑偡丅
奆偝傫偑幐岅徢偲偄偆暥帤傪尒傞偲丄尵梩偑慡偔榖偣側偔側傞忬懺偵巚傢傟傞偐傕偟傟傑偣傫丅

偱傕幚嵺偺幐岅徢偼徢忬偺弌曽傗掱搙偑條乆側傫偱偡
徢忬偑寉偄曽偼傎偲傫偳夛榖偵崲傜側偄掱搙偱偡偑丄徢忬偑廳偄曽偼堦尵傕尵梩偑弌偢丄榖偺撪梕傕棟夝弌棃側偄偲偄偆曽傕偄傑偡丅
偙偺儁乕僕偱偼幐岅徢偺尨場傗徢忬偵偮偄偰偍榖傪偟偰偄偒傑偡

 僗億儞僒乕僪儕儞僋
僗億儞僒乕僪儕儞僋
乵尨場乶
庡偵擼弌寣丄擼峓嵡側偳偺擼寣娗忈奞偵傛偭偰擼偺尵岅婡擻偺拞悤偑懝彎偝傟傞帠偱弌尰偟傑偡丅
偮傑傝丄擼埲奜偺昦婥偱幐岅徢偵側傞帠偼偁傝傑偣傫丅
乵徢忬乶
崅師擼婡擻忈奞偺1庬偱丄尵岅婡擻偺乽暦偔乿乽榖偡乿乽撉傓乿乽彂偔乿乽悇榑偡傞乿偲偄偭偨婡擻偑忈奞偝傟傑偡丅
(仸崅師擼婡擻忈奞偵偮偄偰偼暿儁乕僕偱偍榖偟偝偣偰捀偒傑偡)
亂幐岅徢偺嬶懱揑側徢忬亃
嘆憡庤偑尵偭偰偄傞帠偑棟夝偱偒側偔側傞丅
嘇尵梩偑巚偄弌偣側偄丄傑偨偼暿偺尵梩傪敪偟偰偟傑偆丅
嘊暥帤偑撉傔側偄丅
嘋暥帤偑彂偗側偄丅
嘍揔愗側敾抐偑弌棃側偔側傞丅
嘐寁嶼偑弌棃側偔側傞丅
乵庡側擼偺懝彎晹埵乶
嘆慜摢梩:擼偺慜曽偺晹暘偱偡丅
嘇懁摢梩:擼偺嵍塃懁曽偺晹暘偱偡丅
嘊摢捀梩:擼偺忋懁偺晹暘偱偡丅
嘋旂幙壓:擼偺撪懁偺晹暘偱偡丅
偙偺懝彎晹埵傪尒偰偄偨偩偗傟偽丄擼偺戝晹暘偱幐岅徢偵側傞壜擻惈偑偁傞帠偑暘偐傞偲巚偄傑偡
偨偩偟丄傎偲傫偳偺曽偱嵍擼偺懝彎偱偟偐幐岅徢偵偼側傝傑偣傫丅
傑傟偵塃擼偺懝彎偱幐岅徢偵側傞曽傕偄傑偡偑丄戝晹暘偺曽偼嵍擼偵尵岅拞悤偑懚嵼偡傞偲峫偊傜傟偰偄傑偡丅
懝彎晹埵傪傑偲傔傞偲乧
嵍擼偺慜摢梩丄懁摢梩丄摢捀梩丄旂幙壓
偱幐岅徢偵側傞壜擻惈偑偁傝傑偡丅
擼偵僟儊乕僕偑側偄忬懺偱榖偟偑弌棃偵偔偔側偭偨応崌偼丄偦偺懠偺昦婥乮惛恄幘姵側偳乯傪媈偭偨曽偑偄偄偐傕偟傟傑偣傫
偙傟傜偺徢忬偼屄恖嵎偑偁傞偺偱丄堦奣偵慡偰弌尰偡傞偲偄偆栿偱偼側偄偺偱偡偑丄懡偐傟彮側偐傟幐岅徢偺曽偵偼傒傜傟傑偡丅
亂擼偺懝彎晹埵偵傛傞徢忬暘椶亃
幐岅徢偼擼偺懝彎偟偨晹埵偵傛偭偰堎側偭偨徢忬偑弌尰偟傑偡丅
椺偊偽丄
丒慜摢梩偺懝彎丗棟夝偼椙偄偑丄僗儉乕僘偵夛榖偑偱偒側偔側傞丅
丒懁摢梩偺懝彎丗棟夝偑擄偟偄偑丄僗儉乕僘側庴偗摎偊偑偱偒傞丅
丒摢捀梩偺懝彎丗娍帤偼撉傔傞偑丄壖柤偑暘偐傜側偔側傞丅
偙傟傜偼偛偔堦晹偺尷嬊偟偨徢忬徯夘偱偡丅幚嵺偵偼條乆側徢忬偑暋崌揑偵弌尰偟傑偡丅
乮仸愱栧揑側徢忬暘椶偼暿儁乕僕偱徯夘偟偨偄偲巚偄傑偡丅乯
亂傕偟偁側偨偑尵梩偑弌偵偔偄忬懺偵側偭偨傜偳偆偡傟偽偄偄偺丠亃
柪傢偢丄偐偐傝偮偗偺昦堾傊憡択偟傑偟傚偆両
彫偝側屄恖昦堾偱偼傑傟偵尒敳偗側偄帠傕偁傞偐傕偟傟傑偣傫偑丄傎偲傫偳偺応崌偼専嵏傪偟偰捀偗傞偲巚偄傑偡丅
崱擔偼幐岅徢偵偮偄偰偍榖傪偝偣偰偄偨偩偒傑偟偨丅
傕偭偲徻偟偔抦傝偨偄曽偼僐儊儞僩傪壓偝偄丅
偦傟偱偼傑偨丅搷偺彆偱偟偨

僽儘僌儔儞僉儞僌嶲壛拞偱偡丅傕偟傛偗傟偽僋儕僢僋偟偰偔偩偝偄丅妶摦偺椼傒偵側傝傑偡



擔乆丄尵岅挳妎巑偲偟偰昦堾偱摥偄偰偄傞搷偺彆偲尵偄傑偡

崱擔偼幐岅徢偵偮偄偰偍榖偟偟偨偄偲巚偄傑偡丅
奆偝傫偑幐岅徢偲偄偆暥帤傪尒傞偲丄尵梩偑慡偔榖偣側偔側傞忬懺偵巚傢傟傞偐傕偟傟傑偣傫丅

偱傕幚嵺偺幐岅徢偼徢忬偺弌曽傗掱搙偑條乆側傫偱偡

徢忬偑寉偄曽偼傎偲傫偳夛榖偵崲傜側偄掱搙偱偡偑丄徢忬偑廳偄曽偼堦尵傕尵梩偑弌偢丄榖偺撪梕傕棟夝弌棃側偄偲偄偆曽傕偄傑偡丅
偙偺儁乕僕偱偼幐岅徢偺尨場傗徢忬偵偮偄偰偍榖傪偟偰偄偒傑偡

幐岅徢乮偟偮偛偟傚偆丄aphasia乯
乵尨場乶
庡偵擼弌寣丄擼峓嵡側偳偺擼寣娗忈奞偵傛偭偰擼偺尵岅婡擻偺拞悤偑懝彎偝傟傞帠偱弌尰偟傑偡丅
偮傑傝丄擼埲奜偺昦婥偱幐岅徢偵側傞帠偼偁傝傑偣傫丅
乵徢忬乶
崅師擼婡擻忈奞偺1庬偱丄尵岅婡擻偺乽暦偔乿乽榖偡乿乽撉傓乿乽彂偔乿乽悇榑偡傞乿偲偄偭偨婡擻偑忈奞偝傟傑偡丅
(仸崅師擼婡擻忈奞偵偮偄偰偼暿儁乕僕偱偍榖偟偝偣偰捀偒傑偡)
亂幐岅徢偺嬶懱揑側徢忬亃
嘆憡庤偑尵偭偰偄傞帠偑棟夝偱偒側偔側傞丅
嘇尵梩偑巚偄弌偣側偄丄傑偨偼暿偺尵梩傪敪偟偰偟傑偆丅
嘊暥帤偑撉傔側偄丅
嘋暥帤偑彂偗側偄丅
嘍揔愗側敾抐偑弌棃側偔側傞丅
嘐寁嶼偑弌棃側偔側傞丅
乵庡側擼偺懝彎晹埵乶
嘆慜摢梩:擼偺慜曽偺晹暘偱偡丅
嘇懁摢梩:擼偺嵍塃懁曽偺晹暘偱偡丅
嘊摢捀梩:擼偺忋懁偺晹暘偱偡丅
嘋旂幙壓:擼偺撪懁偺晹暘偱偡丅
偙偺懝彎晹埵傪尒偰偄偨偩偗傟偽丄擼偺戝晹暘偱幐岅徢偵側傞壜擻惈偑偁傞帠偑暘偐傞偲巚偄傑偡

偨偩偟丄傎偲傫偳偺曽偱嵍擼偺懝彎偱偟偐幐岅徢偵偼側傝傑偣傫丅
傑傟偵塃擼偺懝彎偱幐岅徢偵側傞曽傕偄傑偡偑丄戝晹暘偺曽偼嵍擼偵尵岅拞悤偑懚嵼偡傞偲峫偊傜傟偰偄傑偡丅
懝彎晹埵傪傑偲傔傞偲乧
嵍擼偺慜摢梩丄懁摢梩丄摢捀梩丄旂幙壓
偱幐岅徢偵側傞壜擻惈偑偁傝傑偡丅
擼偵僟儊乕僕偑側偄忬懺偱榖偟偑弌棃偵偔偔側偭偨応崌偼丄偦偺懠偺昦婥乮惛恄幘姵側偳乯傪媈偭偨曽偑偄偄偐傕偟傟傑偣傫
偙傟傜偺徢忬偼屄恖嵎偑偁傞偺偱丄堦奣偵慡偰弌尰偡傞偲偄偆栿偱偼側偄偺偱偡偑丄懡偐傟彮側偐傟幐岅徢偺曽偵偼傒傜傟傑偡丅
亂擼偺懝彎晹埵偵傛傞徢忬暘椶亃
幐岅徢偼擼偺懝彎偟偨晹埵偵傛偭偰堎側偭偨徢忬偑弌尰偟傑偡丅
椺偊偽丄
丒慜摢梩偺懝彎丗棟夝偼椙偄偑丄僗儉乕僘偵夛榖偑偱偒側偔側傞丅
丒懁摢梩偺懝彎丗棟夝偑擄偟偄偑丄僗儉乕僘側庴偗摎偊偑偱偒傞丅
丒摢捀梩偺懝彎丗娍帤偼撉傔傞偑丄壖柤偑暘偐傜側偔側傞丅
偙傟傜偼偛偔堦晹偺尷嬊偟偨徢忬徯夘偱偡丅幚嵺偵偼條乆側徢忬偑暋崌揑偵弌尰偟傑偡丅
乮仸愱栧揑側徢忬暘椶偼暿儁乕僕偱徯夘偟偨偄偲巚偄傑偡丅乯
亂傕偟偁側偨偑尵梩偑弌偵偔偄忬懺偵側偭偨傜偳偆偡傟偽偄偄偺丠亃
柪傢偢丄偐偐傝偮偗偺昦堾傊憡択偟傑偟傚偆両
彫偝側屄恖昦堾偱偼傑傟偵尒敳偗側偄帠傕偁傞偐傕偟傟傑偣傫偑丄傎偲傫偳偺応崌偼専嵏傪偟偰捀偗傞偲巚偄傑偡丅
崱擔偼幐岅徢偵偮偄偰偍榖傪偝偣偰偄偨偩偒傑偟偨丅
傕偭偲徻偟偔抦傝偨偄曽偼僐儊儞僩傪壓偝偄丅
偦傟偱偼傑偨丅搷偺彆偱偟偨
僽儘僌儔儞僉儞僌嶲壛拞偱偡丅傕偟傛偗傟偽僋儕僢僋偟偰偔偩偝偄丅妶摦偺椼傒偵側傝傑偡