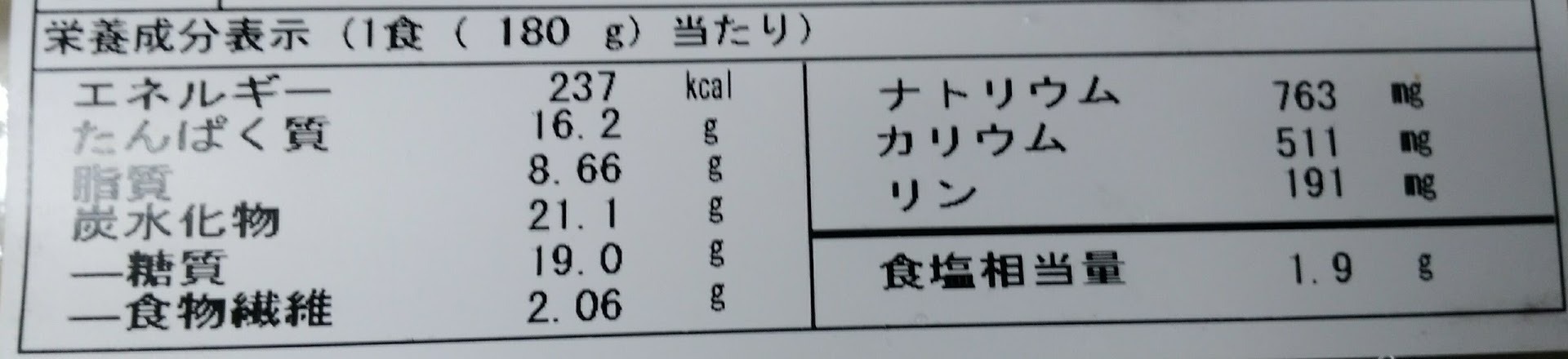
怴婯婰帠偺搳峞傪峴偆偙偲偱丄旕昞帵偵偡傞偙偲偑壜擻偱偡丅
2018擭12寧20擔
偄偮寣摐帺屓應掕傪偡傟偽傛偄偺偐丠
挬怘慜偺寣摐抣乮嬻暊帪寣摐抣乯偼枅擔偺曄摦偑斾妑揑彮側偔埨掕偟偰偄傞偺偱丄
寣摐僐儞僩儘乕儖偺巜昗偲偟偰傛偔梡偄傜傟傑偡丅
嬻暊帪寣摐抣偑偦傟傎偳崅偔側偔偰傕怘屻偵崅偔側傞応崌傕偁傝傑偡偺偱丄
帪偵偼怘屻1帪娫偁傞偄偼2帪娫偺寣摐抣傪應掕偡傞偙偲傕昁梫偱偡丅
1曽摐擜昦偺曽偱寣摐抣偺曄摦偑戝偒偔丄偦偺僀儞僗儕儞偑偦偺曄摦偵娭學偟偰偄傞偺偐傪抦傞偨傔偵丄
晳怘慜丒怘屻偵寣摐應掕偑昁梫側帪傕偁傝傑偡丅
偝傜偵壓棢備偁敪擬偺偁傞帪丄怘梸偑側偄帪傗懱挷偑巚傢偟偔側偄帪乮僔僢僋僨僀乯偼丄
寣摐帺屓應掕偑僀儞僗儕儞拲幩偺検傗曽朄偺曄峏傪敾抐偡傞偺偵栶棫偪傑偡丅
寣摐應掕偺夞悢傗應掕帪娫偼庡帯堛偲傛偔憡択偟傑偟傚偆丅
寣摐帺屓應掕偱摼傜傟偨寣摐抣偼昁偢婰榐偟偰庡帯堛偵傒偣丄巜摫傪庴偗傞傛偆偵偟傑偟傚偆丅
寣摐僐儞僩儘乕儖偺巜昗偲偟偰傛偔梡偄傜傟傑偡丅
嬻暊帪寣摐抣偑偦傟傎偳崅偔側偔偰傕怘屻偵崅偔側傞応崌傕偁傝傑偡偺偱丄
帪偵偼怘屻1帪娫偁傞偄偼2帪娫偺寣摐抣傪應掕偡傞偙偲傕昁梫偱偡丅
1曽摐擜昦偺曽偱寣摐抣偺曄摦偑戝偒偔丄偦偺僀儞僗儕儞偑偦偺曄摦偵娭學偟偰偄傞偺偐傪抦傞偨傔偵丄
晳怘慜丒怘屻偵寣摐應掕偑昁梫側帪傕偁傝傑偡丅
偝傜偵壓棢備偁敪擬偺偁傞帪丄怘梸偑側偄帪傗懱挷偑巚傢偟偔側偄帪乮僔僢僋僨僀乯偼丄
寣摐帺屓應掕偑僀儞僗儕儞拲幩偺検傗曽朄偺曄峏傪敾抐偡傞偺偵栶棫偪傑偡丅
寣摐應掕偺夞悢傗應掕帪娫偼庡帯堛偲傛偔憡択偟傑偟傚偆丅
寣摐帺屓應掕偱摼傜傟偨寣摐抣偼昁偢婰榐偟偰庡帯堛偵傒偣丄巜摫傪庴偗傞傛偆偵偟傑偟傚偆丅
2018擭12寧19擔
摐擜昦偺恌抐偵娭偡傞棷堄揰
摐擜昦偺恌抐偵偮偄偰偼丄偄偔偮偐偺棷堄揰偑偁傝傑偡丅
崱擔偼丄乽摐擜昦偺恌抐偵娭偡傞棷堄揰乿偵偮偄偰偍榖偟傑偡丅
亂摐擜昦偺恌抐偵娭偡傞棷堄揰亃
侾丏擜摐専嵏偼丄恡偺僽僪僂摐攔煏鑷抣傗撪暈拞偺栻嵻偵傛偭偰塭嬁傪庴偗傞偨傔丄
丂丂摐擜昦偺恌抐偵偼梡偄傑偣傫丅
丂丂妋掕恌抐偵偼寣摐専嵏偑昁恵偱偡丅
俀丏嘥宆摐擜昦偼丄敪徢帪偵柧椖側摐擜昦偺徢忬偑擣傔傜傟傞応崌偑懡偄偺偱丄
丂丂敪徢帪揰傪偼偭偒傝悇掕偟摼傞偙偲偑懡偔偁傝傑偡丅
俁丏寑徢嘥宆摐擜昦偱偼丄姶朻條徢忬丄暊晹徢忬偑晇乆70亾埲忋偺姵幰偱傒傜傟傞偙偲偵拲堄傪梫偟傑偡丅
丂丂傑偨丄崅寣摐偵斾傋偰HbA1c抣偑晄掁傝崌偄偵掅偄偙偲傕摿挜偱偡丅
係丏嘦宆摐擜昦偼懡偔偺応崌丄柍徢忬偐徢忬偑偁偭偰傕寉偄偺偱丄摐擜昦偲恌抐偝傟偨帪揰偱丄
丂丂偡偱偵摿桳偺崌暪徢乮栐枌徢丄恡徢丄恄宱忈奞乯傪傕偭偰偄傞偙偲偑傑傟偱偼偁傝傑偣傫丅
俆丏偙傟傜崌暪徢傪傕偮曽偼丄偦偺崌暪徢偺昦婜偵傛偭偰帯椕曽恓偑懡彮堎側傞偺偱丄
丂丂恌抐偺嵺偵偼昁偢崌暪徢偺桳柍丒掱搙傪専嵏偟傑偡丅
俇丏摐擜昦偼帯椕偡傞昦婥偱偼側偄偺偱丄寛偟偰捠堾乮庴恌乯傪拞抐偟側偄傛偆偵偟傑偡丅
丂丂
丂
崱擔偼丄乽摐擜昦偺恌抐偵娭偡傞棷堄揰乿偵偮偄偰偍榖偟傑偡丅
亂摐擜昦偺恌抐偵娭偡傞棷堄揰亃
侾丏擜摐専嵏偼丄恡偺僽僪僂摐攔煏鑷抣傗撪暈拞偺栻嵻偵傛偭偰塭嬁傪庴偗傞偨傔丄
丂丂摐擜昦偺恌抐偵偼梡偄傑偣傫丅
丂丂妋掕恌抐偵偼寣摐専嵏偑昁恵偱偡丅
俀丏嘥宆摐擜昦偼丄敪徢帪偵柧椖側摐擜昦偺徢忬偑擣傔傜傟傞応崌偑懡偄偺偱丄
丂丂敪徢帪揰傪偼偭偒傝悇掕偟摼傞偙偲偑懡偔偁傝傑偡丅
俁丏寑徢嘥宆摐擜昦偱偼丄姶朻條徢忬丄暊晹徢忬偑晇乆70亾埲忋偺姵幰偱傒傜傟傞偙偲偵拲堄傪梫偟傑偡丅
丂丂傑偨丄崅寣摐偵斾傋偰HbA1c抣偑晄掁傝崌偄偵掅偄偙偲傕摿挜偱偡丅
係丏嘦宆摐擜昦偼懡偔偺応崌丄柍徢忬偐徢忬偑偁偭偰傕寉偄偺偱丄摐擜昦偲恌抐偝傟偨帪揰偱丄
丂丂偡偱偵摿桳偺崌暪徢乮栐枌徢丄恡徢丄恄宱忈奞乯傪傕偭偰偄傞偙偲偑傑傟偱偼偁傝傑偣傫丅
俆丏偙傟傜崌暪徢傪傕偮曽偼丄偦偺崌暪徢偺昦婜偵傛偭偰帯椕曽恓偑懡彮堎側傞偺偱丄
丂丂恌抐偺嵺偵偼昁偢崌暪徢偺桳柍丒掱搙傪専嵏偟傑偡丅
俇丏摐擜昦偼帯椕偡傞昦婥偱偼側偄偺偱丄寛偟偰捠堾乮庴恌乯傪拞抐偟側偄傛偆偵偟傑偡丅
丂丂
丂
2018擭11寧21擔
枬惈崌暪徢丂乣崅師婡擻忈奞乣
杮擔偼丄乽崅師婡擻忈奞乿偵偮偄偰偍榖偟傑偡丅
丒崅師婡擻忈奞偵偼擣抦婡擻掅壓傗偆偮忬懺偑娷傑傟傞丅
丒擣抦擻椡偺掅壓偼丄崅擭楊丄HbA1c偺崅抧側徢椺丄ADL傗QOL偺掅壓偟偨徢椺偱尠挊偱偁傝丄
丂寣摐僐儞僩儘乕儖偼擼婡擻掅壓梊杊偺偨傔偵傕廳梫偱偁傞丅
丒崅楊摐擜昦偺擣抦徢偼丄僐儞僩儘乕儖傪埆壔偝偣傞偲偲傕偵丄働傾偺忋偱傕戝偒側栤戣偲側傞丅
丒崅楊摐擜昦偺擣抦徢儕僗僋偼丄傾儖僣僴僀儅乕宆擣抦徢媦傃擼寣娗惈擣抦徢嫟偵旕摐擜昦偺2乣4攞偱偁傞丅
丒MMSE傑偨偼挿扟愳幃娙堈抦擻僗働乕儖偱擣抦婡擻偺昡壙傪峴偄丄擣抦婡擻掅壓尨場傪擼MRI摍偱挷傋傞丅
丒崅楊幰偱偼丄僀儞僗儕儞丒宱岥寣摐崀壓栻偵傛傞掅妺摗偺昿搙偺憹戝偑擼偵晄壜媡揑側忈奞傪偒偨偟丄
丂崅師婡擻忈奞偺尨場偵側傞偙偲偑巜揈偝傟偰偄傞丅
丒恎懱婡擻丄擣抦婡擻媦傃怱棟忬懺偱丄壠懓偵傛傞僒億乕僩偺傒側傜偢夘岇曐尟摍偺幮夛僒乕價僗傪棙梡偟丄
丂撪暈娗棟傗僀儞僗儕儞拲幩傪峴偆偙偲傕廳梫偱偁傞丅
丒崅楊幰偺掅寣摐敪嶌偼揟宆揑側帺妎徢忬傪寚偔偙偲偑偁傝丄
丂擣抦婡擻掅壓傗偆偮忬懺偲偄偭偨旕掕宆揑側徢忬傪掓偡傞偙偲傕偁傞偺偱丄拲堄傪梫偡傞丅
丒崅師婡擻忈奞偵偼擣抦婡擻掅壓傗偆偮忬懺偑娷傑傟傞丅
丒擣抦擻椡偺掅壓偼丄崅擭楊丄HbA1c偺崅抧側徢椺丄ADL傗QOL偺掅壓偟偨徢椺偱尠挊偱偁傝丄
丂寣摐僐儞僩儘乕儖偼擼婡擻掅壓梊杊偺偨傔偵傕廳梫偱偁傞丅
丒崅楊摐擜昦偺擣抦徢偼丄僐儞僩儘乕儖傪埆壔偝偣傞偲偲傕偵丄働傾偺忋偱傕戝偒側栤戣偲側傞丅
丒崅楊摐擜昦偺擣抦徢儕僗僋偼丄傾儖僣僴僀儅乕宆擣抦徢媦傃擼寣娗惈擣抦徢嫟偵旕摐擜昦偺2乣4攞偱偁傞丅
丒MMSE傑偨偼挿扟愳幃娙堈抦擻僗働乕儖偱擣抦婡擻偺昡壙傪峴偄丄擣抦婡擻掅壓尨場傪擼MRI摍偱挷傋傞丅
丒崅楊幰偱偼丄僀儞僗儕儞丒宱岥寣摐崀壓栻偵傛傞掅妺摗偺昿搙偺憹戝偑擼偵晄壜媡揑側忈奞傪偒偨偟丄
丂崅師婡擻忈奞偺尨場偵側傞偙偲偑巜揈偝傟偰偄傞丅
丒恎懱婡擻丄擣抦婡擻媦傃怱棟忬懺偱丄壠懓偵傛傞僒億乕僩偺傒側傜偢夘岇曐尟摍偺幮夛僒乕價僗傪棙梡偟丄
丂撪暈娗棟傗僀儞僗儕儞拲幩傪峴偆偙偲傕廳梫偱偁傞丅
丒崅楊幰偺掅寣摐敪嶌偼揟宆揑側帺妎徢忬傪寚偔偙偲偑偁傝丄
丂擣抦婡擻掅壓傗偆偮忬懺偲偄偭偨旕掕宆揑側徢忬傪掓偡傞偙偲傕偁傞偺偱丄拲堄傪梫偡傞丅
2018擭11寧20擔
枬惈崌暪徢丂乣摐擜昦戝寣娗忈奞乮摦柆峝壔乯乣
崱擔偼丄乽摐擜昦戝寣娗忈奞乮摦柆峝壔乯乿偵偮偄偰偍榖偟傑偡丅
丒崅楊幰摐擜昦偱偼丄摐擜昦戝寣娗忈奞偱偁傞嫊寣惈怱幘姵丄擼寣娗忈奞丄枛徑摦柆惈幘姵偑懡敪偡傞丅
丒崅楊幰摐擜昦偱偺摐擜昦戝寣娗忈奞偼丄ADL傪掅壓偝偣傞丅
丒崅楊幰摐擜昦偺嫊寣惈怱幘姵偼丄敪惗棪偲HbA1c偲偺娫偵偼惓偺憡娭偑傒傜傟傞偲偄偆曬崘偑偁傞丅
丒崅楊幰摐擜昦偺擼寣娗忈奞偼丄庒擭摐擜昦姵幰偲摨條偵慂捠巬峓嵡偑戝晹暘偱偁傝丄
丂柍徢岓惈擼峓嵡偺敪徢昿搙傕懡偄丅
丒崅楊幰摐擜昦偺枛徑摦柆惈幘姵偼丄姶妎偺掅壓丄帇椡忈奞丄堈姶愼惈側偳偵傛傝敪尒偑抶傟
丂廳徢壔偟傗偡偄孹岦偑偁傝丄尩廳側僼僢僩働傾偑昁梫偱偁傞丅
丒摐擜昦戝寣娗忈奞梊杊偺娤揰偐傜傕崅寣埑丒帀幙堎忢徢偺壛椕偵壛偊丄寣摐偺僐儞僩儘乕儖偑昁梫偱偁傞丅
柧擔偼丄乽崅師婡擻忈奞乿偵偮偄偰偍榖偟傑偡丅
丒崅楊幰摐擜昦偱偼丄摐擜昦戝寣娗忈奞偱偁傞嫊寣惈怱幘姵丄擼寣娗忈奞丄枛徑摦柆惈幘姵偑懡敪偡傞丅
丒崅楊幰摐擜昦偱偺摐擜昦戝寣娗忈奞偼丄ADL傪掅壓偝偣傞丅
丒崅楊幰摐擜昦偺嫊寣惈怱幘姵偼丄敪惗棪偲HbA1c偲偺娫偵偼惓偺憡娭偑傒傜傟傞偲偄偆曬崘偑偁傞丅
丒崅楊幰摐擜昦偺擼寣娗忈奞偼丄庒擭摐擜昦姵幰偲摨條偵慂捠巬峓嵡偑戝晹暘偱偁傝丄
丂柍徢岓惈擼峓嵡偺敪徢昿搙傕懡偄丅
丒崅楊幰摐擜昦偺枛徑摦柆惈幘姵偼丄姶妎偺掅壓丄帇椡忈奞丄堈姶愼惈側偳偵傛傝敪尒偑抶傟
丂廳徢壔偟傗偡偄孹岦偑偁傝丄尩廳側僼僢僩働傾偑昁梫偱偁傞丅
丒摐擜昦戝寣娗忈奞梊杊偺娤揰偐傜傕崅寣埑丒帀幙堎忢徢偺壛椕偵壛偊丄寣摐偺僐儞僩儘乕儖偑昁梫偱偁傞丅
柧擔偼丄乽崅師婡擻忈奞乿偵偮偄偰偍榖偟傑偡丅
2018擭11寧19擔
枬惈崌暪徢丂乣摐擜昦嵶彫寣娗忈奞乣
崱擔偼丄乽摐擜昦嵶彫寣娗忈奞乿偵偮偄偰偍榖偟傑偡丅
丒崅楊幰摐擜昦偵偍偄偰傕丄滊昦婜娫丄寣摐僐儞僩儘乕儖丄崅寣埑側偳偑摐擜昦嵶彫寣娗忈奞偺敪徢丄
丂恑揥偵娭梌偟偰偄傞丅
丒岤惗楯摥徣挿庻壔壢妛憤崌尋媶帠嬈偑摐擜昦嵶彫寣娗忈奞偺挿庻捛愓挷嵏傪峴偄丄
丂埲壓偺傛偆側寢壥偑摼傜傟偰偄傞丅
丂嘆嬻暊帪寣摐抣偑140噐/dL偁傞偄偼HbA1c偑8.4亾埲忋偺応崌偼丄捛愓拞偵摐擜昦栐枌徢偑崅搙偵敪徢偟偨丅
丂嘇嬻暊帪寣摐抣偑140噐/dL枹枮偱偁偭偰傕摐晧壸屻2帪娫抣偑250噐/dL傪挻偊傞偲丄
丂丂挿婜捛愓拞偵摐擜昦栐枌徢偑崅昿搙偵敪徢偟偨丅
丂嘊旝検傾儖僽儈儞擜傪擣傔傞徢椺丄偁傞偄偼HbA1c偑7.9亾埲忋偺徢椺偼岠棪偵尠惈摐擜昦恡徢傊恑揥偟偨丅
丂嘋摐擜昦嵶彫寣娗忈奞乮恡徢丄栐枌徢乯偺敪徢偲寣摐僐儞僩儘乕儖偲偺娭學偵偍偗傞
丂丂擭楊偺塭嬁偼彮側偐偭偨丅
丒崅寣埑偼摐擜昦恡徢偺婋尟場巕偱傕偁傝丄摐擜昦嵶彫寣娗忈奞偺敪徢傗恑揥杊巭偺娤揰偐傜傕
丂寣埑偼130/80噊Hg埲壓偵僐儞僩儘乕儖偡傞偙偲傪栚巜偡丅
丒崅楊幰摐擜昦偺恄宱忈奞偼壛楊偵偲傞姶妎恄宱丄帺棩恄宱偺曄壔傗懠幘姵偵桼棃偡傞徢忬偺偨傔丄
丂恌抐偑崲擄側偙偲偑懡偄丅
柧擔偼丄乽摐擜昦戝寣娗忈奞乮摦柆峝壔乯乿偵偮偄偰偍榖偟傑偡丅
丒崅楊幰摐擜昦偵偍偄偰傕丄滊昦婜娫丄寣摐僐儞僩儘乕儖丄崅寣埑側偳偑摐擜昦嵶彫寣娗忈奞偺敪徢丄
丂恑揥偵娭梌偟偰偄傞丅
丒岤惗楯摥徣挿庻壔壢妛憤崌尋媶帠嬈偑摐擜昦嵶彫寣娗忈奞偺挿庻捛愓挷嵏傪峴偄丄
丂埲壓偺傛偆側寢壥偑摼傜傟偰偄傞丅
丂嘆嬻暊帪寣摐抣偑140噐/dL偁傞偄偼HbA1c偑8.4亾埲忋偺応崌偼丄捛愓拞偵摐擜昦栐枌徢偑崅搙偵敪徢偟偨丅
丂嘇嬻暊帪寣摐抣偑140噐/dL枹枮偱偁偭偰傕摐晧壸屻2帪娫抣偑250噐/dL傪挻偊傞偲丄
丂丂挿婜捛愓拞偵摐擜昦栐枌徢偑崅昿搙偵敪徢偟偨丅
丂嘊旝検傾儖僽儈儞擜傪擣傔傞徢椺丄偁傞偄偼HbA1c偑7.9亾埲忋偺徢椺偼岠棪偵尠惈摐擜昦恡徢傊恑揥偟偨丅
丂嘋摐擜昦嵶彫寣娗忈奞乮恡徢丄栐枌徢乯偺敪徢偲寣摐僐儞僩儘乕儖偲偺娭學偵偍偗傞
丂丂擭楊偺塭嬁偼彮側偐偭偨丅
丒崅寣埑偼摐擜昦恡徢偺婋尟場巕偱傕偁傝丄摐擜昦嵶彫寣娗忈奞偺敪徢傗恑揥杊巭偺娤揰偐傜傕
丂寣埑偼130/80噊Hg埲壓偵僐儞僩儘乕儖偡傞偙偲傪栚巜偡丅
丒崅楊幰摐擜昦偺恄宱忈奞偼壛楊偵偲傞姶妎恄宱丄帺棩恄宱偺曄壔傗懠幘姵偵桼棃偡傞徢忬偺偨傔丄
丂恌抐偑崲擄側偙偲偑懡偄丅
柧擔偼丄乽摐擜昦戝寣娗忈奞乮摦柆峝壔乯乿偵偮偄偰偍榖偟傑偡丅
2018擭11寧18擔
媫惈崌暪徢
崱擔偼丄乽媫惈崌暪徢乿偵偮偄偰偍榖偟傑偡丅
丒崅楊幰偺摐擜昦崹悋偼崅怹摟埑崅寣摐徢岓孮偑懡偔丄摐擜昦働僩傾僔僪乕僔僗偵傛傞崹悋偼傑傟偱偁傞丅
丒姶愼丄搳栻乮暃恡旂幙崌惉僗僥儘僀僪栺丄棙擜栻側偳乯丄夁忚塰梴曗媼丄扙悈側偳偑桿場偲側傞偙偲偑懡偄丅
丒寉徢偺懴摐擻忈奞傗偙傟傑偱摐擜昦傪巜揈偝傟偰偄側偄応崌傕婲偙傞偙偲偑偁傝丄拲堄偑昁梫偱偁傞丅
柧擔偼丄乽枬惈崌暪徢乿偵偮偄偰偍榖偟傑偡丅
丒崅楊幰偺摐擜昦崹悋偼崅怹摟埑崅寣摐徢岓孮偑懡偔丄摐擜昦働僩傾僔僪乕僔僗偵傛傞崹悋偼傑傟偱偁傞丅
丒姶愼丄搳栻乮暃恡旂幙崌惉僗僥儘僀僪栺丄棙擜栻側偳乯丄夁忚塰梴曗媼丄扙悈側偳偑桿場偲側傞偙偲偑懡偄丅
丒寉徢偺懴摐擻忈奞傗偙傟傑偱摐擜昦傪巜揈偝傟偰偄側偄応崌傕婲偙傞偙偲偑偁傝丄拲堄偑昁梫偱偁傞丅
柧擔偼丄乽枬惈崌暪徢乿偵偮偄偰偍榖偟傑偡丅
2018擭11寧17擔
崌暪徢偺摿挜
崱擔偼丄乽崌暪徢偺摿挜乿偵偮偄偰偍榖偟傑偡丅
丒崅楊幰摐擜昦偺崌暪徢偼婎杮揑偵庒擭丒憇擭偵偍偗傞摐擜昦崌暪徢偲摨條丅
丒崅楊幰摐擜昦偺巰場偼丄枬惈寣娗崌暪徢偵傛傞傕偺偑懡偄丅
丒枬惈寣娗崌暪徢偵偼摐擜昦嵶彫寣娗忈奞偲摐擜昦戝寣娗忈奞偑娷傑傟傞丅
丒崅楊幰摐擜昦偺摿挜偲偟偰丄崅師擼婡擻忈奞傪偒偨偡応崌偑偁傝丄拲堄偑昁梫偱偁傞丅
丒惉擭婜偵敪徢偟偨崅楊幰摐擜昦偱偼滊昦楌傕挿偔丄偦傟偧傟偺摐擜昦崌暪徢偺昿搙傕崅偔丄
丂堦恖偺姵幰偑暋悢偺崌暪徢傪暪偣傕偮偙偲傕懡偄丅
丒崅楊婜偵敪徢偟偨摐擜昦偼堦斒偵懴摐擻堎忢傗崌暪徢偺敪徢傗恑揥偼寉搙偲偝傟傞偑丄
丂媫懍偵敪徢恑揥偡傞偙偲傕偁傞偺偱拲堄偑昁梫偱偁傞丅
丒摐擜昦偲捈愙揑偵娭楢偺側偄幘姵偺敪徢傕懡偄丅
柧擔偼丄乽媫惈崌暪徢乿偵偮偄偰偍榖偟傑偡丅
丒崅楊幰摐擜昦偺崌暪徢偼婎杮揑偵庒擭丒憇擭偵偍偗傞摐擜昦崌暪徢偲摨條丅
丒崅楊幰摐擜昦偺巰場偼丄枬惈寣娗崌暪徢偵傛傞傕偺偑懡偄丅
丒枬惈寣娗崌暪徢偵偼摐擜昦嵶彫寣娗忈奞偲摐擜昦戝寣娗忈奞偑娷傑傟傞丅
丒崅楊幰摐擜昦偺摿挜偲偟偰丄崅師擼婡擻忈奞傪偒偨偡応崌偑偁傝丄拲堄偑昁梫偱偁傞丅
丒惉擭婜偵敪徢偟偨崅楊幰摐擜昦偱偼滊昦楌傕挿偔丄偦傟偧傟偺摐擜昦崌暪徢偺昿搙傕崅偔丄
丂堦恖偺姵幰偑暋悢偺崌暪徢傪暪偣傕偮偙偲傕懡偄丅
丒崅楊婜偵敪徢偟偨摐擜昦偼堦斒偵懴摐擻堎忢傗崌暪徢偺敪徢傗恑揥偼寉搙偲偝傟傞偑丄
丂媫懍偵敪徢恑揥偡傞偙偲傕偁傞偺偱拲堄偑昁梫偱偁傞丅
丒摐擜昦偲捈愙揑偵娭楢偺側偄幘姵偺敪徢傕懡偄丅
柧擔偼丄乽媫惈崌暪徢乿偵偮偄偰偍榖偟傑偡丅
2018擭11寧16擔
栻暔椕朄傪庴偗偰偄傞恖偺娗棟忋偺棷堄揰
杮擔偼丄乽栻暔椕朄傪庴偗偰偄傞恖偺娗棟忋偺棷堄揰乿偵偮偄偰偍榖偟傑偡丅
丒宱岥寣摐崀壓栻偍傛傃僀儞僗儕儞拲幩搳梌拞偺応崌丄掅寣摐偑婲偙偭偰偄側偄偐丅
丒掅寣摐帪偺懳墳偼揔愗偐丅
丂摿偵丄兛-GI栻撪暈拞偺恖偼丄僽僪僂摐傪実懷偡傞丅
丂崅楊幰偱偼丄掅寣摐徢忬偑旕摿堎揑偱偁傝丄尦婥偑側偔側傞偺偑摿挜丅
丒BG栻巊梡幰偱偼丄恡婡擻偵拲堄偟丄擕巁傾僔僪乕僔僗梊杊偺偨傔尭検拞巭傕峫椂偡傞丅
丒僔僢僋僨僀偺嵺偺悈暘愛庢丄庡帯堛傛傝巜帵傪庴偗偰偄傞偲偍傝偵撪暈栻丒僀儞僗儕儞拲幩検傪挷惍偡傞丅
丒暈栻夘彆丄僔僢僋僨僀帪偺懳墳傪夘岇幰傕棟夝偡傞傛偆偵搘傔傞丅
柧擔偼丄乽崌暪徢偺摿挜乿偵偮偄偰偍榖偟傑偡丅
丒宱岥寣摐崀壓栻偍傛傃僀儞僗儕儞拲幩搳梌拞偺応崌丄掅寣摐偑婲偙偭偰偄側偄偐丅
丒掅寣摐帪偺懳墳偼揔愗偐丅
丂摿偵丄兛-GI栻撪暈拞偺恖偼丄僽僪僂摐傪実懷偡傞丅
丂崅楊幰偱偼丄掅寣摐徢忬偑旕摿堎揑偱偁傝丄尦婥偑側偔側傞偺偑摿挜丅
丒BG栻巊梡幰偱偼丄恡婡擻偵拲堄偟丄擕巁傾僔僪乕僔僗梊杊偺偨傔尭検拞巭傕峫椂偡傞丅
丒僔僢僋僨僀偺嵺偺悈暘愛庢丄庡帯堛傛傝巜帵傪庴偗偰偄傞偲偍傝偵撪暈栻丒僀儞僗儕儞拲幩検傪挷惍偡傞丅
丒暈栻夘彆丄僔僢僋僨僀帪偺懳墳傪夘岇幰傕棟夝偡傞傛偆偵搘傔傞丅
柧擔偼丄乽崌暪徢偺摿挜乿偵偮偄偰偍榖偟傑偡丅
2018擭11寧15擔
摐擜昦崅楊幰偺塣摦椕朄
崱擔偼丄乽摐擜昦崅楊偝h偺塣摦椕朄乿偵偮偄偰偍榖偟傑偡丅
丒崅楊偺応崌丄摐擜昦埲奜偵傕懠偺幘姵傪暪敪偟偰偄傞偙偲偑懡偔丄
丂滊昦婜娫偺挿偄恖偱偼摐擜昦崌暪徢傕恑峴偟偰偄傞応崌偑懡偄丅
丒崅楊幰偱偼屄恖嵎偑戝偒偄丅
丂媫寖側塣摦偑尰嬥偱丄寉偄塣摦偐傜彊乆偵傗傗嫮偄塣摦傊偲丄儅僀儁乕僗偱峴傢偣傞丅
丒扙悈偵拲堄偟偰丄偙傑傔偵悈暘傪愛庢偡傞丅
柧擔偼丄乽栻暔椕朄傪庴偗偰偄傞恖偺娗棟忋偺棷堄揰乿偵偮偄偰偍榖偟傑偡丅
丒崅楊偺応崌丄摐擜昦埲奜偵傕懠偺幘姵傪暪敪偟偰偄傞偙偲偑懡偔丄
丂滊昦婜娫偺挿偄恖偱偼摐擜昦崌暪徢傕恑峴偟偰偄傞応崌偑懡偄丅
丒崅楊幰偱偼屄恖嵎偑戝偒偄丅
丂媫寖側塣摦偑尰嬥偱丄寉偄塣摦偐傜彊乆偵傗傗嫮偄塣摦傊偲丄儅僀儁乕僗偱峴傢偣傞丅
丒扙悈偵拲堄偟偰丄偙傑傔偵悈暘傪愛庢偡傞丅
柧擔偼丄乽栻暔椕朄傪庴偗偰偄傞恖偺娗棟忋偺棷堄揰乿偵偮偄偰偍榖偟傑偡丅
2018擭11寧14擔
摐擜昦崅楊幰偺娗棟朄
崱擔偼丄乽摐擜昦崅楊幰偺娗棟朄乿偵偮偄偰偍榖偟傑偡丅
丒HbA1c偑7.0亾枹枮偺寣摐僐儞僩儘乕儖偑丄崌暪徢梊杊偺偨傔偺栚昗偲側傞丅
丒QOL乮惗妶偺幙乯傪懝側傢側偄傛偆丄屄乆偺恎懱丄惛恄揑攚宨丄壠懓娭學側偳偺幮夛揑忦審傪憤崌揑偵傒偰
丂寣摐僐儞僩儘乕儖栚昗傪愝掕偡傞丅
丒崅楊偵側偭偰敪徢偟偨幰偲惵憇擭敪徢偺摐擜昦偱崅楊偵側偭偨幰偼暿暔丅
丂擭楊丒滊昦婜娫丒枬惈崌暪徢偺敪徢偵梫偡傞擭寧傪峫椂偟偰丄寣摐僐儞僩儘乕儖偺栚昗傪寛掕偡傞丅
丒摿偵丄寣摐僐儞僩儘乕儖偑擄偟偄応崌乮掅寣摐偺儕僗僋側偳乯偵偍偄偰偼丄
丂寣摐僐儞僩儘乕儖栚昗傪HbA1c8.0亾枹枮偵愝掕偡傞偙偲傗寣摐傪壓偘夁偓側偄傛偆偵偡傞丅
丒堦恖曢傜偟偺摐擜昦崅楊幰偱偼丄夘岇僒乕價僗側偳傪愊嬌揑偵棙梡偟丄
丂僔僢僋僨僀側偳偺忬嫷偵恦懍偵懳墳偱偒傞傛偆偵偡傞丅
柧擔偼丄乽怘帠椕朄乿偵偮偄偰偍榖偟傑偡丅
丒HbA1c偑7.0亾枹枮偺寣摐僐儞僩儘乕儖偑丄崌暪徢梊杊偺偨傔偺栚昗偲側傞丅
丒QOL乮惗妶偺幙乯傪懝側傢側偄傛偆丄屄乆偺恎懱丄惛恄揑攚宨丄壠懓娭學側偳偺幮夛揑忦審傪憤崌揑偵傒偰
丂寣摐僐儞僩儘乕儖栚昗傪愝掕偡傞丅
丒崅楊偵側偭偰敪徢偟偨幰偲惵憇擭敪徢偺摐擜昦偱崅楊偵側偭偨幰偼暿暔丅
丂擭楊丒滊昦婜娫丒枬惈崌暪徢偺敪徢偵梫偡傞擭寧傪峫椂偟偰丄寣摐僐儞僩儘乕儖偺栚昗傪寛掕偡傞丅
丒摿偵丄寣摐僐儞僩儘乕儖偑擄偟偄応崌乮掅寣摐偺儕僗僋側偳乯偵偍偄偰偼丄
丂寣摐僐儞僩儘乕儖栚昗傪HbA1c8.0亾枹枮偵愝掕偡傞偙偲傗寣摐傪壓偘夁偓側偄傛偆偵偡傞丅
丒堦恖曢傜偟偺摐擜昦崅楊幰偱偼丄夘岇僒乕價僗側偳傪愊嬌揑偵棙梡偟丄
丂僔僢僋僨僀側偳偺忬嫷偵恦懍偵懳墳偱偒傞傛偆偵偡傞丅
柧擔偼丄乽怘帠椕朄乿偵偮偄偰偍榖偟傑偡丅